老年不穩定型心絞痛患者血脂水平與頸動脈粥樣硬化和胰島素抵抗的相關性
楊瑩,欒桂霞,孫亞歐,郭靜,李紅娜,張鑫
1.中國人民解放軍總醫院京北醫療區內科,北京 100094;2.同濟大學附屬東方醫院膠州醫院心內科
冠心病是全世界面臨的重大公共衛生問題,好發于老年人群,其中不穩定型心絞痛(UAP)若未給予及時且有效的治療可進展為急性心肌梗死,具有其獨特的臨床預后特點[1]。冠狀動脈粥樣斑塊破裂、血栓形成、冠狀動脈血流中斷是UAP發生的重要病理基礎,脂質、炎癥因子及免疫細胞等參與其發病過程[2]。頸動脈粥樣硬化被認為與冠狀動脈粥樣硬化及大動脈功能改變有關,可作為UAP發生的風險因素[3]。近年研究[4]發現,胰島素抵抗(IR)與動脈粥樣硬化的發生有關,且是冠狀動脈事件的獨立危險因素。基于此,本研究分析UAP老年患者脂質、IR及頸動脈粥樣硬化間的關聯性,為UAP臨床診療拓展思路。
1 資料與方法
1.1 一般資料 收集中國人民解放軍總醫院京北醫療區2019年1月至2021年12月收治的72例UAP老年患者臨床資料。高血脂組41例,男24例,女17例,年齡(68.8±4.0)歲。非高血脂組31例,男19例,女12例,年齡(68.2±4.0)歲。2組性別、年齡、體重指數、高血壓、吸煙史及冠心病家族史、空腹血糖、尿酸、血肌酐、左心射血分數比較,差異無統計學意義(P>0.05),具有可比性。本研究方案經中國人民解放軍總醫院京北醫療區倫理委員會批準。
1.2 納入與排除標準 納入標準:UAP診斷符合《不穩定性心絞痛和非ST段抬高心肌梗死診斷與治療指南》[5],且為初發、初治;年齡≥60歲;入院前未自行服用調脂、降糖藥物;實驗室、影像學檢查資料完整。排除標準:既往有心肌梗死患病史或心臟手術、血管介入治療史;入院前2周內有外科手術史;合并心肌病或心臟瓣膜病、慢性心力衰竭;合并感染、傳染性疾病;伴自身免疫性疾病或惡性腫瘤;糖尿病患病史或入院后空腹血糖≥7.0 mmol/L,或任意血糖≥11.1 mmol/L;體重指數≥30 kg/m2。
1.3 方法 72例UAP老年患者在入院后空腹8~12 h的清晨,采集外周肘靜脈血4~5 mL,使用全自動生化分析儀(日本日立公司,7600型)檢測三酰甘油(TG)、總膽固醇(TC)、低密度脂蛋白膽固醇(LDL-C)、高密度脂蛋白膽固醇(HDL-C)、血糖、尿酸、血肌酐,使用電化學發光法(德國羅氏公司)檢測空腹胰島素,以自我平衡模型分析法(HOMA)計算胰島素抵抗指數(IRI),IRI=空腹血糖(mmol/L)×空腹胰島素(mU/L)/22.5,IRI≥2.69為胰島素抵抗[6]。所有患者在入院24 h內行頸動脈彩色多普勒超聲檢查(荷蘭飛利浦公司,HD11 XE型),探頭頻率5~12 MHz,探查雙側頸總動脈起始段、中段及分叉部,頸內動脈顱外段,記錄頸動脈內膜中層厚度(IMT),IMT≥1.5 mm提示有斑塊形成;并行超聲心動圖檢測左心射血分數,以評估入院時心功能。根據《中國成人血脂異常防治指南(2016年修訂版)》[7]高血脂標準,將空腹TG≥1.80 mmol/L或TC≥5.18 mmol/L者納入高血脂組,不符合該標準者納入非高血脂組。并收集患者高血壓值(非同日靜息狀態下2次以上測量的血壓值高于正常值,并排除繼發性高血壓)、吸煙史(每天吸卷煙1支以上,連續或累計6個月)及冠心病家族史(父母、祖父母、外祖父母患冠心病)等基線資料。
UAP老年患者均參考《不穩定性心絞痛和非ST段抬高心肌梗死診斷與治療指南》[5],行硝酸甘油抗心絞痛、阿司匹林抗血小板聚集、β受體阻滯劑抗心力衰竭、他汀類調脂等常規治療,出院后囑患者每個月門診復查。出院后6個月因心絞痛等心血管癥狀入院的患者作為再入院組,未因心血管癥狀再入院者為未再入院組。
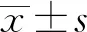
2 結果
2.1 2組靜脈血檢測結果比較 高血脂組空腹胰島素、TG、TC、LDL-C及IRI、IMT顯著高于非高血脂組(P<0.05),HDL-C則低于非高血脂組(P<0.05)。見表1。
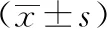
表1 2組老年不穩定型心絞痛患者空腹胰島素、血脂、IRI、IMT比較
2.2 UAP老年患者TG、TC與IRI、IMT的相關性分析 Pearson相關系數分析顯示,UAP老年患者TG、TC與IRI、IMT互呈正相關(P<0.05)。見表2。

表2 老年不穩定型心絞痛患者TG、TC與IRI、IMT的相關性(r值)
2.3 隨訪觀察情況 再入院組25例,未再入院組47例,2組出院時TG、TC、IRI、IMT均較初入院時降低(P<0.05),且再入院組初入院時TG及IRI、出院時TG、TC、IRI、IMT均高于未再入院組(P<0.05);再入院組再入院時TG、TC、IRI、IMT均顯著高于出院時(P<0.05)。見表3。
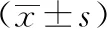
表3 再入院組與未再入院組血脂、IRI、IMT變化情況
3 討論
脂代謝紊亂是動脈粥樣硬化進展的危險因素,也是冠心病的重要發病基礎[8]。頸動脈與冠狀動脈兩者的粥樣硬化具有共同病理生理基礎,有研究[9]指出,頸動脈粥樣硬化可作為預測冠心病的窗口。UAP作為冠心病的嚴重類型,針對其病理生理因素予以及時治療,是改善預后的關鍵。本研究發現,合并高血脂的UAP老年患者IMT顯著高于無高血脂者,提示脂代謝紊亂與頸動脈粥樣硬化存在一定聯系。近年研究[10-11]還發現,IR不僅與糖尿病發生發展密切相關,還可能增加心血管疾病患病風險,其作用機制可能與IR加劇脂代謝紊亂,促進血管壁巨噬細胞吞噬脂肪,使泡沫細胞增多,誘發動脈粥樣硬化有關。本研究結果顯示,高血脂組空腹胰島素及IRI顯著高于非高血脂組,提示UAP老年患者高血脂與IR也存在聯系。
本研究利用Pearson相關系數進一步分析三者相關性,發現UAP老年患者TG、TC與IRI、IMT互呈正相關,提示脂代謝紊亂、IR與頸動脈粥樣硬化三者存在密切關聯性。分析其原因可能為:①胰島素可抑制細胞內一種限速酶——激素敏感性三酰甘油脂肪酶的活性,抑制脂肪溶解,而IR則引起胰島素的調節作用受限,導致脂肪大量分解,TG等脂質含量升高[12];②高血脂狀態促進脂質沉積于動脈血管壁,誘導動脈粥樣硬化[13];③IR還能增強交感神經活動,促進血管壁增生,并促進炎癥因子合成及分泌,介導血管壁炎癥反應,加速動脈粥樣硬化進程[14]。
另外,頸動脈IMT測量方便,具有無創、可重復性等優點,可量化評估頸動脈粥樣硬化程度,而間接評估冠狀動脈粥樣硬化損傷,近年研究[15]也證實,頸動脈IMT與冠心病冠狀動脈病變程度呈正相關。故上述結果也表明,脂代謝紊亂與IR相互作用促進動脈粥樣硬化進程,而頸動脈IMT則能間接評估冠狀動脈粥樣硬化情況,三者與UAP病情進展密切相關。
另據文獻[16]報道,UAP易反復發作,患者入院治療病情穩定后,可在短期內出現心絞痛等心血管癥狀再次入院。本研究對UAP老年患者出院后6個月再入院調查發現,雖然UAP老年患者出院時TG、TC、IRI、IMT均較初入院時降低,但再入院者初入院時TG及IRI、出院時TG、TC、IRI、IMT均高于未再入院者。這也表明,初入院時存在較高水平TG的IR者,動脈粥樣硬化損傷更嚴重,經藥物保守治療后好轉,血脂及IRI、IMT常控制于正常范圍內,但處于正常高值,出院后易病情反復,值得臨床重點關注。因此,對于初入院時脂代謝紊亂嚴重、IRI水平較高的UAP老年患者,出院后應采取更為嚴格的措施控制血脂及IR,并積極監測頸動脈IMT,降低再入院率。
綜上所述,脂代謝紊亂、頸動脈粥樣硬化及IR三者聯系緊密,且均與UAP的發生發展有關,積極監測TG、TC、IRI及頸動脈IMT變化,對老年UAP診療有指導意義。

