手術聯合置管沖洗引流病灶治療脊柱結核的Meta分析
木拉德·買爾旦 排爾哈提·亞生 徐韜 蔡曉宇 牙克甫·阿不力孜荀傳輝 盛偉斌 買爾旦·買買提
脊柱結核是脊柱部位受到結核分枝桿菌侵蝕以后,引起脊柱部位的骨質破壞,以及在脊柱周圍形成冷性的膿腫,可導致嚴重的神經功能障礙、后凸畸形和截癱[1-2]。因為脊柱結核在低收入家庭和欠發達國家的發病率較高,脊柱結核通常被人們稱之為“窮病”[3]。雖然隨著人們生活水平的提高、抗結核藥物的出現以及手術技術的進步,脊柱結核的治愈率有一定的提升,但是近年來,由于全世界人口的快速增長、移民人口的大量增加,以及耐藥結核分枝桿菌的存在,脊柱結核的發病率有明顯增多的趨勢[4-5]。
脊柱結核是較常見的骨關節結核,約占骨關節結核50%,其治療方法目前仍為抗結核藥物治療、營養支持治療及個體化外科干預等綜合治療。隨著對脊柱結核研究和認識的深入,外科手術更多地被應用于脊柱結核的治療中,可以清除結核分枝桿菌感染病變、緩解神經壓迫癥狀、糾正脊柱后凸、重建脊柱穩定性、加快康復并幫助患者盡快開始日常活動[6]。但是結核分枝桿菌耐藥性對脊柱結核的治療、恢復、治愈全過程提出了挑戰,也是脊柱結核治療失敗的最大原因之一,研究認為不徹底和不充分的治療是導致復發、繼發耐藥性的最重要因素[7]。近年來,研究人員發現在脊柱結核病灶內和膿腔內置管灌注沖洗,可以提高病灶內的藥物濃度,降低耐藥率,有助于降低脊柱結核復發率,提高脊柱結核治療成功率。筆者旨在將目前關于手術聯合置管沖洗引流病灶治療脊柱結核的臨床研究進行Meta分析,探討其治療脊柱結核的療效,為其在臨床上的使用提供循證醫學證據。
資料和方法
一、檢索策略
通過計算機檢索中文數據庫包括中國知網、萬方數據知識服務平臺、維普數據庫,英文數據庫包括PubMed、EMbase、Cochrane Library。檢索時間均為建庫至2021年12月。使用主題詞與自由詞相結合的方式進行檢索,中文檢索詞為脊柱、結核、手術、置管、沖洗及引流;英文檢索詞為spine, tuberculosis, surgery, catheterization, irrigation and drainage。
二、納入與排除標準
1.納入標準:(1) 研究類型為隨機對照試驗、病例對照研究、回顧性研究;(2)研究對象存在低熱、疲倦、消瘦、盜汗、食欲不振及貧血等全身癥狀,經影像學檢查,椎體、間盤和附件出現病變,結合病理學檢查確定為脊柱結核;(3)提取患者的膿液、死骨和結核肉芽組織進行分枝桿菌培養,培養陽性,提示為脊柱結核;(4) 干預措施為手術聯合置管沖洗進行治療;(5)結局指標為視覺模擬評分法(visual analogue score,VAS)或Cobb角或血紅細胞沉降率或C-反應蛋白數據。
2.排除標準:(1)個案報道、文獻綜述、系統評價、書信的文獻;(2)基礎醫學研究(藥理學、動物實驗等)而非人類實驗;(3)重復發表及所需觀察指標缺失的研究; (4)非中、英文文獻;(5)無法準確提取數據的研究;(6)結局指標不一致的研究。
三、文獻質量評價
異質性程度是Meta分析有效性的主要關注點之一[8]。本研究納入的文獻均由兩名研究者獨立閱讀全文并評估,如果兩位研究者對文獻評估發生分歧,可通過討論協商或由第三方專家仲裁決定。納入研究的偏倚風險評價參考應用NOS(newcastle-ottawa scale)評價量表對納入文獻進行質量評價[9]。評價內容包括研究人群的選擇、診斷標準、實驗結果等,評分≥5分者認為質量較高,可納入分析,評價結果見表2。
四、統計學處理
運用Review Manager 5.4軟件對數據進行Meta分析。計量指標均屬于連續型變量時, 計算其均數差(mean difference)、95%可信區間 (95%CI)。用χ2檢驗對納入的研究進行異質性檢驗,異質性檢驗指標分別為異質性方差(Tau2)、卡方分布(Chi2)、自由度(df)以及I2。若P≥0.1, 且I2<50%, 則認為納入的研究異質性較小,可采用固定模型進行分析;若P<0.1, 且I2≥50%, 認為其異質性較大,可采用隨機模型進行分析。當P<0.05時為差異有統計學意義。
運用Review Manager 5.4軟件對文獻進行敏感性分析和發表偏倚分析。
結 果
一、文獻檢索結果
根據指定的檢索策略,共檢索出文獻758篇,其中中文文獻579篇,外文文獻179篇。通過Endnote軟件,發現48篇重復文獻。通過閱讀文章題目和摘要,剔除652篇文獻,剩余文獻58篇;通過閱讀全文,剔除47篇文獻,剩余文獻11篇;最終剔除無可用數據的4篇文獻,剩余7篇回顧性分析文獻[10-16]。文獻篩選流程見圖1。

圖1 文獻篩選流程圖
二、納入研究的基本特征和質量評估
所納入文獻的基本特征見表1,方法學質量評價見表2,所納入7篇文獻均>5分,整體質量較高。
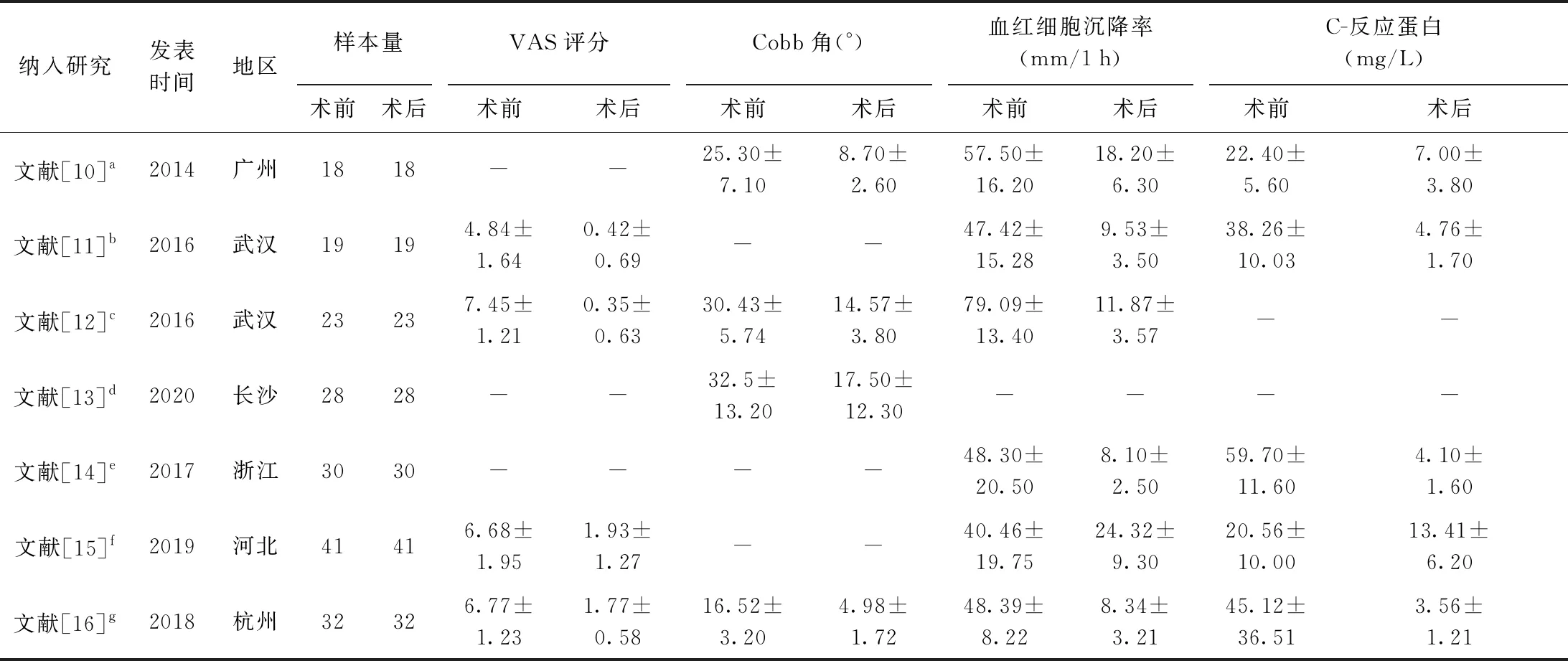
表1 納入研究的基本特征

表2 納入研究的質量評估
三、Meta分析結果
1.VAS評分:共納入4個研究[11-12,15-16]。統計VAS評分,共納入115例患者,結果見圖2。各研究間存在統計學異質性(P<0.1,I2=94%),采用隨機效應模型分析,結果顯示術后與術前VAS評分的均數差為5.33(95%CI:4.11~6.55,P<0.05)。

圖2 術前與術后VAS評分的Meta分析森林圖
2.Cobb角:共納入4個研究[10,12-13,16]。統計Cobb角,共納入101例患者,結果見圖3。各研究間存在統計學異質性(P<0.05,I2=78%),采用隨機效應模型分析,結果顯示術后與術前Cobb角的均數差為14.47° (95%CI:11.32°~17.61°,P<0.05)。
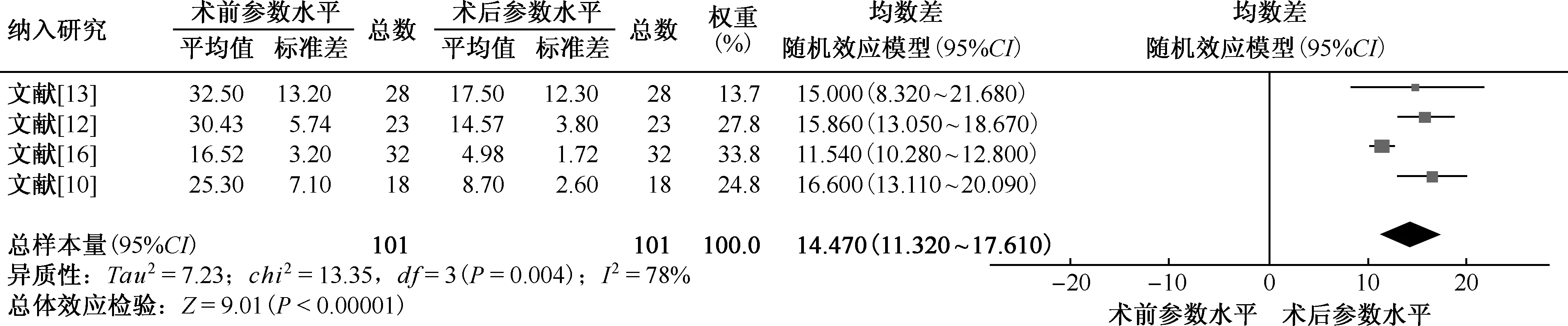
圖3 術前與術后Cob角的Meta分析森林圖
3.血紅細胞沉降率:共納入6個研究[10-12,14-16]。統計血紅細胞沉降率,共納入163例患者,結果見圖4。各研究間存在統計學異質性(P<0.05,I2=96%),采用隨機效應模型分析,結果顯示術后與術前ESR均數差為40.20 mm/1 h(95%CI:27.80~52.60,P<0.05)。

圖4 術前與術后紅細胞沉降率的Meta分析森林圖
4.C-反應蛋白:共納入5個研究[10-11,14-16]。統計C-反應蛋白數值,共納入140例患者,結果見圖5。各研究間存在統計學異質性(P<0.05,I2=99%),采用隨機效應模型分析,結果顯示術后與術前 C-反應蛋白的均數差為30.44 mg/L (95%CI:12.12~48.76,P<0.05)。

圖5 術前與術后C-反應蛋白的Meta分析森林圖
四、敏感度分析和發表偏倚
1.VAS評分:通過Begg及Egger檢驗可知,檢驗值均>0.05,差異無統計學意義,各研究之間關于VAS評分存在發表偏倚可能性小。各研究之間關于VAS評分敏感度分析顯示,剔除文獻后的各診斷參數置信區間與原數據較大部分重疊,提示結論較可靠。
2.Cobb角:通過Begg及Egger檢驗可知,檢驗值均>0.05,差異無統計學意義,各研究之間關于Cobb角存在發表偏倚可能性小。各研究之間關于Cobb角敏感度分析顯示,剔除文獻后的各診斷參數置信區間與原數據較大部分重疊,提示結論較可靠。

表3 納入研究的發表偏倚評估
3.血紅細胞沉降率:通過Begg及Egger檢驗可知,檢驗值均<0.05,差異有統計學意義,各研究之間關于紅細胞沉降率可能存在一定的發表偏倚。各研究之間關于紅細胞沉降率敏感度分析顯示,剔除文獻后的各診斷參數置信區間與原數據較大部分重疊,提示結論較可靠。
4.C-反應蛋白:通過Begg及Egger檢驗可知,檢驗值均<0.05,差異有統計學意義,各研究之間關于C-反應蛋白可能存在一定的發表偏倚。各研究之間關于C-反應蛋白敏感度分析顯示,剔除文獻后的各診斷參數置信區間與原數據較大部分重疊,提示結論較可靠。
討 論
一、術后置管沖洗引流取得理想手術療效
脊柱結核是臨床上常見的肺外結核病,脊柱結核占所有結核病病例的2%和肺外結核的15%[5]。一般認為,脊柱結核是所有骨與關節結核中最危險的一種,因為它能導致骨質破壞、脊柱不穩、畸形和截癱,致殘率高[17]。一旦患者確診為脊柱結核后,晚期多出現后凸畸形、截癱等癥狀,且常在病灶清除內固定手術治療后出現結核復發,臨床治愈難度較大,嚴重影響患者生活質量[18]。當前對于脊柱結核手術指征、手術治療方式,以及手術方式的選擇仍然存在著許多爭議[19-23],并沒有固定不變的規范手術指南,需要我們不斷地進行總結,將經驗轉換為規范。即使傳統的開放病灶清除術已經有了較大的發展,但其存在的問題及局限性仍然讓學者有探索新的手術方式的熱情。近年來的研究表明,術后置管沖洗引流對于脊柱結核性膿腫有著更理想的手術療效,以及對減少術后不愈、復發及并發癥有很大的幫助[24]。
Meta 分析是一種統計學方法,用于結合獨立研究的結果,對療效提供精確估計,并增加統計強度,這在納入研究的強度因樣本量小而受到限制時尤其重要[25]。筆者對7項研究進行了Meta分析,比較了191例成年脊柱結核患者接受手術聯合置管沖洗引流病灶治療的臨床結果。結果表明,術前與術后比較: VAS評分、Cobb角、紅細胞沉降率以及C-反應蛋白差異均有統計學意義。所納入研究中胡金平等[14]研究中30例接受治療,術后隨訪18個月內所有患者均未出現并發癥,均未發現結核病復發,達到臨床治愈標準。黃福立等[10]研究中18例接受治療,術后隨訪12個月內所有患者均未出現并發癥,均未發現結核病復發。張宏其等[11]研究中19例接受治療,術后隨訪18~48個月,平均36個月,術后隨訪內所有患者均未出現并發癥,均未發現結核病復發,末次隨訪達到臨床治愈標準。唐少龍等[13]研究中28例接受治療,術后隨訪12個月內所有患者均未出現并發癥,均未發現結核病復發。賈晨光等[15]研究中41例接受治療,隨訪18~30個月,術后隨訪內所有患者均未發現結核病復發,末次隨訪達到臨床治愈標準。這些結果表明,手術聯合置管沖洗引流病灶在治療脊柱結核中有較好的臨床療效,可有效減輕患者疼痛程度,可降低結核病復發率,并且能有效改善患者軀體畸形狀態和身體狀況。
二、術后置管沖洗引流藥物選擇與具體實施方法
對于置管沖洗引流藥物的選擇,所納入7篇研究中6篇均以異煙肼為首選的沖洗抗結核藥,賈晨光等[15]提到在無藥敏實驗時,首選阿米卡星0.4 g+生理鹽水500 ml進行持續沖洗。在病灶區域被清除完畢后在椎體破壞嚴重一側置入備好的灌洗管,再進一步連接沖洗袋,在對側通道內放入1根引流管接負壓引流裝置,置管須在C形臂X線機透視引導下進行[10,14],或是在內窺鏡的直視引導下進行[16],或是開放手術清理病灶時將引流管直接放置于膿腔[11]。術中放置引流管并固定后,2個管腔分別連接沖洗液和負壓引流裝置。引流管數量根據病灶范圍和膿腫量而確定。以0.1~0.5 g 異煙肼加入1000~2000 ml 生理鹽水作為灌洗液,24 h不間斷灌注、引流,觀察沖洗液性質及壞死物的量。待引流液變清亮后進行局部化療,具體方法為:2~3 d以生理鹽水沖洗 1 次,沖洗至液體變清亮后注入異煙肼 0.3 g、利福平 0.45 g、左氧氟沙星 0.3 g,保留1~2 d 后引流。重復局部化療方案,待沖洗液清亮,無膿性、血性物質流出,切口周圍無炎性表現,CT掃描 或 B型超聲檢查顯示膿腔內沒有殘留液體后拔除雙腔灌洗引流管[14]。
三、術后置管沖洗引流的優勢
與單純病灶清除植骨融合內固定術治療脊柱結核相比,采用術后置管持續沖洗引流病灶具有以下優勢: (1)手術中雖然清除了結核病灶處的大部分膿液、死骨、壞死物和硬化骨質,但手術后仍然可能存在膿液或少量壞死組織殘留,而全身抗結核藥物無法保證在這些殘留病灶處能達到有效的藥物濃度,這也是脊柱結核多復發的重要原因。術后持續灌洗引流病灶可以改善局部血液循環,有利于提升藥物在病灶周圍的滲透能力,使局部的抗結核藥物濃度提高,迅速殺滅結核分枝桿菌,進一步清除病灶內殘留的膿液及壞死物,降低紅細胞沉降率和C-反應蛋白等炎性指標,遏止病灶內繼發病理改變的進展,從而減少術后結核病復發。(2) 術后持續灌洗引流同樣可以將病灶內新積聚的膿液以及其他滲出物引導出體外,使切口內壓力降低,周圍神經組織水腫減輕。且由于引流局部毒性物質濃度降低使炎癥介質釋放減少,從而減輕了局部疼痛等不適癥狀[26],并防止出現術后感染的情況,同時還能夠促進傷口的愈合。(3)可通過觀察引流液的性質、顏色、體積來評價患者術后恢復情況。(4) 局部沖洗使用的抗結核藥物不經過門靜脈循環系統,降低了藥物可能引起的全身不良反應的發生率。
四、本研究的局限性
(1)脊柱結核手術治療后使用置管持續沖洗引流的相關文獻數量較少,導致本次研究樣本量不足,研究結果可能出現一定范圍內的偏倚,對于術后單純引流與術后沖洗引流療效的區別、對于單一用藥或是聯合用藥沖洗的區別、對于病灶清除植骨內固定手術后置管持續沖洗引流的療效都需要更多的文獻以及大樣本來進行闡明。(2)各個文獻異質性較大,筆者認為這種結果是各項研究間臨床和方法上多樣性的直接結果,各文獻采集時間節點不同,可信區間重合程度較小,導致存在統計學異質性的可能偏大。(3)研究之間存在的固有偏倚同樣限制了結論的可信程度。無論這些局限性如何,本研究的結果可能仍能為臨床醫生提供有價值的信息。(4)各研究之間對于血紅細胞沉降率和C-反應蛋白可能存在一定的發表偏倚,可能由于在同類研究中,陽性結果的論文比陰性結果的論文更有機會被接受和發表。
綜上所述,對于脊柱結核的治療方案的制定與選擇,在全身、全程、規范以及規律抗結核藥的治療背景下,采用清除病灶內固定結合術后置管持續沖洗引流是目前安全有效的治療手段,引流使病變范圍局限,減輕組織水腫使得局部細胞活力增強,從而提升局部組織的抗感染能力。可在短時間內減輕患者脊柱疼痛,減輕神經壓迫癥狀,且能最大程度的降低術后結核病復發率,降低脊柱并發癥產生的可能性。但置管引流仍然存在一定的風險和不適,置管引流會增加患者住院時間和圍手術期的管理,并且由于患者的懼怕心理,一般傾向早拔管緩解手術后心理壓力。醫師還需注意可能存在的術后感染的情況,應對患者的身體狀況進行合理規范的監測,注意對引流管的護理工作,時刻防止術后感染對于患者的二次侵害,且在治療全程不應忽視抗結核藥物化療的運用與全身支持治療。
利益沖突所有作者均聲明不存在利益沖突
作者貢獻木拉德·買爾旦:采集數據、起草文章、統計分析;排爾哈提·亞生、徐韜、蔡曉宇、牙克甫·阿不力孜、荀傳輝和盛偉斌:對文章的知識性內容作批評性審閱;買爾旦·買買提:對文章的知識性內容作批評性審閱、指導、支持性貢獻

