降鈣素原及凝血相關指標評估新生兒感染性疾病預后的價值分析
廖惠映,李妹清,譚改玲,林敏儀
(廣東醫科大學附屬第三醫院兒科,廣東佛山 528318)
新生兒由于免疫系統尚未發育完整、抵抗侵襲能力差等多種因素,容易出現感染性疾病,調查顯示,我國新生兒感染性疾病的發生率為0.1%~1%[1]。新生兒感染會引起患兒各器官系統發育不成熟,甚至導致死亡,嚴重威脅患兒生長發育及健康[2]。感染早期,患兒體征及臨床癥狀一般不明顯,尤其對于新生兒,感染早期不易發現,而疾病發展迅速,易引發全身炎癥反應綜合征,繼而出現多器官損傷,增加死亡風險[3]。如何盡早準確識別新生兒感染性疾病,并評估病情危重程度,從而予以相應的治療措施是改善患兒預后的關鍵。降鈣素原(PCT)是臨床評估機體炎癥的重要指標,凝血相關指標則與血流感染疾病的發生發展有密切關系[4],為探尋更多早期評估新生兒感染性患兒預后的有效生物學指標,本研究對PCT 及凝血相關指標在新生兒感染性疾病中的檢測價值展開分析,現報道如下。
1 資料與方法
1.1 一般資料 選取2018 年1 月至2022 年1 月在廣東醫科大學附屬第三醫院出生并因感染性疾病于24 h 內轉入新生兒科住院的100 例新生兒為研究對象進行回顧性分析。其中男患兒57 例,女患兒43例;日齡6~19 d,平均日齡(12.64±5.35)h;胎齡35~42 周,平均(38.64±3.35)周;出生體質量2.5~4.6 kg,平均出生體質量(3.34±0.82)kg;疾病類型:感染性肺炎40 例,細菌性腸炎12 例,臍炎22 例,鵝口瘡11 例,敗血癥10 例,腦膜炎5 例。本研究經廣東醫科大學附屬第三醫院醫學倫理委員會批準。納入標準:①符合《實用新生兒學(第4版)》[5]中感染性疾病的診斷標準,且通過實驗室檢查確診;②日齡≤28 d;③均于出生24 h 內測得有效血常規指標。排除標準:①入組前已使用抗生素、糖皮質激素、免疫球蛋白等藥物治療的患兒;②輸注過血液制品的患兒;③出生體質量<2 500 g,新生兒評分量表(Apgar)評分[6]<8 分;④臨床資料不完整。
1.2 檢測方法 ①采集所有新生兒出生后24 h 內靜脈血4 mL,平均分成2 份,一份置于抗凝管內,以3 000 r/min 離心10 min,取上清液待檢,應用化學發光免疫分析儀(美國貝克曼庫爾特有限公司,型號:UniCel DxI 800 型)檢測血清PCT 水平,試劑由新產業公司提供;另一份置于枸緣酸鈉抗凝管內,采用全自動血凝儀(希森美康,型號:CA1500型)及配套試劑盒檢測凝血酶時間(TT)、纖維蛋白原(FIB)及活化部分凝血活酶時間(APTT)。②根據新生兒危重病例評分法(NCIS)[7]進行病情危重程度評估,NCIS 評分中包括心率、呼吸、血壓、pH、動脈血氧分壓等10 項指標,總分0~100 分,≥90 分為非危重,<90 分為危重。根據患兒病情危重程度分為危重組(42 例)和非危重組(58 例)。
1.3 觀察指標 ①比較危重組和非危重組患兒臨床一般資料。②比較危重組和非危重組患兒PCT、APTT、TT、FIB 水平。③觀察患兒預后情況,并據此分為生存組(78 例)和死亡組(22 例),比較生存和死亡組患兒PCT、APTT、TT、FIB 水平。④分析PCT、APTT、TT、FIB 水平評估新生兒感染性疾病預后的價值。⑤分析PCT、APTT、TT、FIB水平聯合評估新生兒感染性疾病預后與金標準的一致性。其中任意一項指標為陽性則判定為聯合陽性。
1.4 統計學分析 采用SPSS 22.0 統計學軟件進行數據處理。計量資料以(±s)表示,組間比較行獨立樣本t檢驗;計數資料以[例(%)]表示,組間比較行χ2檢驗;通過受試者操作特征(ROC)曲線分析PCT、APTT、TT、FIB 水平評估新生兒感染性疾病患兒預后的價值;聯合評估新生兒感染性疾病患兒預后的一致性采取Kappa 檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 危重組和非危重組患兒一般資料比較 危重組和非危重組患兒齡、胎齡、出生體質量及性別比較,差異無統計學意義(P>0.05),見表1。
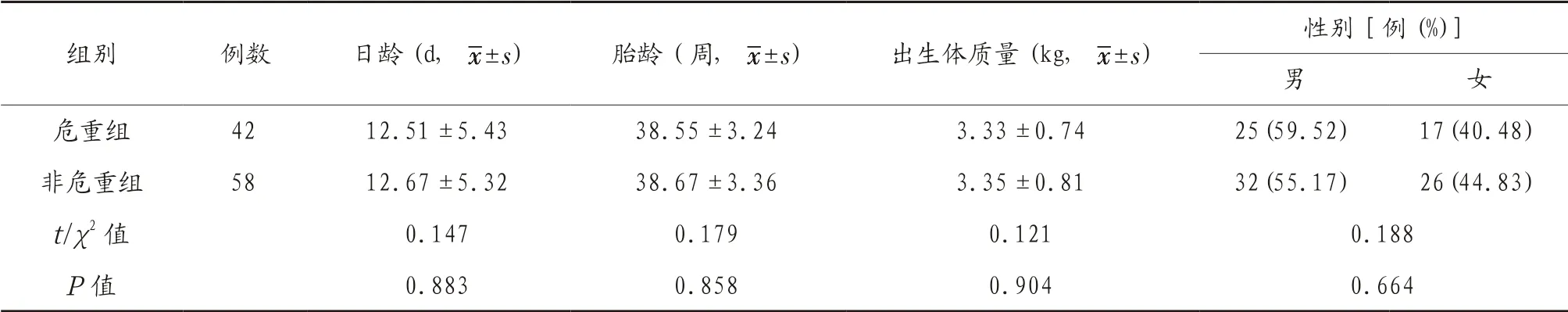
表1 危重組和非危重組患兒一般資料比較
2.2 危重組和非危重組新生兒PCT、APTT、TT 及FIB 水平比較 危重組患兒PCT、APTT、TT 水平均顯著高于非危重組,FIB 水平顯著低于非危重組(P<0.05),見表2。
表2 危重組和非危重組新生兒PCT、APTT、TT 及FIB 水平比較(±s)
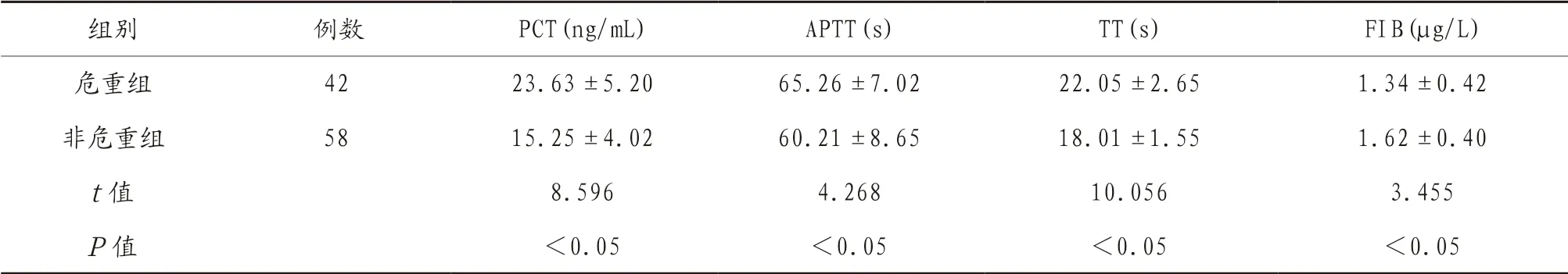
表2 危重組和非危重組新生兒PCT、APTT、TT 及FIB 水平比較(±s)
注:PCT:降鈣素原;APTT:活化部分凝血活酶時間;TT:凝血酶時間;FIB:纖維蛋白原。
組別 例數 PCT(ng/mL) APTT(s) TT(s) FIB(μg/L)危重組 42 23.63±5.20 65.26±7.02 22.05±2.65 1.34±0.42非危重組 58 15.25±4.02 60.21±8.65 18.01±1.55 1.62±0.40 t 值 8.596 4.268 10.056 3.455 P 值 <0.05 <0.05 <0.05 <0.05
2.3 生存組和死亡組患兒PCT、APTT、TT 及FIB 水平比較 死亡組患兒PCT、APTT、TT 水平均顯著高于生存組,FIB 水平顯著低于生存組,差異有統計學意義(P<0.05),見表3。
表3 生存組和死亡組患兒PCT、APTT、TT 及FIB 水平比較(±s)
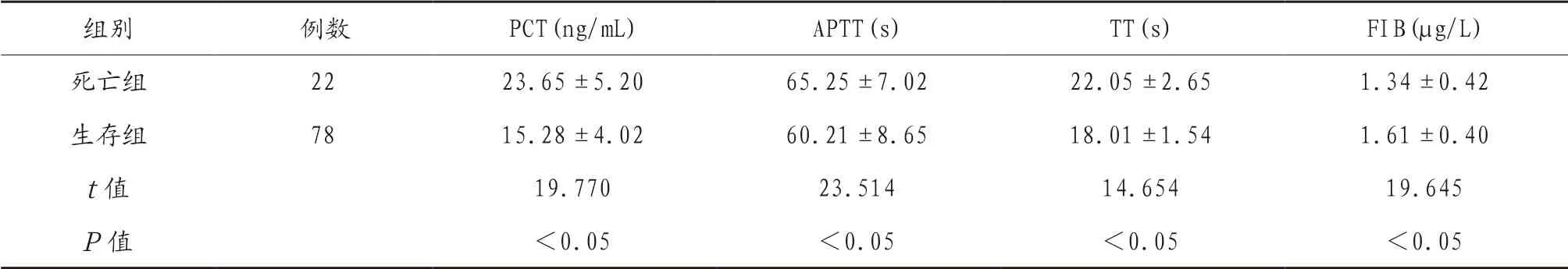
表3 生存組和死亡組患兒PCT、APTT、TT 及FIB 水平比較(±s)
注:PCT:降鈣素原;APTT:活化部分凝血活酶時間;TT:凝血酶時間;FIB:纖維蛋白原。
組別 例數 PCT(ng/mL) APTT(s) TT(s) FIB(μg/L)死亡組 22 23.65±5.20 65.25±7.02 22.05±2.65 1.34±0.42生存組 78 15.28±4.02 60.21±8.65 18.01±1.54 1.61±0.40 t 值 19.770 23.514 14.654 19.645 P 值 <0.05 <0.05 <0.05 <0.05
2.4 PCT、APTT、TT、FIB 分別評估新生兒感染性疾病預后的價值 ROC 分析,結果顯示,PCT、APTT、TT、FIB 水平對新生兒感染性疾病預后均有一定的預測價值,曲線下面積(AUC)分別為0.864、0.853、0.929、0.805,見表4、圖1。
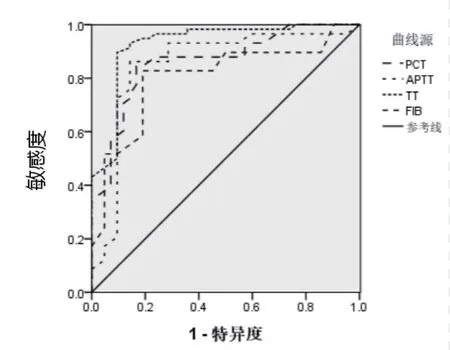
圖1 PCT、APTT、TT、FIB 評估新生兒感染性疾病預后的ROC 曲線

表4 PCT、APTT、TT、FIB 評估新生兒感染性疾病預后的價值
2.5 PCT、APTT、TT、FIB 聯合評估新生兒感染性疾病預后的一致性檢驗 PCT、APTT、TT、FIB 聯合評估新生兒感染性疾病預后的敏感度為81.82%、特異度為88.46%、準確率為87.00%、陽性預測值66.67%、陰性預測值94.52%、Kappa 值為0.650,見表5。

表5 PCT、APTT、TT、FIB 聯合評估新生兒感染性疾病預后的一致性檢驗
3 討論
新生兒感染性疾病是兒科常見疾病,該類疾病起病隱匿,且病情發展迅速,常易引發全身多器官損傷,病情兇險,早期識別疾病、準確評估病情嚴重程度對改善患兒預后具有重要意義。由于新生兒各器官系統發育不成熟,容易發生嚴重感染,產生大量內毒素,進而激發多種炎癥因子釋放,可促使單核細胞和內皮細胞激活,進而表達和釋放組織因子,激活外源性凝血系統[8]。另一方面,內毒素會對血管內皮細胞造成損傷,促使血小板聚集,內源性凝血途徑啟動[9]。機體內外源性凝血系統在嚴重感染時均會被激活,因此,凝血相關指標可能成為評估機體感染程度的新途徑。
本研究結果顯示,危重組患兒PCT、APTT、TT 水平均顯著高于非危重組,FIB 水平顯著低于非危重組,提示感染及感染嚴重程度對患兒PCT 及凝血指標具有影響。本研究ROC 分析結果顯示,PCT、APTT、TT、FIB 對新生兒感染性疾病預后均有一定評測價值,AUC 分別為0.864、0.853、0.929、0.805,證實PCT、APTT、TT 及FIB 可應用于新生兒感染性疾病預后的評估中。研究顯示,凝血功能是影響感染程度的重要因素,其作用貫穿于炎癥發生發展的全過程[10]。感染越嚴重,凝血系統被激活程度越高,而凝血功能亢進進一步促進炎癥加深,進而發生炎癥瀑布效應,對機體組織造成嚴重損傷。故早期發現凝血指標異常進而采取有效措施干預,是控制病情惡化的關鍵。PCT 是無激素活性的降鈣素前體物質,當機體處在正常生理狀態時,PCT 通過神經內分泌的方式合成,水平較低[11]。當發生感染性疾病時,由于受到細菌內毒素影響,血清PCT水平升高,特別在發生嚴重細菌感染時,PCT 在感染早期即可發生明顯升高,是評估感染性疾病危重程度的敏感指標[12]。本研究顯示,PCT、APTT、TT、FIB 聯合評估新生兒感染性疾病預后的敏感度為81.81%、特異度為88.54%、準確率為87.02%、Kappa 值0.650,表明上述指標聯合檢測可提高對患兒預后評估的預測效能。
綜上所述,新生兒患感染性疾病后血清PCT 水平顯著上升,PCT 可作為新生兒感染性疾病患兒預后評估的有效指標,此外,凝血功能障礙伴隨在新生兒感染性疾病發生、發展的全過程中,APTT、TT及FIB 也可作為評估感染患兒預后的敏感指標。

