不同輸血次數及預防性用藥對輸血不良反應發生率的影響
江 飛,李燕飛,艾 紅,王曉琴,高 敏
(1.合肥市骨科醫院輸血科;2.合肥市骨科醫院脊柱外科,安徽合肥 238000)
成分輸血作為臨床一種特殊的治療手段,在臨床各科室已得到廣泛應用,對挽救嚴重創傷性大出血等患者具有不可替代的作用[1-2]。但是考慮血液成分較為復雜且血型系統多樣,輸血風險仍不容小覷,成分輸血治療在發揮治療效果的同時也會產生過敏、非溶血性發熱等諸多輸血不良反應。研究顯示,我國輸血不良反應發生率為1%~10%,部分多次輸注患者可能會出現耐受或輸注無效等情況[3]。可見,輸血安全已成為臨床重點關注的問題。但目前關于不同輸注次數和預防性使用藥物對輸血相關不良反應的影響尚未完全明確,尤其是以往有過輸血不良反應病史的患者輸血前給予預防性使用藥物能否減少不良反應的發生仍尚未有定論。因此,本研究旨在探討不同輸注次數及預防性使用藥物對輸血相關不良反應的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2020 年1 月至2022 年1 月合肥市骨科醫院收治的300 例輸血患者為研究對象進行回顧性分析,其中男性143 例,女性157 例;年齡21~85 歲,平均年齡(48.49±12.12)歲。根據不同的血液輸注次數將300 例患者分為A 組(<5 次,189 例)、B 組(5~9 次,79 例)和C 組(≥10 次,32 例)。A 組患者中男性90 例,女性99 例;年齡22~85 歲,平均年齡(48.50±12.49)歲。B 組患者中男性39 例,女性40 例;年齡21~84 歲,平均年齡(48.43±12.31)歲。C 組患者中男性14 例,女性18 例;年齡22~83 歲,平均年齡(48.61±12.60)歲。3 組患者一般資料比較,差異均無統計學意義(均P>0.05),有可比性。根據是否有輸血不良反應史將300 例患者分為D 組(有輸血不良反應史,71 例)和E 組(無輸血不良反應史,229 例)。D 組患者中男性35 例,女性36 例;年齡22~83 歲,平均年齡(48.45±12.57)歲。E 組患者中男性108 例,女性121 例;年齡23~85 歲,平均年齡(48.67±12.68)歲。兩組患者一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。本研究獲合肥市骨科醫院醫學倫理委員會批準。納入標準:①主要接受紅細胞及血漿輸注治療的骨科患者;②年齡≥21 歲;③臨床資料完整。排除標準:①重要器臟異常者;②對本研究藥物過敏者;③其他惡性腫瘤患者。
1.2 研究方法 患者輸血前給予預防性用藥或不予藥物處理,預防性用藥主要為靜脈注射地塞米松磷酸鈉(石藥銀湖制藥,國藥準字H14022567,規格:1 mL ∶5 mg)5 mg 或肌內注射異丙嗪(上海禾豐制藥,國藥準字H31021490,規格:1 mL ∶25 mg)25 mg。患者主要采用紅細胞及血漿輸注治療,根據《臨床輸血學》[4]要求,醫護人員在輸血過程中觀察患者有無輸血不良反應,詳細記錄患者輸血次數、輸血前預防性用藥、輸血前后生命體征等情況。每例患者每次血液輸注視為1 例次,不同血液成分連續輸注需分別計數,輸血不良反應發生率=輸血不良反應發生例次/總輸血例次×100%。
1.3 觀察指標 ①分析預防性用藥情況、輸注次數和輸血不良反應史對患者不良反應發生率的影響;②探討不同輸注次數下預防性用藥情況和不同輸血不良反應史下預防性用藥情況對不良反應發生率的影響。輸血不良反應判斷參考《血站技術手冊》[5]。
1.4 統計學分析 采用SPSS 24.0 統計學軟件處理數據。計數資料以[例(%)]表示,組間比較采用χ2或校正χ2檢驗,多個樣本率的多重比較采用Bonferroniχ2檢驗,以P<0.01 為差異有統計學意義;計量資料以(±s)表示,組間比較采用獨立樣本t檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 患者輸血總體情況 300 例患者共進行了1 384 例次血液輸注,其中輸注次數<5 次的患者有189 例,共進行了374 例次血液輸注;輸注次數為5~9 次的患者有79 例,共進行了537 例次血液輸注;輸注次數≥10 次的患者有32 例,共進行了473 例次血液輸注。有輸血不良反應史的患者71 例,共進行了330 例次血液輸注;無輸血不良反應史的患者229 例,共進行了1 054 例次血液輸注。300 例患者共發生輸血不良反應108 例次,不良反應總發生率為7.80%。
2.2 預防性用藥對輸血不良反應發生率的影響 預防性用藥患者與未預防性用藥患者輸血不良反應發生率比較,差異無統計學意義(P>0.05),見表1。

表1 預防性用藥對輸血不良反應發生率的影響
2.3 不同輸注次數對輸血不良反應發生率的影響 A 組患者輸血不良反應發生率比B 組和C 組低,B 組比C 組低,差異均有統計學意義(均P<0.05),見表2。

表2 不同輸注次數對輸血不良反應發生率的影響
2.4 不同輸注次數下預防性用藥情況對輸血不良反應發生率的影響 A 組、B 組和C 組患者預防性用藥患者與未預防性用藥患者輸血不良反應發生率比較,差異均無統計學意義(均P>0.05),見表3。
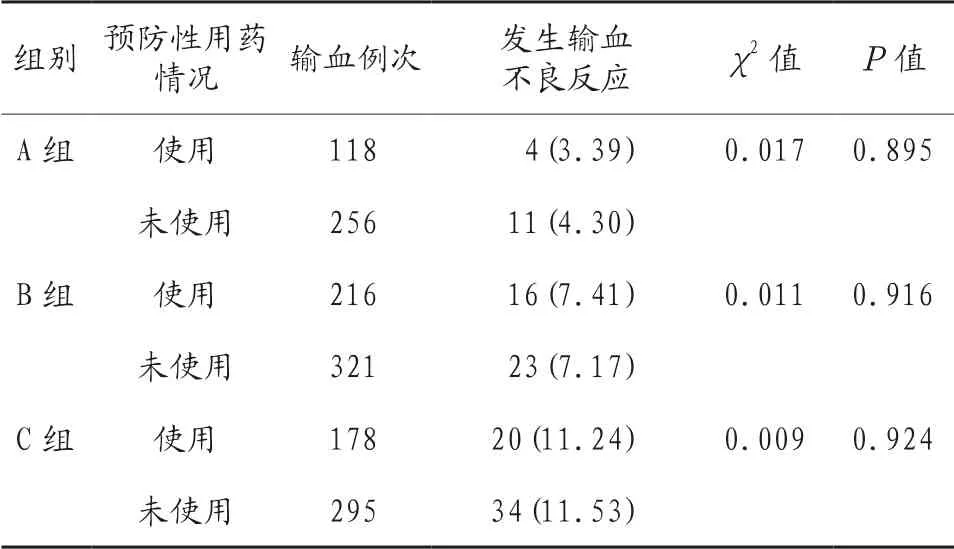
表3 不同輸注次數下預防性用藥情況對輸血不良反應發生率的影響 [例(%)]
2.5 輸血不良反應史對輸血不良反應發生率的影響 D 組患者輸血不良反應發生率比E 組高,差異有統計學意義(P<0.05),見表4。

表4 輸血不良反應史對輸血不良反應發生率的影響
2.6 不同輸血不良反應史下預防性用藥情況對輸血不良反應發生率的影響 D 組和E 組預防性用藥患者與未預防性用藥患者輸血不良反應發生率比較,差異無統計學意義(P>0.05),見表5。
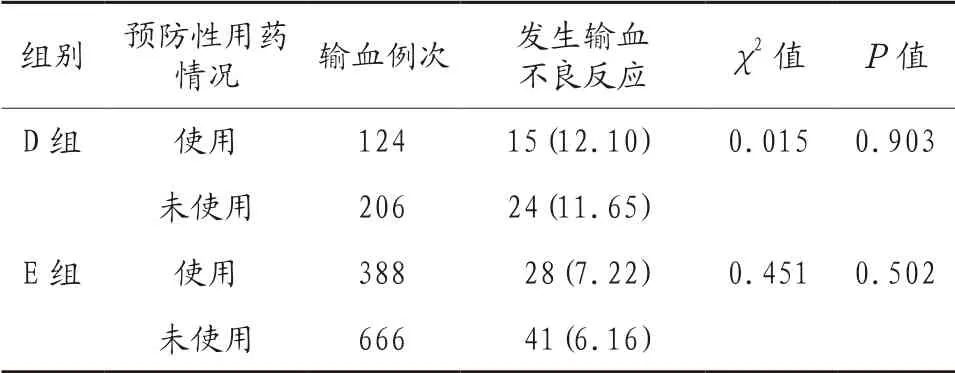
表5 不同輸血不良反應史下預防性用藥情況對輸血不良反應發生率的影響 [例(%)]
3 討論
輸血治療雖在嚴重創傷性大出血等治療中發揮著重要作用,但輸血安全性仍不容小覷,以輸血不良反應最為常見,而疾病種類、血液制品品類、輸注次數及輸血時間等均可對輸血不良反應造成影響[6]。但目前關于不同輸注次數及預防性用藥對輸血不良反應發生率的影響仍缺乏高質量的臨床研究。為此,本研究針對此方面展開探究。
本研究中,輸血不良反應總發生率為7.80%,這與既往報道[7]相符。但夏紫怡等[8]報道輸血不良反應發生率為0.39%,與本研究結論存在偏差,原因可能與疾病類型、樣本量大小、輸血不良反應統計方法、醫院地域及等級等因素有關。針對輸血不良反應統計方法,以往臨床上多由輸血科等工作人員按照臨床報告的輸血不良反應統計結果,但實際工作中諸多因素會導致漏報事件的發生[9],而本研究中,醫務人員定期隨訪,可降低漏報率,確保統計結果真實可靠。
本研究結果顯示,A 組患者輸血不良反應發生率低于B 組和C 組,B 組低于C 組,提示輸注次數與患者輸血不良反應發生率密切相關,輸注次數與輸血不良反應發生率成正比。郝欣欣等[10]也發現輸注次數與輸血不良反應發生率有關,輸血不良反應發生率隨著輸注次數的增加而增加,支持本研究結論。推測原因,隨著輸注次數的增多,機體產生同種免疫抗體的概率越高,激活補體,導致各種輸血不良反應發生率增加。
本研究結果顯示,預防性用藥與否對輸血不良反應的影響不大,提示輸血前預防性用藥對輸血不良反應發生率并無明顯影響。有研究顯示,輸血前預防性用藥率高達50%~80%,其中異丙嗪、地塞米松等是輸血前常用藥物[11]。地塞米松作為一種腎上腺皮質類合成激素,具有抗感染、抗過敏等效應,預防免疫反應發生,同時可經調節纖維蛋白原和細胞內鈣離子濃度來減少不良發應的發生;而異丙嗪作為一種抗組胺藥物,減少平滑肌收縮、痙攣,對血液或血漿制品的過敏反應有預防效果[12]。而鄭茂[13]認為輸血前進行異丙嗪、地塞米松等預防性用藥對輸血不良反應的發生并無明顯作用,支持本研究結論。推測原因,地塞米松雖對已發生的輸血反應有較好的治療效果,但對已形成的抗體并無中和效應;而異丙嗪對抗作用多針對組胺含量升高,但發生過敏反應與組胺釋放、慢反應物質釋放等諸多因素有關,故其僅對已發生的部分過敏反應有治療效果[14]。此外,本研究結果顯示,A 組、B 組和C 組預防性用藥患者與未預防性使用藥物患者輸血不良反應發生率對比,差異無統計學意義,提示預防性用藥不影響不同輸注次數的輸血安全性。
本研究結果顯示,D 組患者輸血不良反應發生率高于E 組,但兩組預防性用藥患者與未預防性用藥患者輸血不良反應發生率比較,差異無統計學意義,提示輸血不良反應史雖與輸血不良反應發生率有關,但預防性用藥對有輸血不良反應史患者的輸血不良反應發生率無明顯影響。通常患者有輸血不良反應史時可能意味著體內產生的抗體類型復雜少見,導致輸血不良反應發生率增加。
綜上所述,輸血相關不良反應與輸注次數和輸血不良反應史密切相關,而預防性使用藥物對不同輸注次數和輸血不良反應史患者的輸血相關不良反應發生率的影響不大,值得臨床驗證。但本研究未納入患者疾病類型、血液制品品類、預防性用藥的時間進行分析,故今后仍需深入研究。

