穿刺針式抓鉗輔助雙孔腹腔鏡在闌尾切除術中的應用
徐乾輝 張再重 劉文熾 陳少全 王烈 林立英
腹腔鏡闌尾切除術是急性闌尾炎手術治療的主要方式。然而傳統三孔腹腔鏡闌尾切除術易導致術后疼痛、瘢痕增生、Trocar孔感染、Trocar孔疝等問題。我們采用穿刺針式抓鉗替代常規腔鏡抓鉗進行牽拉闌尾,分離粘連,幫助充分暴露手術區域,輔助完成手術,并與常規三孔腹腔鏡闌尾切除術進行比較。
對象與方法
一、對象
2019年6月~2020年9月我院收治急性闌尾炎病人60例,診斷參照第九版人衛出版的《外科學》進行判斷[1]。入組標準:(1)符合急性闌尾炎的診斷標準;(2)經腹部CT或腹部超聲檢查確診;(3)無腹腔鏡手術的其他禁忌證;(4)年齡18~65歲,男女不限;(5)病人知情手術,自愿簽署手術同意書。排除標準:臨床未確診急性闌尾炎;病程超過5天;術中探查排除急性闌尾炎診斷或同時處理其他腹內疾病。按照隨機數字表法進行分組,將60例病人隨機分為穿刺抓鉗組和常規三孔組,每組各30例。
二、方法
1.手術方法:(1)常規三孔組取5 mm、10 mm、12 mm Trocar各一個。于臍周作弧行10 mm小切口,置入10 mm Trocar作為腹腔鏡觀察孔。在右側腋中線平臍處12 mm切口,置入12 mm Trocar,作為主操作孔放置超聲刀;恥骨聯合上方5 cm處刺入5 mm Trocar,作為輔助操作孔放置分離器鉗或抓鉗;手術操作按常規腹腔鏡下闌尾切除術術式進行。術后用腹腔鏡病理袋將闌尾完全包裹后,從右側12 mm Trocar取出,直尺測量術中腹壁所有切口的長度總和。(2)穿刺抓鉗組取10 mm、12 mm Trocar各一個,穿刺針式抓鉗一把。于臍周作弧行10 mm小切口,置入10 mm Trocar,作為腹腔鏡觀察孔。腹腔鏡直視下在右側腋中線平臍處作12 mm切口,置入12 mm Trocar,該孔放置超聲刀,作為主操作孔;在恥骨聯合上方5 cm處腹腔鏡直視下刺入穿刺針式抓鉗,約1 mm(圖1);術中用穿刺針式抓鉗提起闌尾(圖2),超聲刀分離解剖闌尾系膜,流離闌尾動脈后上超聲刀電凝并截斷。術后用腹腔鏡病理袋將闌尾完全包裹后,從右側Trocar取出,直尺測量術中腹壁所有切口的長度總和(圖3)。

圖1 穿刺針式抓鉗配合及Trocar位置
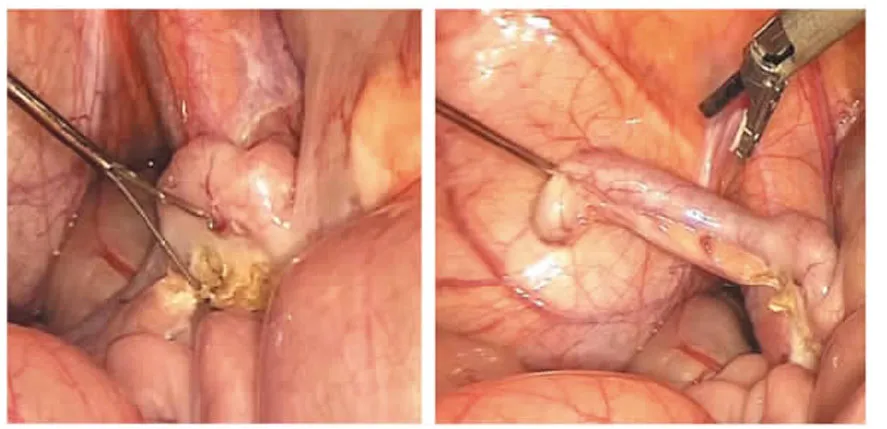
圖2 穿刺抓鉗牽拉、輔助操作
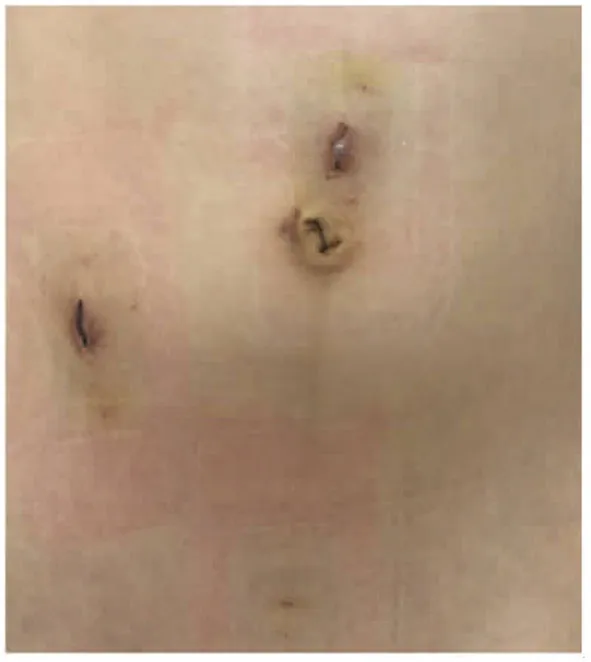
圖3 術后切口照片
2.觀察指標:術中情況包括手術切口長度、手術時間、術中穿刺所耗時間、術中出血量、切口縫合時間;術后情況包括術后肛門排氣時間,平均住院時間,術后24小時疼痛評分,術后瘢痕,切口滿意度評分;術后并發癥的發生情況,如切口感染、腹腔感染、闌尾殘株炎、切口疝等發生情況;病人術后隨訪6個月。手術切口長度為腹壁所有切口的長度總和(mm);術中穿刺所耗時間包括術中切皮及Taocar穿刺的時間(min),對照組為5 mm、10 mm、12 mm 3個Trocar穿刺,實驗組為10 mm、12 mm 2個Trocar和1個穿刺針式腹腔鏡抓鉗穿刺時間;術后疼痛評分:采用視覺模擬評分量表(visual analogue scale,VAS)進行疼痛程度評分;記錄兩組病人術后第24小時疼痛評分。手術瘢痕為術后3個月后腹壁手術瘢痕的長度(cm);術后并發癥包括切口感染、腹腔感染、闌尾殘株炎、切口疝等。記錄兩組出現相關癥狀的例數。
三、統計學分析
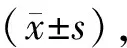

表2 兩組術中情況比較

表3 兩組的術后情況比較
結果
1.兩組病人基本情況比較:共選取急性闌尾炎病人60例,均符合納入標準,無剔除病例。兩組年齡、性別、BMI、發病時間、闌尾炎類型等比較,差異無統計學意義(P>0.05)。見表1。
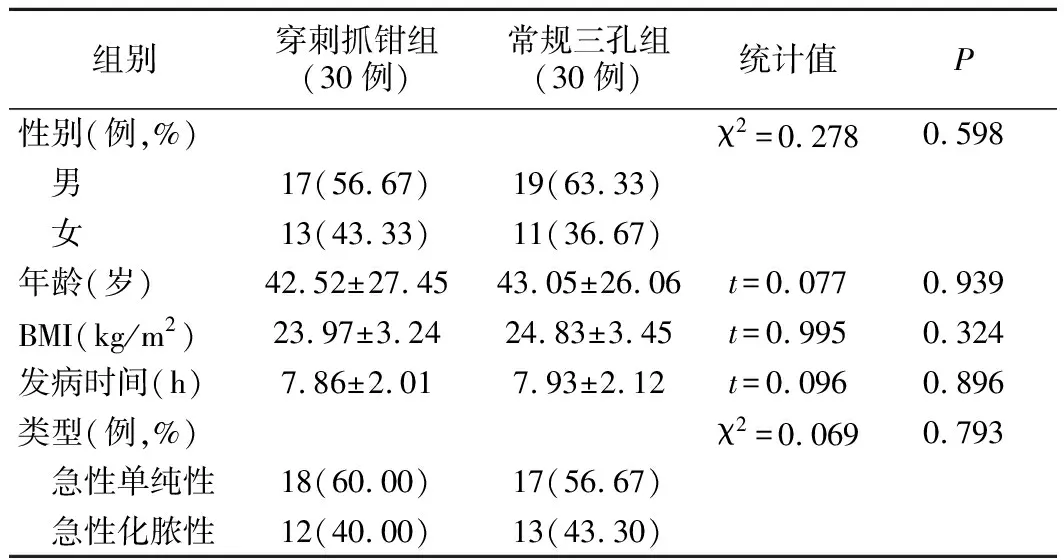
表1 兩組基本情況比較
2.兩組術中情況比較:穿刺抓鉗組與常規三孔組均順利完成手術,兩組手術時間、術中出血量比較差異無統計學意義(P>0.05),穿刺抓鉗組穿刺時間、手術切口長度、切口縫合時間短于常規三孔組,兩組比較,差異有統計學意義(P>0.05)。見表2。
3.兩組術后情況比較:兩組術后肛門排氣時間、住院時間與常規三孔組比較,差異無統計學意義(P>0.05):病人術后24小時切口疼痛評分、術后3個月手術瘢痕長度優于常規三孔組,術后切口滿意度明顯高于常規三孔組,兩組比較差異有統計學意義(P>0.05)。見表3。
4.兩組病人術后并發癥比較:術后隨訪6個月,穿刺抓鉗組術后發生并發癥2例(6.67%),常規三孔組發生4例(13.33%)。兩組術后并發癥發生率比較,差異無統計學意義(P>0.05)。見表4。

表4 兩組的術后并發癥情況比較(例,%)
討論
Semm首次報道腹腔鏡闌尾切除手術(laparoscopic appendectomy,LA),該術式具有微創、探查明確,康復快、并發癥少等優點,在臨床上尤其是基層醫院廣泛應用[2]。也是年輕醫生在腔鏡手術學習中的重要環節。
經過幾十年的發展,以及微創技術和微創器械的改進,LA由原來的三孔腔鏡的基礎上,逐漸發展至雙孔腔鏡及單孔腔鏡手術[3]。有研究認為,減少腹壁瘢痕,可以通過縮短切口長度、隱藏Trocar孔的位置以及減少Trocar數量,但需要專門的單孔腔鏡器械輔助,同時經臍單孔LA由于僅有一個Trocar孔,操作范圍較小,腔鏡器械經同一地方進入腹腔,易造成筷子效應,在操作上增加了一定的難度,技術難度大,學習周期長,從而增加手術時間及腹腔創傷[4]。有研究表明,通過減少Trocar孔數量達到更微創的目的[5-7],一種是雙孔腹腔鏡拖出式闌尾切除術,在右下腹部麥氏點做1~2 cm切口,將闌尾經該切口拖出腹腔,進行闌尾切除、結扎完成手術,但該術式大大增加了切口感染的幾率,若遇到闌尾及系膜短小、肥胖病人,不能將闌尾完整拖出切除。而采用各種自制鉤針輔助雙孔腹腔鏡LA術,在麥氏點將鉤針刺帶線入腹腔,固定闌尾及系膜,體外牽拉牽引線,將闌尾提起,暴露手術區域,超聲刀游離闌尾系膜并切除闌尾,由于牽引只能是一個方向,或者遇到粘連時,闌尾暴露仍有難度,需再改常規三孔腔鏡手術。
本研究在傳統三孔腹腔鏡闌尾切除術的基礎上,采用穿刺針式抓鉗配合雙孔腹腔鏡技術治療急性闌尾炎,穿刺針式抓鉗進入腹腔,其作用與三孔術式的輔助操作鉗一樣,能夠充分牽拉固定暴露闌尾及系膜,分離粘連,幫助充分暴露手術區域,操作簡便,不增加手術難度,同時減少腹壁戳孔數,減少Trocar穿刺損傷的幾率。穿刺針式抓鉗經腹壁穿刺定位準確,穿刺容易,時間短,可避免腹壁下血管及組織的損傷,穿刺點直徑僅1 mm,術后無需縫合,降低腹壁創傷,從而減輕術后切口疼痛,可避免該Trocar孔發生感染,也可完全避免術后Trocar疝的發生,此方法基本可以忽略穿刺針帶來的各種影響和創傷,從而達到雙孔腹腔鏡手術的目的。尤其是對于女性及兒童病人,充分達到更微創更美觀的效果。此方法基本可以忽略穿刺針帶來的各種影響和創傷,從而達到雙孔腹腔鏡手術的目的,也避免了雙孔腹腔鏡手術的手術缺點。
本研究穿刺抓鉗組手術切口長度、術后瘢痕長度均優于常規三孔組,針式抓鉗的穿刺點直徑僅1 mm,術后3個瘢痕幾乎看不清,具有很好的美容效果;兩組病人對術后切口的滿意度,穿刺抓鉗組對切口滿意度高于常規三孔組,表明病人對穿刺針式抓鉗配合雙孔腹腔鏡闌尾切除術后美容效果認可。穿刺抓鉗組由于腹壁Trocar數量的減少降低了手術創傷,對降低術后疼痛有積極作用。兩組術后24小時穿刺抓鉗組VAS評分低于常規三孔組。穿刺針式抓鉗配合雙孔腹腔鏡闌尾切除術對病人損害較小,穿刺抓鉗組穿刺時間、切口縫合時間少于常規三孔組,減少了一個Trocar,減少了Trocar穿刺過程腹壁損傷的幾率,同時針式抓鉗穿刺點無需縫合,減少切口縫合時間。兩組病人中術后并發癥多為腹腔感染或Trocar孔感染,考慮主要原因為入組病人中化膿性闌尾炎較多,也與術中Trocar脫落二次穿刺次數、闌尾取出有關。本研究結果顯示,兩組手術時間、術中出血量、術后肛門排氣時間、住院時間、術后并發癥發生率無明顯差異,提示穿刺針式抓鉗輔助雙孔闌尾切除術與常規三孔闌尾切除術效果相當,安全可靠,不增加手術難度。
穿刺針式抓鉗輔助雙孔闌尾切除術的關鍵在于輔助操作鉗的替代,由10~15 mm的切口縮小至1~2 mm,穿刺針式抓鉗直徑約1 mm,相當于1個無鞘微創器械,可直接穿刺進入腹腔,無需另外切開皮膚,穿刺迅速,創傷小,術后針眼無需縫合,術后無瘢痕;穿刺針式抓鉗長度為10 cm,本研究中穿刺點選擇在恥骨聯合上方5 cm處,進入腹腔后能夠直接觸及右下腹闌尾區域。該器械操作簡單,掌握容易,熟練掌握微創操作技巧后有選擇的使用,操作技術熟練[8]。但該穿刺針式抓鉗仍存在不足之處:(1)穿刺針式抓鉗存在抓鉗組織困難,抓鉗頭端較小,抓持力較小,在牽拉、暴露闌尾時較常規腔鏡器械差,特別在復雜闌尾手術,如闌尾周圍嚴重粘連、闌尾壞疽穿孔;抓鉗頭端較小,對于較粗的闌尾,不適合直接抓持闌尾,可以抓持闌尾系膜或者漿膜,能夠有效提高抓持力度,充分牽拉、暴露闌尾,合適的牽引力量及正確的抓持方向才能更好地暴露手術區域。(2)穿刺針式抓鉗長度受限,該器械的有效長度僅10 cm,若遇到身材高大或者肥胖的病人,臍下穿刺點距闌尾的距離遠大于該器械長度,不利于完成手術。因此,并非所有的病人都適合使用穿刺針式抓鉗[9]。粘連少、炎癥輕的闌尾炎、身材適中或者較瘦的病人可以使用穿刺針式抓鉗,特別是年輕女性、青少年病人要求切口更美觀,可考慮使用該器械10-11]。

