基于腸道分子微生態系統平衡防治肝硬化自發性腹膜炎的研究*
楊曉薇,伍沁芳,湯金萍,李翠紅,喻枝紅,龔錦文
九江市第一人民醫院消化內科,江西九江 332000
自發性腹膜炎(SBP)為肝硬化腹水常見并發癥,會誘發內毒素血癥,增加肝性腦病等其他并發癥發生風險,加重患者病情,導致腹水難以消退,是患者死亡的重要原因[1]。抗菌藥物為治療SBP的主要手段,雖然能夠改善患者癥狀,但長期大量使用會導致腸道菌群失調,造成耐藥菌及真菌二重感染。腸道菌群紊亂、腸黏膜屏障被破壞及細菌易位等在肝硬化并發SBP的發生、發展中發揮重要作用,故對患者腸道菌群進行調節,維持腸道菌群中有益菌和有害菌的平衡,有利于改善患者腸道功能,控制SBP病情[2-3]。鑒于此,本研究將分析調節腸道分子微生態治療肝硬化并發SBP的臨床效果,現報道如下。
1 資料與方法
1.1一般資料 選擇2020年6月至2021年5月于該院治療的40例肝硬化并發SBP患者作為研究對象,根據治療方式不同將其分為觀察組和對照組兩組,每組20例。所有患者簽署知情同意書。本研究獲本院醫學倫理委員會批準。觀察組男12例,女8例;年齡25~78歲,平均(53.67±6.28)歲;原發疾病:乙型肝炎肝硬化、丙型肝炎肝硬化、原發膽汁性肝硬化、酒精性肝硬化各有10、3、5、2例。對照組男14例,女6例;年齡28~77歲,平均(54.13±6.16)歲;原發疾病:乙型肝炎肝硬化、丙型肝炎肝硬化、原發膽汁性肝硬化、酒精性肝硬化各有8、4、5、3例。兩組一般資料比較,差異均無統計學意義(P>0.05)。
1.2納入及排除標準 納入標準:(1)肝硬化并發SBP診斷參照《肝硬化的診斷標準和治療方案》[4]和《肝硬化腹水及相關并發癥的診療指南》[5]中有關標準:伴有腹肌緊張、腹部壓痛及發熱癥狀,腹水細菌培養呈陽性,腹水中性粒細胞計數>250×106/L,白細胞計數>250×106/L;(2)能夠耐受研究相關藥物治療。排除標準:(1)行為異常,患有精神性疾病;(2)合并其他嚴重感染;(3)由其他原因所致的腹膜炎;(4)合并惡性腫瘤。
1.3方法 對照組采用常規抗菌藥物治療,包括左氧氟沙星、頭孢噻肟鈉/頭孢他啶等。觀察組在對照組基礎上采用雙歧桿菌三聯活菌膠囊(上海上藥信誼藥廠有限公司,國藥準字S10970105)口服治療,2粒/次,晨間頓服。兩組均連續治療2周。
1.4評價指標 (1)腸道菌群:收集兩組治療前、治療2周后新鮮糞便,采用滅菌稀釋液倍比稀釋至10-8CFU/mL,并涂抹于不同培養基上,對所需菌群進行定量、定性檢測。(2)細胞因子:采集兩組治療前、治療2周后空腹靜脈血,采用酶聯免疫吸附試驗測定腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)水平,試劑盒購自北京百奧萊博科技有限公司。(3)內毒素(ET)與腸道分泌型免疫球蛋白(SIgA):于兩組治療前、治療2周后,采用鱟試劑三肽顯色基質偶氮法測定ET水平,采用酶聯免疫吸附試驗測定SIgA水平,試劑盒分別由上海市醫學化驗所、上海聯碩生物科技有限公司提供。(4)肝纖維化指標:于兩組治療前、治療2周后,采用化學發光法測定層粘連蛋白(LN)、透明質酸(HA)、Ⅳ型膠原(Ⅳ-C)、Ⅲ型前膠原(PC-Ⅲ)水平,試劑盒由上海恒遠公司提供。(5)治愈率:治療2周后患者腹痛、腹瀉及發熱癥狀消失,腹水中性粒細胞計數<250×106/L,白細胞計數<250×106/L,腹水細菌培養呈陰性即可判斷為治愈。治愈率=治愈例數/總例數×100%。(6)不良反應:嗜睡、惡心、嘔吐等。
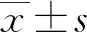
2 結 果
2.1兩組腸道菌群數量比較 治療前兩組腸球菌屬、腸桿菌屬、雙歧桿菌屬、擬桿菌屬、梭菌屬、乳酸菌屬菌群數量比較,差異無統計學意義(P>0.05);治療后觀察組腸球菌屬、腸桿菌屬菌群數量低于對照組,雙歧桿菌屬、擬桿菌屬、梭菌屬、乳酸菌屬菌群數量高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組腸道菌群數量比較
2.2兩組TNF-α、IL-6、ET、SIgA水平比較 治療前兩組TNF-α、IL-6、ET、SIgA水平比較,差異無統計學意義(P>0.05);治療后觀察組TNF-α、IL-6及ET水平低于對照組,SIgA水平高于對照組,差異有統計學意義(P<0.05)。見表2。
2.3兩組肝纖維化指標水平比較 治療前兩組LN、HA、Ⅳ-C、PC-Ⅲ水平比較,差異無統計學意義(P>0.05);治療后觀察組LN、HA、Ⅳ-C、PC-Ⅲ水平低于對照組,差異有統計學意義(P<0.05)。見表3。

表2 兩組TNF-α、IL-6、ET、SIgA水平比較

表3 兩組肝纖維化指標水平比較
2.4兩組治愈率及不良反應發生情況比較 觀察組治愈率高于對照組,差異有統計學意義(P<0.05);兩組不良反應總發生率比較,差異無統計學意義(P>0.05)。見表4。

表4 兩組治愈率及不良反應發生情況比較[n(%)]
3 討 論
肝硬化是慢性肝病的終末階段,患者免疫功能低下,營養不良、門靜脈高壓及膽汁分泌異常等會導致腸壁淤血水腫、門體分流及腸道微生態失調,促使肝臟Kupffer細胞活性減弱,導致腸道細菌易位,誘發ET及SBP[6-7]。ET可將肝臟Kupffer細胞激活,釋放TNF-α、IL-6等炎性細胞因子及氧自由基,對肝細胞造成損傷,損害T細胞功能,導致細胞免疫功能紊亂。SBP患者病情進展快、預后較差,對患者生命安全威脅較大。SBP治療中以抗菌藥物為主,但若忽視人體正常菌群的作用,可能會導致菌群交替癥,故在考慮微生態學規律的基礎上應合理使用抗菌藥物[8-9]。
三聯活菌膠囊屬于一種微生態制劑,由腸球菌、嗜酸乳桿菌、雙歧桿菌組成,經口服后腸道益生菌能夠得到快速有效補充,調節失調的腸道菌群[9]。該藥物可提高腸道有益菌的菌群比例,對腸道菌群屏障進行修復,對潛在致病菌過度生長進行抑制甚至殺滅,從而使原生菌群重新成為腸道優勢菌群,優勢菌群和腸黏膜上皮細胞共同作用可促進腸道穩固生物學屏障形成,增強腸道防御功能,有利于建立促使腸道健康的微生態平衡環境[10-11]。本研究結果顯示,治療后觀察組腸球菌屬、腸桿菌屬菌群數量低于對照組,雙歧桿菌屬、擬桿菌屬、梭菌屬、乳酸菌屬菌群數量高于對照組,TNF-α、IL-6及ET水平低于對照組,SIgA水平高于對照組,LN、HA、Ⅳ-C、PC-Ⅲ水平低于對照組,治愈率高于對照組,差異均有統計學意義(P<0.05);并且兩組不良反應總發生率相近(P>0.05)。楊曉冬等[12]研究顯示,微生態制劑對肝硬化合并SBP患者腸屏障功能的影響,研究結果與本研究結果相似。本研究結果提示,在常規抗菌藥物治療基礎上輔以三聯活菌膠囊治療肝硬化并發SBP,有利于減少炎癥因子分泌,降低ET水平,改善肝纖維化狀況,調節腸道微生態,增強患者腸道免疫力,提高治愈率,且并未增加不良反應發生率。三聯活菌膠囊作用包括提高腸道有益菌的菌群優勢,促使腸道菌群屏障得以修復,抑制潛在致病菌過度生長,降低ET和血氨水平,重建腸道微生態平衡;同時,三聯活菌膠囊參與了多種維生素的合成,并可產生非特異的免疫調節因子和抗菌物質,提高機體免疫力及抑制致病菌能力等[13]。雙歧桿菌細胞壁固有的全肽聚糖可介導巨噬細胞的吞噬與細胞毒作用,分泌多種具有重要細胞免疫調節功能的活化因子,發揮抗感染、改善肝功能等作用。但本研究僅納入40例肝硬化并發SBP患者,受樣本量的限制,可能會對研究結果準確性造成一定影響,還有待臨床深入分析研究,以進一步證實研究調節腸道分子微生態治療肝硬化并發SBP的臨床效果,以便為肝硬化并發SBP患者提供新的治療思路。
綜上所述,三聯活菌膠囊有利于調節肝硬化并發SBP患者的腸道菌群失調,降低炎癥因子水平,改善肝臟纖維化,減少ET產生,保護腸道功能,可為肝硬化并發SBP的治療提供指導。

