關節鏡下單純切斷術與切斷固定術治療肱二頭肌長頭肌腱炎的臨床療效及安全性比較
雷博藝,周百剛,馮宏偉,張建洛,張 波
陜西省核工業二一五醫院骨科一病區,陜西咸陽 712000
肱二頭肌長頭肌腱炎多由長期反復摩擦、肩關節外傷引起,致肱二頭肌長頭肌腱(LHBT)微小組織撕裂,降低肌腱生物力學性能[1],主要癥狀為肩關節前側疼痛、功能障礙等,多見于中老年人群[2]。該病保守治療療效不佳,臨床常予以關節鏡下微創治療,包括單純切斷術、切斷固定術。前者操作簡單、術后恢復快,但可能致上臂畸形、肌腱回縮,損傷肌力[3];后者可保持正常肌腱長度張力關系,減少肌腱單純切斷術并發癥,防止二頭肌痙攣性疼痛,但手術時間長、操作要求高[4]。本研究比較關節鏡下單純切斷術與切斷固定術治療肱二頭肌長頭肌腱炎的臨床療效及安全性,現將結果報道如下。
1 資料與方法
1.1一般資料 選取2018年6月至2020年6月于本院行關節鏡手術的56例LHBT肌腱炎患者為研究對象,將其分為對照組(28例)和觀察組(28例)。對照組中男12例,女16例;年齡40~66歲,平均(54.58±5.24)歲;病程(13.65±5.29)個月。觀察組中男11例,女17例;年齡40~67歲,平均(54.59±5.25)歲;病程(13.66±5.30)個月。納入標準:(1)所有患者均經MRI、X線、CT檢查明確符合肱二頭肌長頭肌腱炎診斷標準,予口服非甾體類抗炎藥物、關節腔內注射類固醇皮質激素、物理治療等6個月以上,癥狀未改善;(2)肌腱周圍積液,肱骨結節間溝體表投影區壓痛;(3)Speed試驗、DeAnquin試驗陽性。排除標準:(1)嚴重心、肝、肺、腎等重要臟器功能障礙者;(2)惡性腫瘤患者及凝血功能障礙者;(3)風濕、類風濕性關節炎患者;(4)頸椎病病史或伴肩關節不穩、肩袖撕裂等盂肱關節疾病者;(4)有精神性疾病,不能配合治療者。兩組年齡、性別、病程等一般資料比較,差異均無統計學意義(P>0.05)。本研究經本院倫理委員會批準同意,所有患者及其家屬均簽署知情同意書。
1.2方法 兩組麻醉方式均為全身麻醉,取側臥位,患肢前屈20°、外展40°,適當力量行縱向牽引。常規消毒,鋪無菌單,取肩關節后側入路,放置30°肩關節鏡。關節鏡下常規探查肱骨附著處岡上下肌、各盂肱韌帶、盂唇、肩胛下肌肌腱、有無肩胛上孟唇前后位(SLAP)損傷。予以Outside-in縫合技術將16號腰穿針經皮穿刺輔助定位,建立肩關節前側入路。刨削刀清除關節腔內肌腱周圍炎性滑膜組織,可見前下盂唇穩定,關節囊及關節盂、肱骨頭骨質完整、軟骨未剝脫,肱骨附著處肩袖無撕裂。采用探鉤將結節間溝LHBT拉至關節腔內檢查,可見LHBT充血、炎癥、盂唇附著處毛糙、磨損,證實術前診斷。腰穿針穿刺LHBT設置標記,關節鏡置入肩峰下間隙。肩峰外緣2 cm為外側入路點,刨削刀清理肩峰下滑囊和纖維條索組織,必要時可行肩峰成形術,幫助減壓,擴張視野。汽化電刀燙烙標記點,拔出腰穿針。標記點建立操作通道(2 cm外建立觀察通道),汽化電刀經此切開橫韌帶,清理殘余二頭肌腱炎性組織,打開肌腱腱鞘,完全解壓LHBT,防止肩袖組織損傷。
對照組行單純切斷術,籃鉗切斷附著在盂上結節的LHBT,汽化電刀和刨削刀徹底清理關節腔內殘留肱二頭肌腱組織。觀察組行切斷固定術,經前方入路置入探鉤,推至結節間溝脫位,于結節間溝中下1/2處打磨出新鮮骨床,建立入路,放置帶2根縫線的錨釘,抓線器在錨釘根部拉出第1根縫線,游離穿過肌腱下方,移除探鉤,使肌腱復位,推結器把第2根縫線打成SMC結綁扎肌腱,固定后剪去余線。拉緊第1根線保持張力,抓線器抓緊沿肌腱滑動,向遠端推至錨釘外2 cm處,縫線兩端穿過外排錨釘打入結節間溝大結節側,修剪余線。探鉤檢查線環、線結,切斷附著在盂上結節的LHBT,切除固定近端部。
術后予以外展支具固定患側上肢于旋轉中立位、肘關節屈曲90°處,制動4周。術后可行鐘擺運動,術后2周可被動活動肩、腕關節,術后4周主動彎曲肘關節,6周后可行抗阻訓練、肩關節訓練,術后3個月開始強化肌力,恢復至健側功能一致。
1.3觀察指標 對比兩組患者手術前后的視覺模擬評分(VAS評分)、美國加利福尼亞大學洛杉磯分校評分(UCLA評分)、肩關節功能評分(Constant-Murley評分)、安全性。(1)采用VAS評分[5]評估術前、術后3個月、末次隨訪時患者患側肩關節疼痛。分數越高疼痛越嚴重。(2)采用UCLA評分[6]評價手術前后患者肩關節功能,包括疼痛(10分)、功能(10分)、主動前屈活動度(5分)、前屈力量(5分)、滿意度(5分),總分35分。優:34~35分;良:29~33分;差:≤28分。(3)采用Constant-Murley評分[7]評估肩關節活動度,包括肩關節前屈后伸和內收外展(量角器測量),評分標準:0°~30°為0分,31°~60°為2分,61°~90°為4分,91°~120°為6分,121°~150°為8分,151°~180°為10分。(4)安全性:手術12個月后隨訪,觀察切口感染、標記物移位、肩關節感覺異常、上臂畸形(Popeye畸形)、肱二頭肌痙攣痛、復發等情況。
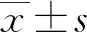
2 結 果
2.1兩組VAS評分對比 與術前比較,術后兩組VAS評分均降低,術后3個月對照組低于觀察組(P<0.05);末次隨訪時兩組VAS評分比較,差異無統計學意義(P>0.05)。見表1。
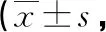
表1 兩組VAS評分對比分)
2.2兩組UCLA評分對比 與術前比較,術后兩組UCLA評分均升高,且觀察組高于對照組(P<0.05)。見表2。
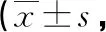
表2 兩組UCLA評分對比分)
2.3兩組Constant-Murley評分對比 與術前比較,術后兩組Constant-Murley評分均升高,且觀察組高于對照組(P<0.05)。見表3。
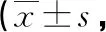
表3 兩組Constant-Murley評分對比分)
2.4兩組安全性對比 與對照組(28.57%)相比,觀察組不良反應發生率(7.14%)較低(χ2=4.383,P<0.036)。見表4。

表4 兩組安全性對比[n(%)]
3 討 論
肱二頭肌長頭肌腱炎多為中老年患者肩外展動作過度活動導致的退行性病變,少數年輕患者急性創傷也可致該病。LHBT結構橫跨肩關節內外,于結節間溝內滑動,易受內側壁、小結節長期反復摩擦,出現繼發性炎癥反應,致腱鞘狹窄,肌腱充血、水腫、粘連[8]。LHBT肌腱炎會導致肩袖損傷、肩峰下撞擊癥等周圍組織病變,進一步加重肌腱炎,引起肩關節前側疼痛、損傷肩關節功能。所以治療目標為減輕疼痛、恢復肩關節功能、降低復發率[9]。西醫多采用口服非甾體抗炎藥(NSAID)、注射類固醇、康復理療、外科手術等治療,但療效欠佳、易復發。隨著影像學、關節鏡技術的發展,關節鏡下微創手術逐漸被廣泛應用,可全面評估肌腱炎病因、檢查盂肱關節腔,治療肩袖損傷、防止三角肌剝離、損傷軟組織[10]。
本研究結果顯示,術后兩組VAS評分均降低,術后3個月對照組低于觀察組(P<0.05),末次隨訪時兩組差異無統計學意義(P>0.05),提示術后早期關節鏡下LHBT單純切斷術更可減輕疼痛,但術后末次隨訪時兩組患者肩關節疼痛均顯著改善。單純切斷術創傷小、不需要內植物,術后不需要制動、恢復快,可盡快行康復訓練;切斷固定術操作復雜、早期疼痛改善輕微、術后需長時間康復訓練[11]。本研究結果顯示,術后兩組UCLA評分、Constant-Murley評分均升高,且觀察組高于對照組(P<0.05),提示與單純切斷術相比,切斷固定術可明顯改善患者肩關節功能和肩關節活動度。有研究表明,LHBT肌腱炎發生機制和結節間溝形態、肱骨頭結節間溝寬度和深度、內壁角有關[12]。LHBT起于肩胛骨盂上結節或上盂唇,從肩峰下間隙前部進入肱骨結節間溝,向下于上臂中下部和短頭腱合并為肌腹,止于橈骨粗隆[13]。LHBT肌腱炎主要表現為肩前部疼痛向上臂、頸部放射,肩關節外展外旋、前屈后伸活動受限,嚴重影響患者生活工作。單純切斷術切斷肌腱致肌力下降,影響術后前臂旋后、肘關節屈曲力量;LHBT對肱骨頭限制消失,肱骨頭上移,影響盂肱關節穩定性。切斷固定術患者肩關節活動度差、結節間溝疼痛和腱鞘松解不徹底、近端腱鞘摩擦有關[14-15]。
本研究結果顯示,與對照組相比,觀察組不良反應發生率較低(P<0.05),提示關節鏡下切斷固定術治療LHBT肌腱炎的安全性高于單純切斷術。單純切斷術中LHBT殘端回縮至遠端,肱二頭肌強度、張力減少,易引起肌腹畸形。所以其適用于老年、重體力勞動少、對術后肩關節功能要求不高、接受上臂外觀改變的患者[16]。切斷固定術為近端固定,將LHBT殘端固定于結節間溝,采用錨釘縫合固定。固定后LHBT肌肉長度、張力及肌肉輪廓、肌力保持正常,減少肌肉萎縮、攣縮痛發生率,但可能引起肌腱移位、螺釘松動,適用于年輕、體力勞動者[17]。
綜上所述,關節鏡下單純切斷術對肱二頭肌長頭肌腱炎患者術后早期疼痛改善優于切斷固定術,晚期差異不明顯,切斷固定術對肱二頭肌長頭肌腱炎患者肩關節功能、肩關節活動度的改善程度高于單純切斷術,但單純切斷術后易致上臂外觀改變,切斷固定術后會出現標記物移位。

