短管內生骨軟骨瘤癌變1例及文獻復習*
趙振國,張 磊,韓清鑾,張亮亮,張 波,朱 瑾
1.濟寧醫學院附屬醫院手足外科,山東濟寧 272000;2.濟寧醫學院,山東濟寧 272000
骨軟骨瘤病是一種常染色體顯性遺傳病,其發病由骺板關系發育失常所引起,該病有0.5%~2.0%的概率會轉化為惡性腫瘤,主要通過影像學檢查及相關病理檢查診斷,軟骨瘤好發于手、足短管狀骨的中心部位,故有內生軟骨瘤之稱,偶爾亦有外生型。足部短管內生骨軟骨瘤癌變罕見,本文介紹1例多發骨軟骨瘤病中足部短管內生骨軟骨瘤、腫脹、疼痛畸形嚴重患者,給予多次手術治療后,病理檢查顯示逐漸出現癌變,綜合相關文獻討論該短管內生軟骨瘤癌變患者的診治及隨訪情況。
1 資料與方法
1.1一般資料 患者,男,51歲,因“左足復發性腫物疼痛不適4個月”為主訴入院。既往患處 2次手術史(病灶切除1次,切除后植骨術1次),2次手術均于術后半年復發;30余年前因外傷多處骨折行手術治療,術后恢復良好。
1.2檢查結果 專科檢查:左足第3、4跖骨基底可見陳舊性手術瘢痕,手術瘢痕周圍可觸及皮下軟組織突起腫物,平面大小4 cm×3 cm,局部壓痛明顯,界限欠清晰,活動度差,與皮膚瘢痕粘連,第2~4趾可見多處不規則骨性隆起并且足趾畸形嚴重,多處關節活動度差。影像學檢查顯示左足多發內生軟骨瘤(圖1A、B),彩超示左足背考慮內生骨軟骨瘤。初步診斷為左足復發性腫物:內生骨軟骨瘤,多發內生骨軟骨瘤基質黏液病變。
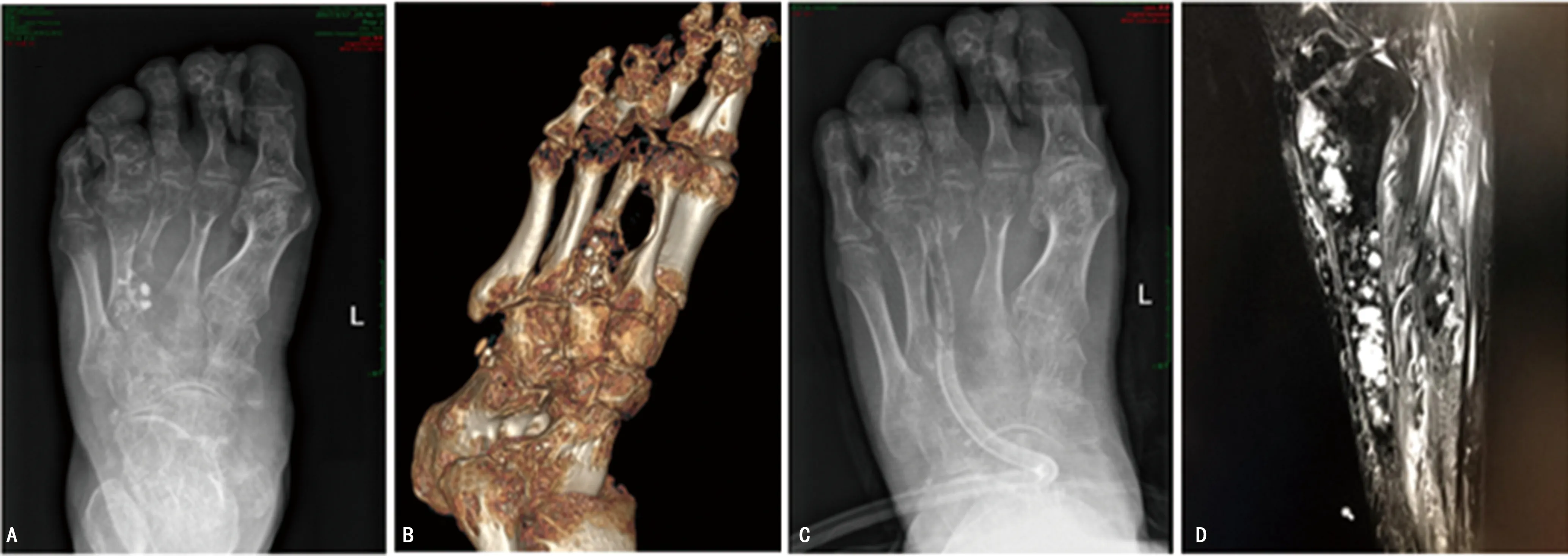
注:A、B為多次手術后X線片、CT可見局部骨質破壞明顯,植入磷酸鈣部分未吸收;C為給予切除后X線片可見第3跖骨大部分、相鄰跖骨及楔骨已去除;D為患者截肢術后半年小腿MR檢查可見骨質及軟組織多處轉移。
1.3診斷與治療 完善術前相關檢查,設計手術方案,因患者多處復發,擬行2次手術,第1次行病變組織擴大切除+負壓封閉引流(VSD)術,根據術后病理決定第2次手術。于靜吸復合麻醉下行左足切開深部軟組織腫瘤切除+VSD術,術中見病變組織界限欠清晰,周圍軟組織、肌肉、骨質部分侵蝕,給予擴大切除后VSD覆蓋創面(圖1C),術后積極給予對癥治療,術后5 d病理檢查顯示送檢軟骨及骨組織呈多結節生長,部分細胞異型增生及軟骨,考慮為足短管內生骨軟骨瘤癌變(圖2)。建議患者行截肢術,患者拒絕截肢,第2次手術行局部清創縫合術。術后傷口愈合良好后出院,電話隨訪提示半年后患者病情復發,于上級醫院行截肢術。截肢術后半年,患者再次出現小腿疼痛,磁共振(MR)檢查顯示小腿軟骨瘤癌變可能(圖1D)。
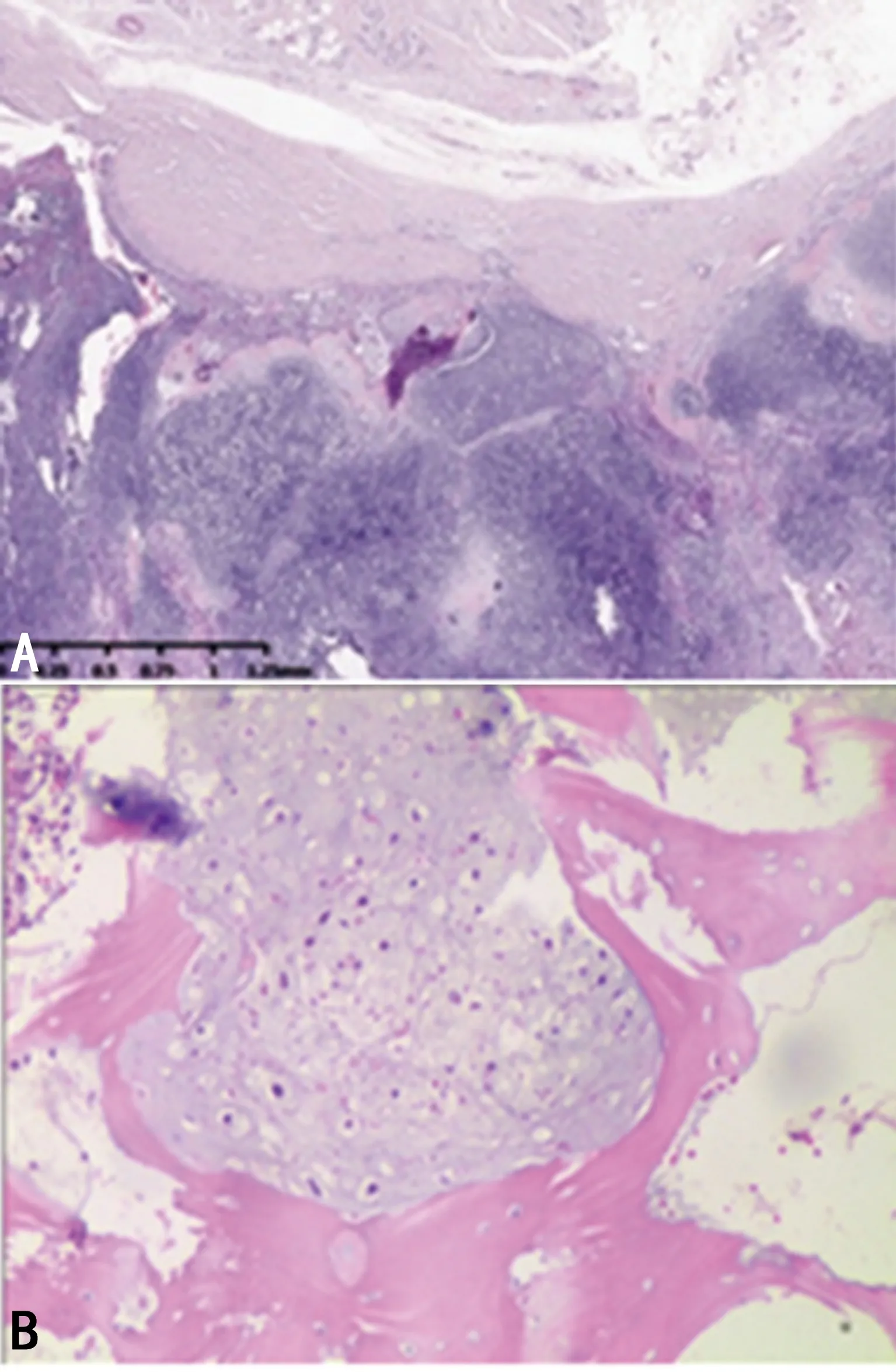
注:A為病理內生骨軟骨瘤;B為病理足短管骨軟骨瘤癌變。
2 討 論
骨軟骨瘤病是一種常染色體顯性遺傳病,常見于青少年,94%由骨軟骨瘤軟骨帽癌變轉為骨軟骨肉瘤,癌變中Sox9基因的異常表達可以促進骨軟骨細胞向腫瘤細胞轉化[1-2],影像學特性方面,X線片及CT檢查除惡性腫瘤骨質破壞性表現,無特殊影像學表現,MR掃描軟骨帽的厚度超過2 cm可作為骨軟骨瘤是肉瘤樣變的診斷依據,但其特異性差[3],故低度高分化骨軟骨肉瘤與骨軟骨瘤的鑒別目前只有通過病理檢查給予確診。DOUIS等[4]報道骨軟骨瘤癌變的主要癥狀為患病處疼痛并逐漸加重,此癥狀主要是骨軟骨瘤軟骨帽發生癌變后增厚所致。本例患者幼年發現全身多處出現骨軟骨瘤病,未行特殊處理,近年逐漸出現左足部疼痛、腫脹、活動受限,于當地醫院手術后半年復發,并逐漸出現夜間疼痛加重,影響日常生活而就診,患者入院主訴左足疼痛難忍,訴求解決疼痛問題。因此,對于自幼出現骨軟骨瘤病的患者建議在長期隨訪影像學檢查的基礎上對患肢疼痛及術后復發等情況予以重視。
手、足短管內生軟骨瘤病主要因病理性骨折、患肢局部畸形無意或體檢中通過影像學檢查發現。臨床主要通過病理學檢查確診,最為常見的癌變為低級別骨軟骨肉瘤,惡性腫瘤性軟骨侵入骨髓腔,可完全替代骨髓組織,組織學見其浸潤并包圍正常骨小梁,軟骨肉瘤內往往可見殘存的不連續的松質骨小梁。癌變被認為是逐步發生的,受限骨軟骨瘤因外界等相關刺激及本身的遺傳缺陷引起低級別骨軟骨肉瘤,繼續進展再次去分化引起高級別骨軟骨肉瘤,從而癌變成為纖維肉瘤、惡性纖維組織細胞瘤或骨肉瘤。最常見的受累部位是股骨近端,當腫瘤在青春期后生長、疼痛或成人軟骨帽厚度超過1 cm時,應懷疑為惡性轉化,對軟骨帽厚度在1~3 cm的病例應聯合其他相關指標來判斷其是否有骨軟骨瘤癌變可能性。如果存在以下情況:腫瘤生長快或疼痛逐漸加重并出現夜間疼痛明顯或在骨骼停止發育后仍繼續增大;軟骨帽呈結節性生長伴壞死、內固定死骨鈣化,基質黏液變性;軟骨結節穿透纖維膜浸潤周圍肌肉等軟組織。進一步檢查可通過病理檢查及免疫組化檢測來判斷,這均有助于肉瘤病變的診斷,軟骨帽厚度超過3 cm則可以判定骨軟骨瘤癌變為骨軟骨肉瘤的可能性大于95%[5]。單發內生軟骨瘤發生癌變的概率小,但多發性內生軟骨瘤發生癌變的概率增加至10%左右,若為Muffucci綜合征,即多發的內生軟骨瘤及軟組織血管瘤,其癌變的概率可達20%[6];其治療包括刮除植骨或單純刮除,二者臨床效果都較為理想。本病例首次手術因患者拒絕取骨植骨,故給予刮除后植入磷酸鈣,術后病理檢查顯示內生軟骨瘤病,術后患者疼痛明顯減輕。4個月后患者再次出現疼痛,行影像學檢查顯示局部骨質破壞明顯,植入磷酸鈣部分未吸收,給予再次廣泛切除病變周圍骨質及軟組織創面VSD引流,切除組織病理檢查結果顯示考慮手、足短管內生骨軟骨瘤癌變,建議截肢,但患者拒絕,后期給予清創縫合術,術后患者疼痛感明顯減輕。術后半年患者再次發病,電話隨訪知曉,患者于上級醫院就診后行截肢術,截肢術后半年患者再次出現膝下小腿疼痛,MR檢查顯示小腿骨軟骨瘤癌變可能。通常術前對患者進行放化療效果較差,尤其對于骨軟骨瘤癌變成中央型骨軟骨肉瘤患者,對于骨軟骨瘤癌變患者是否首選截肢,GONZLEZ等[7]對手部低度高分化骨軟骨肉瘤局部刮除植骨及截指術對比分析表明,局部刮除植骨術后復發率高達1/3,因骨軟骨肉瘤具有局部侵蝕性強、極少轉移等特性,建議在盡可能減少影響手部功能情況下行局部截指術。本病例復發后第1次手術術中見第3跖骨基底及關節周圍骨質病變嚴重,周圍軟組織炎性侵蝕嚴重,腫物呈蘑菇狀,腫瘤組織內有明顯的點狀鈣化及不規則透亮區,界限欠清晰,足底深部肌肉可見侵蝕性改變,局部足底神經可見變性,第2跖骨骨干可見壓迫性彎曲,患者查體并未發現局部及前哨淋巴結腫大,這表明骨軟骨瘤癌變局部侵蝕性強。本病例主訴疼痛,分析手、足短管內生骨軟骨瘤病變的臨床特性與可能疼痛逐漸加重有關,對于患肢疼痛逐漸加重并多次手術后復發的骨軟骨瘤病患者需考慮是否存在癌變可能,以指導進一步手術治療。CHEN等[8]對于11例低度高分化骨軟骨肉瘤廣泛刮除植骨評估認為,只有在腫瘤病灶完全切除的情況下,廣泛切除或擴大的病灶刮除術才能有效地治療低度高分化骨軟骨肉瘤,11例患者中1例復發可能與低度高分化骨軟骨肉瘤活躍期局部侵蝕性強有關。因此,對于手、足短管骨軟骨肉瘤癌變低度高分化骨軟骨肉瘤,局部截指(趾)聯合周圍廣泛軟組織切除是比較理想的治療。

