絕經(jīng)后子宮黏膜下肌瘤脫出致陰道大量出血急診手術(shù)1例
郗紅雪,林書宇,曹揚(yáng),于昕*
(1.北京市大興區(qū)人民醫(yī)院婦產(chǎn)科,北京 102600;2.北京大學(xué)醫(yī)學(xué)部,北京 100191;3.中國醫(yī)學(xué)科學(xué)院 北京協(xié)和醫(yī)學(xué)院 北京協(xié)和醫(yī)院普通婦科中心,國家婦產(chǎn)疾病臨床醫(yī)學(xué)研究中心,北京 100730)
一、病例資料
患者,女,51歲,主因“絕經(jīng)2年,陰道異常流血13 d,量增多1 d”就診。患者2年前自然絕經(jīng),否認(rèn)激素替代治療,否認(rèn)異常流血及排液,10余年未行體檢。患者既往無腹痛、腹脹、尿頻、便秘等不適。13 d前無明顯誘因出現(xiàn)陰道異常流血,量多,色鮮紅,同既往月經(jīng)量,伴輕微下腹痛,自行口服宮血寧后出血量較前減少,未就診。1周前出現(xiàn)發(fā)熱癥狀,體溫最高38℃。于2022年5月27日就診于北京協(xié)和醫(yī)院急診,查血常規(guī):血紅蛋白(HGB)104 g/L;C反應(yīng)蛋白(CRP)87.60 mg/L,丙氨酸氨基轉(zhuǎn)移酶(ALT)52 U/L,余指標(biāo)無明顯異常。婦科查體:陰道外口見一大小約4 cm×4 cm的球形腫物外突,色灰白,質(zhì)軟,似陰道穹隆膨出樣變,陰道內(nèi)大量積血塊,仍有活動(dòng)性出血,色鮮紅;宮頸暴露困難,暴露宮頸及婦科檢查時(shí)出血活躍,陰道內(nèi)可觸及直徑9 cm包塊,質(zhì)軟,未及邊界;三合診可及重度受壓變薄的宮頸外口,子宮飽滿。急診考慮“陰道前壁膨出?子宮黏膜下肌瘤脫出?”;行急診超聲檢查提示:子宮多發(fā)肌瘤可能;右附件區(qū)混合回聲。急診完善相關(guān)化驗(yàn)的同時(shí)給予靜脈抗炎、止血治療。給予上述處理后患者陰道出血減少,要求離院觀察。患者次日出現(xiàn)下腹痛,有加重趨勢伴再次發(fā)熱,于5月28日再次就診北京協(xié)和醫(yī)院急診,復(fù)查血常規(guī):白細(xì)胞(WBC)11.37×109/L,中性粒細(xì)胞(NEUT) 82.1%,HGB 98 g/L,CRP 178.40 mg/L;胸腹盆CT平掃:子宮及陰道增大并軟組織密度占位,右附件區(qū)占位性病變。給予“怡萬之”抗感染治療后患者腹痛較前緩解,體溫下降后再次堅(jiān)持離院觀察。夜間再次出現(xiàn)陰道大量出血,色鮮紅,量多于月經(jīng)量,再次北京協(xié)和醫(yī)院急診就診,以“陰道流血原因待查”收入院。
入院后完善病史收集和相關(guān)檢查。患者自訴既往身體健康,適齡婚育,配偶及子女體健,G3P1,多年無性生活,1995年外院行“剖宮產(chǎn)術(shù)”。婦科檢查:陰道外口見一大小約5 cm×4 cm的球形腫物,質(zhì)軟,腫物充滿陰道,觸之出血活躍,基底不清(如圖1示)。子宮雙附件彩超檢查:子宮體積5.2 cm×4.7 cm×3.6 cm,內(nèi)膜顯示欠清,肌層回聲不均;子宮下段見低回聲,大小9.4 cm×8.5 cm×7.2 cm,形態(tài)規(guī)則,邊界清,內(nèi)膜顯示欠清,肌層回聲不均(如圖2示),彩色多普勒血流顯像(CDFI)未見明確血流信號(hào);左側(cè)卵巢未顯示,左側(cè)附件區(qū)未見明確囊實(shí)性包塊;右側(cè)附件區(qū)見混合回聲,大小5.8 cm×5.2 cm,以無回聲為主,透聲尚可,CDFI未見明確血流信號(hào);盆腔未見明顯游離液性暗區(qū)。超聲檢查提示:子宮多發(fā)肌瘤可能;右附件區(qū)混合回聲,建議復(fù)查;子宮肌瘤體積較大,超聲探查受限,建議結(jié)合其它影像學(xué)檢查。胸腹盆CT平掃:子宮及陰道增大并可見軟組織密度占位,最大截面范圍約9.3 cm×10.3 cm(如圖3示);右附件區(qū)見混雜低密度影,似可見厚壁及分隔,大小約4.4 cm×5.0 cm;膀胱充盈欠佳,后方受子宮推擠;直腸壁不厚;盆腔及雙側(cè)腹股溝未見異常增大的淋巴結(jié)影。提示:子宮及陰道增大并軟組織密度占位,右附件區(qū)占位性病變,請(qǐng)結(jié)合臨床進(jìn)一步檢查;不均勻脂肪肝;肝臟散在低密度灶,囊腫?右腎囊腫可能。腫瘤標(biāo)記物檢查:甲胎蛋白(AFP)7.2 ng/ml,糖類抗原(CA19-9)13.6 U/ml,癌胚抗原(CEA)3.2 ng/ml,糖類抗原(CA125)11.8 U/ml。血常規(guī)檢查:HGB 83 g/L,其余指標(biāo)無明顯異常。入院診斷:(1)陰道流血原因待查;(2)子宮黏膜下肌瘤?(3)宮頸肌瘤?(4)中度貧血;(5)剖宮產(chǎn)史。

可見一大小約5 cm×4 cm光滑質(zhì)軟的腫物脫出至陰道口外,占據(jù)陰道(箭頭所示)。

子宮下段見低回聲,大小9.4 cm×8.5 cm×7.2 cm(箭頭所示)。

冠狀切面見軟組織密度占位,最大截面范圍約9.3 cm×10.3 cm(箭頭所示)。
因患者陰道出血多,建議急診手術(shù)治療,擬行陰道檢查術(shù)+腫物切除術(shù),備宮腔鏡檢查、術(shù)中超聲引導(dǎo)、止血球囊、子宮動(dòng)脈栓塞等,必要時(shí)剖腹探查或根據(jù)術(shù)中冰凍病理擴(kuò)大手術(shù)范圍。麻醉后再次陰道檢查,見陰道內(nèi)近10 cm大小子宮肌瘤樣物脫出宮頸口,質(zhì)軟,色灰白,反復(fù)探查該腫物基底位于宮頸管內(nèi),未觸及蒂部且與宮頸四周無明確界限,診斷該腫物為子宮黏膜下肌瘤,考慮到黏膜下肌瘤蒂部寬且深,血供豐富,出血活躍,肌瘤質(zhì)地偏軟,病理性質(zhì)待明確,且盆腔右側(cè)附件有4~5 cm混雜密度影,遂向患者家屬交代病情,決定行開腹全子宮+雙附件切除術(shù)。術(shù)中見子宮萎縮,子宮下段明顯膨出(直徑約10~12 cm),質(zhì)軟,未及明顯宮頸組織;左附件未見特殊;右附件暴露困難,分離右附件周圍粘連過程中右附件囊腫破裂,流出大量黃褐色膿性液體;因盆腔粘連嚴(yán)重,子宮直腸窩完全封閉。切斷雙側(cè)子宮動(dòng)脈后,探查子宮下段與周圍組織分界不清,宮旁無法暴露,處理困難;考慮到子宮動(dòng)脈已結(jié)扎,肌瘤血供有減少,遂臺(tái)下經(jīng)陰道使用巾鉗鉗夾陰道內(nèi)肌瘤,分次旋切后取出肌瘤,質(zhì)軟,出血不多;轉(zhuǎn)臺(tái)上,宮頸下段空虛,逐步切除子宮和雙附件,手術(shù)順利,術(shù)中切除物見圖4、5。 切除腫物送冰凍病理檢查回報(bào):梭形細(xì)胞腫瘤,考慮子宮肌瘤。術(shù)后患者恢復(fù)好,石蠟切片回報(bào):(1)(黏膜下肌瘤):富于細(xì)胞性平滑肌瘤;(2)全子宮+左附件:增殖期子宮內(nèi)膜,慢性宮頸炎;(3)右附件:右卵管急性及慢性炎癥,右卵巢組織未見特殊。

子宮+左附件正面觀(白色箭頭所示);右側(cè)附件外觀(黑色箭頭所示)。

圖5 術(shù)中剔除的黏膜下肌瘤
二、討論
子宮肌瘤是女性生殖器最常見的良性腫瘤,由平滑肌及結(jié)締組織組成。常見于30~50歲婦女,子宮肌瘤常為多發(fā),大小不等。按肌瘤生長部位分宮體肌瘤和宮頸肌瘤,前者占90%,后者占10%。按肌瘤與子宮肌壁的關(guān)系可以分為肌壁間肌瘤、黏膜下肌瘤、漿膜下肌瘤及闊韌帶肌瘤[1-2]。國際婦產(chǎn)科聯(lián)盟(FIGO)關(guān)于子宮肌瘤位置的分類系統(tǒng)將肌瘤分為9型(圖6)[3],其中0~2型是黏膜下肌瘤。
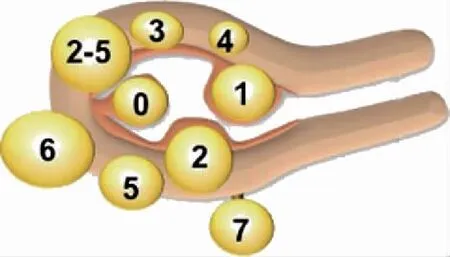
圖6 子宮肌瘤的FIGO分型[3]
子宮肌瘤作為一種常見的婦科疾病,主要臨床表現(xiàn)為月經(jīng)過多、下腹部包塊或出現(xiàn)排尿、排便困難等壓迫癥狀。黏膜下肌瘤往往因子宮內(nèi)膜面積增加及肌瘤表面潰瘍和感染、局部充血等導(dǎo)致月經(jīng)量增多、月經(jīng)次數(shù)過頻、出血淋漓不止或不規(guī)則出血,或出現(xiàn)膿血性白帶、有臭味等癥狀;巨大的黏膜下肌瘤可因重力脫出宮頸外口甚至陰道外,引起陰道出血、分泌物異常或相關(guān)的壓迫癥狀。0~1型黏膜下肌瘤也可脫出于宮頸外口甚至陰道口,通過窺器檢查或肉眼即可看到腫物來源于宮頸管或?qū)m腔,色粉或灰白,表面光滑,宮頸四周邊緣清楚[4-5]。影像學(xué)診斷方法主要包括盆腔超聲及MRI檢查,偶爾會(huì)用到CT[6-7]。其中經(jīng)陰道超聲是診斷子宮肌瘤的常用方法,具有較高的敏感性和特異性。若影像學(xué)提示存在影響宮腔形態(tài)的肌瘤,同時(shí)伴發(fā)月經(jīng)過多或異常子宮出血或存在不孕、習(xí)慣性流產(chǎn)等癥狀者可行宮腔鏡檢查+子宮黏膜下肌瘤電切術(shù)(TCRM)術(shù)[8]。TCRM的具體的適應(yīng)證為:(1)0型黏膜下肌瘤;(2)1~2型黏膜下肌瘤,肌瘤直徑≤5.0 cm;(3)肌壁間肌瘤向子宮腔生長,肌瘤表面覆蓋肌層組織≤0.5 cm;(4)各類脫入陰道的子宮或?qū)m頸黏膜下肌瘤;(5)子宮腔長度≤12 cm;(6)子宮體積<妊娠8~10周子宮大小;(7)排除肌瘤惡變。必要時(shí)可通過宮腔鏡聯(lián)合超聲監(jiān)護(hù)對(duì)肌瘤進(jìn)行更全面地評(píng)估以增加手術(shù)安全性[9-10]。通過宮腔鏡電切黏膜下肌瘤,手術(shù)創(chuàng)傷小,患者恢復(fù)快。適宜的術(shù)式選擇要依據(jù)子宮肌瘤的類型、肌瘤部位、大小、數(shù)目、患者年齡、有無生育要求以及是否保留子宮的愿望等因素綜合來考慮[11]。
本例患者為絕經(jīng)后老年女性,因多年無性生活史且患者已絕經(jīng),平素?zé)o陰道出血情況,無自覺不適,忽略查體,未重視婦科體檢,因此未能及時(shí)發(fā)現(xiàn)陰道內(nèi)肌瘤填塞,直至肌瘤脫出陰道引起陰道出血才來就診。該患者陰道出血10余天后出血增多并伴有發(fā)熱才首次急診就診,考慮存在繼發(fā)感染可能,給予初步的抗炎止血處理后患者自行要求離院;第2次就診時(shí)出血、發(fā)熱的同時(shí)伴腹痛,急診給予靜脈抗炎治療后腹痛緩解,考慮抗炎治療有效,患者再次要求離院;第3次因陰道出血量明顯增多再次急診就診,收入院后擬進(jìn)行相關(guān)的手術(shù)治療,考慮腫物大且出血活躍,參照既往文獻(xiàn)方案[12-14],做好充分的術(shù)前準(zhǔn)備,備必要時(shí)超聲引導(dǎo)下宮腔鏡檢查+治療、宮腔球囊填塞壓迫止血、子宮動(dòng)脈栓塞術(shù)等。術(shù)中結(jié)合具體情況改行開腹全子宮+雙附件切除術(shù),手術(shù)過程復(fù)雜但尚順利,術(shù)后恢復(fù)良好。查閱相關(guān)資料發(fā)現(xiàn),近年來由于婦科體檢的普及,類似患者較少見,相關(guān)病例報(bào)道并不多[15-17],報(bào)道的幾例患者均有腫物脫出伴出血、腹痛,嚴(yán)重的1例發(fā)生子宮內(nèi)翻,均行開腹全子宮+雙附件切除術(shù)。本文報(bào)告的此例患者黏膜下肌瘤脫出至陰道,因陰道大量出血、急性腹痛就診,最終行急診開腹全子宮+雙附件切除,和之前文獻(xiàn)報(bào)道[15-17]的術(shù)式類似。
綜上,本文對(duì)1例黏膜下肌瘤脫出致陰道出血患者的診療經(jīng)過進(jìn)行分析,為臨床診療提供了一定參考。提示臨床工作中仍應(yīng)加強(qiáng)對(duì)女性進(jìn)行婦科疾病的健康宣傳教育,提倡定期進(jìn)行婦科檢查,以及早發(fā)現(xiàn)疾病,避免貽誤病情;婦科醫(yī)生需重視該類患者的術(shù)前及術(shù)中查體,及早發(fā)現(xiàn)問題,若出現(xiàn)手術(shù)指征,盡早根據(jù)查體及相關(guān)輔助檢查,制定適宜的手術(shù)方式開展治療。

