腹腔鏡手術聯合GnRH-a 治療子宮腺肌病的效果觀察
高怡 高銘君
子宮腺肌病作為慢性疾病,在女性群體中較常見。數據顯示[1],30 歲以上女性群體發病率大約20%,40 歲以上女性發病率可達40%以上。該病會使患者的月經量改變,出現進行性痛經情況,倘若未及時治療,很容易加劇病情,嚴重者還會導致不孕,危害女性身心健康[2]。當前,子宮腺肌病治療中,以腹腔鏡手術為主,其具備微創特性,但術后難免存在復發情況,治療不徹底。在該基礎上,加用GnRH-a 治療,臨床療效顯著增強,復發率降低,對患者健康有利。本研究探究子宮腺肌病治療中采用腹腔鏡手術+GnRH-a 的實施效果。報告如下。
1 資料與方法
1.1 一般資料 選取2019 年4 月~2020 年3 月在本院就診的102 例子宮腺肌病患者作為實驗對象,通過隨機數字表法分為對照組和觀察組,每組51 例。對照組年齡24~45 歲,平均年齡(34.52±1.56)歲;病灶直徑2~7 cm,平均病灶直徑(4.53±1.23)cm。觀察組年齡25~44 歲,平均年齡(34.56±1.43)歲;病灶直徑3~6 cm,平均病灶直徑(4.51±1.25)cm。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。納入標準:①經B 超檢查確診為子宮腺肌病;②患者均自愿參與配合本次實驗。排除標準:①藥物過敏史;②凝血功能障礙;③精神、語言障礙。
表1 兩組一般資料比較()

表1 兩組一般資料比較()
注:兩組比較,P>0.05
1.2 方法 對照組采用腹腔鏡手術治療,實施氣管插管全身麻醉,選擇閉合式三孔穿刺方法,按要求建立人工氣腹,發揮腹腔鏡作用,對病灶大小、部位、組織粘連情況進行探查。一旦發現粘連問題,借助PK 刀銳性分離,在子宮肌層部位注射6 U 垂體后葉素液和20 ml 生理鹽水,使用電鉤切除病灶凸起部位及邊緣,清理干凈,直至肉眼不可見,創面組織彈性良好,子宮形態正常。執行手術操作時,避免穿透子宮內膜,準確縫合漿肌層,以免對輸卵管間質部、子宮血管造成損傷。結束手術后,放置盆腔引流管,使用透明質酸鈉涂抹創面,靜脈滴注縮宮素、抗生素治療。觀察組實施腹腔鏡手術聯合GnRH-a 治療,腹腔鏡手術方式同對照組,術后首次月經第1 天皮下注射醋酸戈舍瑞林緩釋植入劑(AstraZeneca UK Limited,注冊證號H20100314),3.6 mg/次,4 周/次,治療3 次。
1.3 觀察指標及判定標準 比較兩組患者治療前后子宮體積、月經量、痛經程度評分、血紅蛋白水平以及復發率、妊娠率。①子宮體積、月經量采用磁共振成像(MRI)掃描子宮肌層及子宮內膜相應徑線,計算子宮體積;正常月經量20~80 ml,應用帶有刻度的月經杯收集經血,精確計算月經量。②痛經程度借助VAS 評價,分值范圍0~10 分,0 分提示無痛感,10 分提示疼痛劇烈。分值越高,提示痛感越強[3]。
1.4 統計學方法 采用SPSS23.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患者治療前后子宮體積、月經量比較治療前,兩組患者的子宮體積、月經量比較,差異無統計學意義(P>0.05);治療后,兩組患者子宮體積、月經量均小于治療前,且觀察組患者的子宮體積(106.53±8.09)cm3、月經量(94.28±8.77)ml 均小于對照組的(110.61±8.23)cm3、(100.54±10.26)ml,差異均具有統計學意義(P<0.05)。見表2。
表2 兩組患者治療前后子宮體積、月經量比較()
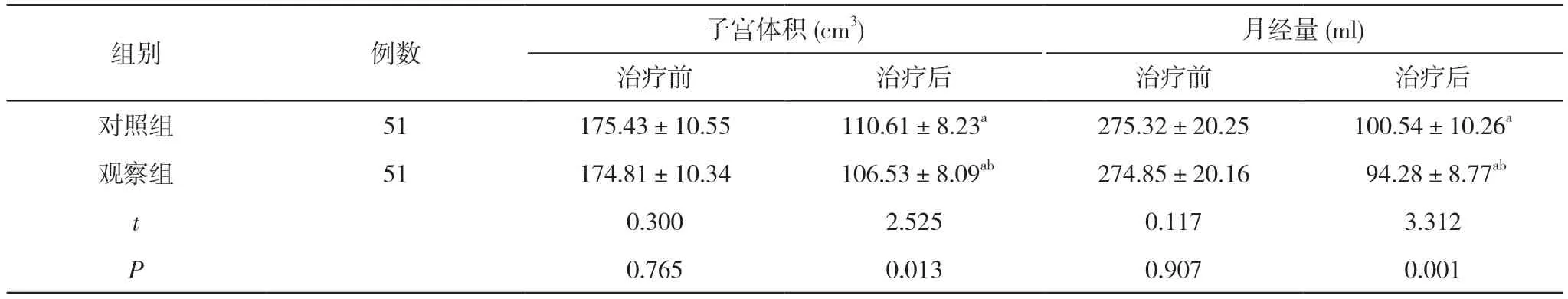
表2 兩組患者治療前后子宮體積、月經量比較()
注:與本組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05
2.2 兩組患者治療前后痛經程度比較 治療前,兩組患者的VAS 評分比較,差異無統計學意義(P>0.05);治療后,兩組患者VAS 評分均低于治療前,且觀察組患者的VAS 評分(1.78±0.45)分低于對照組的(2.11±0.53)分,差異具有統計學意義(P<0.05)。見表3。
表3 兩組患者治療前后VAS 評分比較(,分)

表3 兩組患者治療前后VAS 評分比較(,分)
注:與本組治療前比較,aP<0.05 ;與對照組治療后比較,bP<0.05
2.3 兩組患者治療前后血紅蛋白水平比較 治療前,兩組患者的血紅蛋白水平比較,差異無統計學意義(P>0.05);治療后,兩組患者血紅蛋白水平高于治療前,且觀察組患者血紅蛋白(11.23±1.11)g/dl 高于對照組的(10.54±1.53)g/dl,差異均具有統計學意義(P<0.05)。見表4。
表4 兩組患者治療前后血紅蛋白水平比較(,g/dl)

表4 兩組患者治療前后血紅蛋白水平比較(,g/dl)
注:與本組治療前比較,aP<0.05 ;與對照組治療后比較,bP<0.05
2.4 兩組復發率、妊娠率比較 觀察組復發率3.92%低于對照組的19.61%,妊娠率68.63%高于對照組的47.06%,差異均具有統計學意義(P<0.05)。見表5。

表5 兩組復發率、妊娠率比較[n(%)]
3 討論
當前,子宮腺肌病發病率逐年上升,對女性健康產生了嚴重影響,導致其生活質量下降[4]。子宮腺肌病在40 歲以上經產婦中較常見,表現為經量增多,經期延長,隨著病情進展,患者會出現痛經情況[5]。子宮腺肌病的痛經癥狀誘因可能是子宮內膜異位病灶出血浸潤造成局部脹痛[6]。子宮腺肌病患者中,月經異常可能由宮腔增大所致,或者,子宮內膜異位癥病灶對卵巢組織造成破壞,導致患者的卵巢功能受到影響[7]。現如今,臨床上,子宮腺肌病治療方式比較多,包括手術治療、介入治療、藥物保守治療等,其中,手術治療應用最為普遍,經手術切除病灶能夠使患者的痛經癥狀得到有效緩解,縮小宮腔,以此改善患者的月經情況[8,9]。隨著微創技術的發展,腹腔鏡手術逐漸被應用到子宮腺肌病臨床治療中,該術式創傷小,并發癥少,經手術治療后患者短時間內即可恢復,備受臨床醫師認可[10]。雖然,腹腔鏡手術能夠使子宮腺肌病患者的臨床癥狀得到明顯改善,但治療效果不徹底,難免存在復發情況,很難實現預期治療目標[11-13]。故而,應依據子宮腺肌病患者特點、需求,尋找一種更為科學有效的治療方案。
在子宮腺肌病臨床治療中應用腹腔鏡手術,具備一定的治療效果,但因病灶廣泛,深層病灶清理難度大,在縫合創面過程中,難免出現子宮內膜移植在腹壁上的情況,很容易造成遠期疾病復發[14-16]。基于這一考量,在術后進行藥物治療,能夠對殘留病灶的持續生長進行有效抑制,規避復發問題。GnRH-a 為促性腺激素釋放激素類藥物,用藥后,會與下丘腦-垂體的GnRH-a 物質結合,通過這種方式,對促性腺激素釋放進行有效抑制,以此調節性激素水平,確保雌激素處于絕育狀態,有效抑制子宮內膜細胞增殖,使內膜萎縮,以免病灶組織向遠處擴散,有效控制子宮腺肌病復發問題,使臨床療效進一步增強[17-20]。結果顯示,治療后,兩組患者子宮體積、月經量均小于治療前,且觀察組患者的子宮體積(106.53±8.09)cm3、月經量(94.28±8.77)ml 均小于對照組的(110.61±8.23)cm3、(100.54±10.26)ml,差異均具有統計學意義(P<0.05)。治療后,兩組患者VAS 評分均低于治療前,觀察組患者的VAS 評分(1.78±0.45)分低于對照組的(2.11±0.53)分,差異具有統計學意義(P<0.05)。治療后,兩組患者血紅蛋白水平高于治療前,且觀察組患者血紅蛋白(11.23±1.11)g/dl 高于對照組的(10.54±1.53)g/dl,差異均具有統計學意義(P<0.05)。觀察組復發率3.92%低于對照組的19.61%,妊娠率68.63%高于對照組的47.06%,差異均具有統計學意義(P<0.05)。提示在子宮腺肌病治療中應用腹腔鏡手術聯合GnRH-a,能夠縮小子宮體積,減少月經量,緩解患者的痛經癥狀,提高血紅蛋白水平,減少復發情況,提高妊娠率。
綜上所述,優選腹腔鏡手術+GnRH-a 治療方案應用到子宮腺肌病的治療中,患者的子宮體積縮小,月經量減少,痛經癥狀得到了明顯改善,血紅蛋白水平顯著提高,很少出現復發情況,并且,還能夠使患者的術后妊娠率提高,說明該治療方案有效性強,具備臨床推廣應用價值,為后續同類疾病治療提供了理論支持。

