超聲對急性闌尾炎臨床診斷的價值探討
徐丹
急性闌尾炎為臨床常見急腹癥,患者因闌尾管腔堵塞、細菌感染、闌尾梗阻、胃腸道疾病而患病,也可能與胃腸道功能障礙、先天性闌尾畸形有關[1]。據統計,急性闌尾炎在我國患病率為40%,近年來,隨著居民膳食結構、作息習慣改變,引起此病患病率呈現低齡化,臨床表現為右下腹疼痛、惡心嘔吐、高熱等不適癥狀,病情加重引起內瘺、門靜脈炎及腹腔膿腫等,甚至危及患者生命,故早期如何提供針對性診治措施、成為臨床所關注熱點。劉玉蕾[2]研究證實,臨床診斷急性闌尾炎的方法有多樣性,涉及腹部X 線、CT 等檢查,早期確診疾病可為后續治療提供參考,但此病因疾病復雜多變,易增加診斷難度,影響最終結果。經研究發現,急性闌尾炎在臨床中的誤診率為5.6%,導致延誤疾病最佳救治時機、影響預后。超聲檢查為臨床常見影像學方式,具操作便捷、重復檢測及清晰度高等優勢,可對闌尾炎類型準確鑒別、為后續治療提供數據[3]。基于此,本文分析超聲診斷用于急性闌尾炎中的臨床價值,現報告如下。
1 資料與方法
1.1 一般資料 將本院2020 年1 月~2021 年12 月收治的252 例急性闌尾炎患者作為研究對象,男122 例,女130 例;年齡18~70 歲,平均年齡(40.23±4.17)歲;病程6 h~9 d,平均病程(4.52±1.28)d;體質量55~78 kg,平均體質量(64.23±11.19)kg;體質量指數19~26 kg/m2,平均體質量指數(23.68±1.57)kg/m2;已婚140 例,未婚112 例;文化程度:初中及以下98 例,高中90 例,大專及以上64 例。術后經病理診斷,闌尾炎類型:單純性156 例,化膿性58 例,壞疽性38 例。患者對本研究內容知情同意,經醫院倫理委員會審批。
1.2 納入及排除標準 納入標準:①術后經病理診斷、影像學確診;②年齡18~70 歲,病程<10 d;③表現為右下腹疼痛、高熱及食欲不振等癥狀;④生命體征平穩、身體狀態良好;⑤資料完整。排除標準:①術后未經病理診斷者;②重要臟器功能異常者;③伴腎炎或盆腔炎等疾病者;④正處于孕期或哺乳期女性;⑤檢查禁忌證者;⑥精神病史或患有精神疾病者;⑦中途退出研究者。
1.3 方法 入院后,所有研究對象均行超聲檢查。采用彩色多普勒超聲診斷儀(PHILIPS EPIQ5),設定頻率為1.0~12.0 MHz,患者取平臥位,選腹部、高頻線陣探頭,檢查前詢問患者病史,查看檢查結果并觸診。低頻超聲掃查腹部,排除其他腹部疾病,高頻超聲對右下腹麥氏點、腹部疼痛部位進行多切面加壓掃查,排除腸氣、周圍組織干擾,根據腹膜前壁、后壁點明確闌尾部位。體型肥胖者需放大圖像進行觀察,記錄超聲聲像圖特征并保存圖片。
病理檢查:醫師獲取組織標本,肉眼觀察、組織學閱片完成診斷,結果發現涉及單純性、化膿性、壞疽性3 種。
1.4 診斷標準 ①單純性:研究表明,單純性闌尾炎類型患者癥狀輕微,易誤診。超聲檢查示,闌尾局部腫大,闌尾直徑增加≥7 mm,闌尾壁增厚≥3 mm,增強回聲,高頻探頭示,腸壁有“強-弱-強”表現,深度檢查發現闌尾腔中無氣體、腔內也未蠕動,按壓局部無變形,閉合闌尾管腔,有線狀高回聲或無回聲,縱切面示,闌尾呈臘腸形、長條樣腫脹,橫切面示,“靶環”、“同心圓”征象;②化膿性:超聲檢查示,闌尾形態差,呈低回聲病變狀態,闌尾腫大、腫大直徑>10 mm,戳膜層有不規則增厚表現,闌尾增厚>5 mm,各層無清晰回聲,深度檢查發現,闌尾腔內有密集回聲,糞石表現,闌尾區強回聲,伴聲影,病灶周圍無回聲,充足的血流信號,縱切面示闌尾“臘腸樣”腫大,橫切面示,“同心圓征”闌尾,點狀絮狀物充滿于管腔,右側腹腔或闌尾周圍無回聲[4];③壞疽性:超聲檢查示,整個闌尾無戳膜層結構顯示,闌尾腫大、無規則病變,混合回聲在病灶區域周圍清晰,積液、擴張在周圍組織,有低回聲團,闌尾壁、管腔無清晰界線,也無正常結構,氣體強回聲、局限積液在闌尾周圍,不規則雜亂回聲在闌尾區域[5]。
1.5 觀察指標 ①診斷結果:統計單純性、化膿性及壞疽性例數;②闌尾情況:記錄不同類型闌尾炎的闌尾長度及寬度;③臨床指標:記錄不同類型闌尾炎體溫、中性粒細胞比例及白細胞計數;④不同類型闌尾炎的癥狀及體征差異:記錄惡心嘔吐、厭食納差、右下腹壓痛及反跳痛的例數;⑤影像表現:統計闌尾周圍積液、不規則低回聲腫塊、闌尾管腔擴張積液、靶環征例數。
1.6 統計學方法 采用SPSS22.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗,多組間比較采用方差分析;計數資料以率(%)表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 252 例患者超聲及病理診斷結果比較 252 例患者的病理診斷確診率為100.00%,超聲診斷準確率為98.81%。兩種診斷方法的診斷準確率比較,差異無統計學意義(P>0.05)。見表1。

表1 252 例患者超聲及病理診斷結果比較(n,%)
2.2 不同類型患者闌尾長度及寬度比較 單純性、化膿性及壞疽性急性闌尾炎患者的闌尾長度比較,差異無統計學意義(P>0.05);單純性、化膿性及壞疽性急性闌尾炎患者闌尾寬度比較,差異有統計學意義(P<0.05)。化膿性、壞疽性急性闌尾炎患者的闌尾寬度長于單純性急性闌尾炎患者,差異有統計學意義(P<0.05)。壞疽性急性闌尾炎患者的闌尾寬度長于化膿性急性闌尾炎患者,差異有統計學意義(P<0.05)。見表2。
表2 不同類型患者闌尾長度及寬度比較(,mm)

表2 不同類型患者闌尾長度及寬度比較(,mm)
注:與單純性比較,aP<0.05;與化膿性比較,bP<0.05
2.3 不同類型患者臨床指標比較 單純性、化膿性及壞疽性急性闌尾炎患者體溫比較,差異無統計學意義(P>0.05);單純性、化膿性及壞疽性急性闌尾炎患者白細胞計數、中性粒細胞比例比較,差異有統計學意義(P<0.05)。化膿性、壞疽性急性闌尾炎患者的白細胞計數、中性粒細胞比例均高于單純性急性闌尾炎患者,差異有統計學意義(P<0.05)。化膿性與壞疽性急性闌尾炎患者的白細胞計數、中性粒細胞比例比較,差異無統計學意義(P>0.05)。見表3。
表3 不同類型患者臨床指標比較()
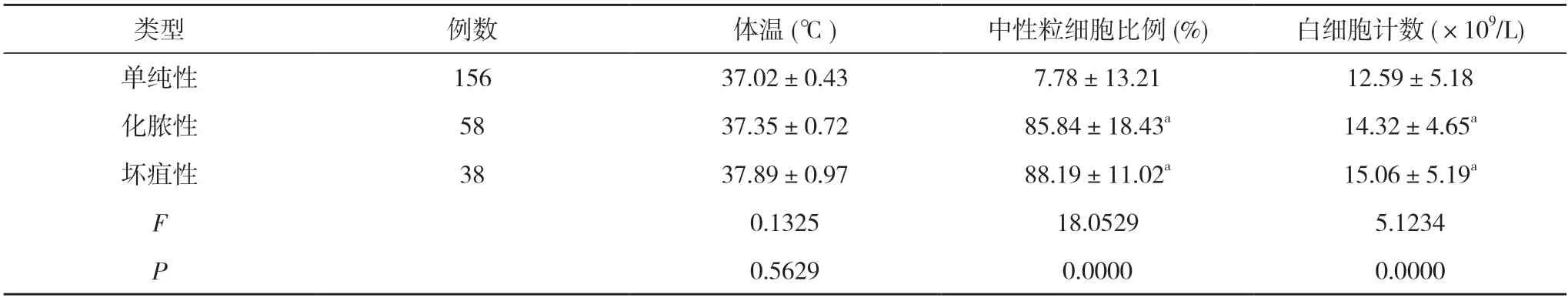
表3 不同類型患者臨床指標比較()
注:與單純性比較,aP<0.05
2.4 不同類型急性闌尾炎患者的癥狀及體征差異比較單純性、化膿性及壞疽性急性闌尾炎患者的惡心嘔吐、厭食納差、右下腹壓痛及反跳痛比例比較,差異無統計學意義(P>0.05)。見表4。
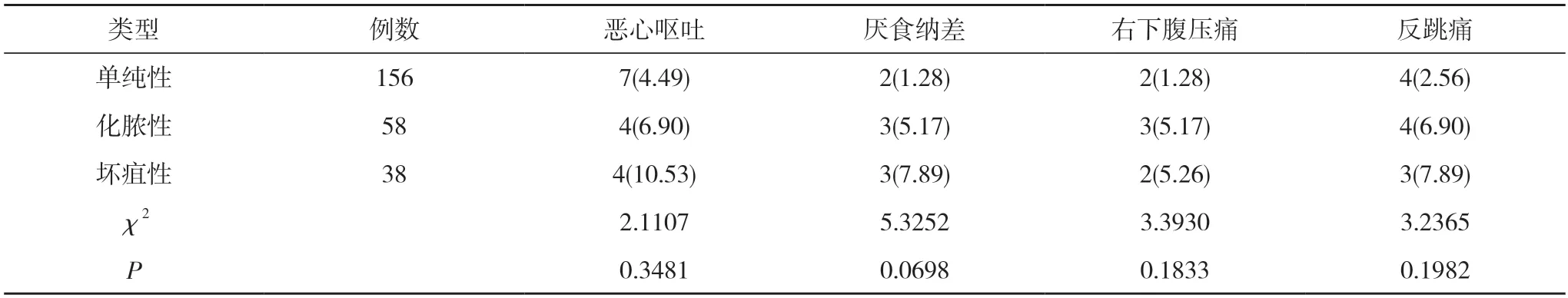
表4 不同類型急性闌尾炎患者的癥狀及體征差異比較[n(%)]
2.5 不同類型急性闌尾炎患者的影像表現比較 單純性、化膿性及壞疽性急性闌尾炎患者的不規則低回聲腫塊比例、闌尾管腔擴張積液比例比較,差異無統計學意義(P>0.05);單純性、化膿性及壞疽性急性闌尾炎患者的闌尾周圍積液比例與靶環征比例比較,差異有統計學意義(P<0.05)。化膿性、壞疽性急性闌尾炎患者的闌尾周圍積液比例高于單純性急性闌尾炎患者,差異有統計學意義(P<0.05);化膿性與壞疽性急性闌尾炎患者的闌尾周圍積液比例比較,差異無統計學意義(P>0.05)。單純性、化膿性急性闌尾炎患者靶環征比例高于壞疽性急性闌尾炎患者,差異有統計學意義(P<0.05)。單純性與化膿性急性闌尾炎患者靶環征比例比較,差異無統計學意義(P>0.05)。見表5。
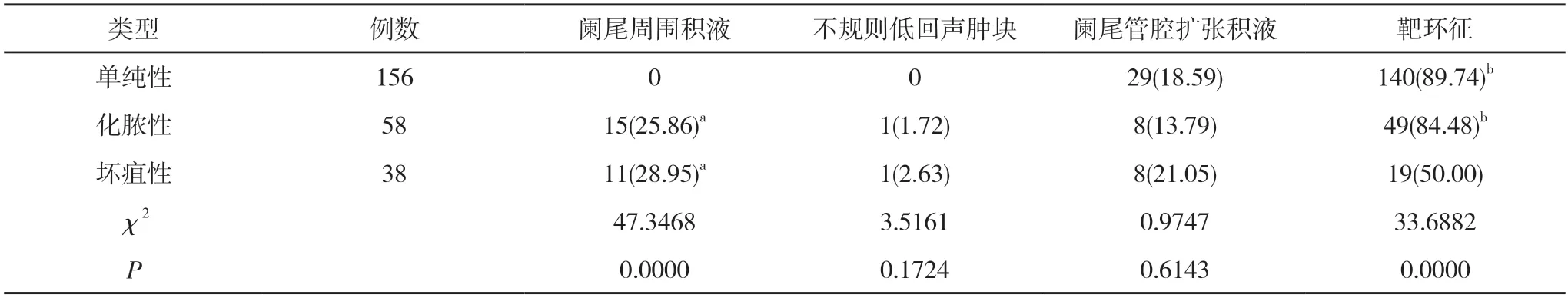
表5 不同類型急性闌尾炎患者的影像表現比較[n(%)]
3 討論
急性闌尾炎為臨床常見的急腹癥,典型癥狀為轉移性右下腹痛、惡心嘔吐、發熱,患者常因細菌感染、闌尾管腔堵塞而患病[6]。分析其病理機制:上述引起導致管壁充血水腫、機體浸潤大量炎性細胞,不同程度的破壞相關組織,以病理解剖學變化為基點,具體劃分為3 種疾病類型,即單純性闌尾炎(又稱早期闌尾炎,經闌尾黏膜、黏膜下層開始病變,逐漸擴散于肌層及漿膜,闌尾輕度腫脹,漿膜面充血,無正常光澤,經表面滲出纖維素,且各層炎性水腫、炎性細胞浸潤黏膜下各層,淺表小出血點及潰瘍存在黏膜表面[7])、化膿性闌尾炎(又稱蜂窩組織性闌尾炎,炎癥反應加重較明顯,闌尾明顯腫脹,漿膜面高度充血、有較多膿性滲出物存在,大量炎性細胞浸潤闌尾壁,管壁各層形成小膿腫,積膿存在于闌尾腔內,其可誘導闌尾周圍出現局限性腹膜炎)及壞疽性闌尾炎(此類型因闌尾化膿性感染加重而患病,或者嚴格梗阻闌尾管腔、積膿存在于闌尾腔內,壓力升高、闌尾壁血液循環障礙明顯,闌尾有部分或全部壞死,呈紫黑色壞死部分,黏膜糜爛脫落),患病后具體表現為高熱、右下腹有固定壓痛點、轉移性右下腹痛及惡心嘔吐等不適癥狀,疾病持續進展,引起外瘺形成、腹腔膿腫、內瘺等,甚至危及患者生命,故遵守早診斷、早治療原則很重要[8,9]。
研究表明[10],病理檢查為診斷急性闌尾炎的“金標準”,但其屬有創檢查,影響患者治療依從性,故病理診斷前可進行影像學手段明確疾病類型,提供對癥治療、改善預后。研究報道表明[11],超聲診斷疾病具有可行性,診斷前對患者病史、膳食及作息進行了解,根據影像學數據判斷病情,避免誤診、漏診,延誤治療。超聲具操作簡便、準確度高及安全可靠等,低頻超聲檢查有較高穿透力,適當延伸探查范圍,明確病變、組織關系,輔助高頻超聲提高分辨率,通過了解患者管壁結構、自身病變管腔,對病變區域闌尾進行觀察,明確闌尾炎類型,提供針對性治療、達到改善預后作用[12]。借助超聲檢查對闌尾病變情況進行診斷時,可具體對闌尾范圍、周圍組織結構情況進行直觀反映,且借助高頻超聲診斷的穿透性、分辨率較高,可對闌尾病變進行清晰觀察,對闌尾壁層進行綜合判斷,明確是否有增厚、穿孔等現象,且超聲檢查可明確疾病分型、靈敏度較高,可為臨床醫師制定治療計劃提供參考,準確評估病情,幫助患者早期獲得準確、有效治療,提高預后有效性[13,14]。
研究表明[15],病理檢查具有創傷性,故臨床提出可使用超聲檢查。超聲檢查急性闌尾炎的特征:①單純性:闌尾充血、腫大等表現,未蠕動回收,明顯周圍實質壁腫大,管壁回聲未清晰、增強不明顯,闌尾腔內部存在線性無回聲表現,且此類型疾病的闌尾腫脹輕微、有完整的管壁;經超聲檢查顯示,有分明的管壁結構特征,有靶環征、同心圓存在于斷面處。②化膿性:闌尾有炎性滲出液,右下部有包塊,呈無規則毛糙,回聲強、無清晰邊界,中部有膿性物質映射;經超聲檢查顯示,積液、潰瘍及點狀弱回聲存在于闌尾管腔,闌尾腫脹樣較明顯,面積較小的膿腫存在于闌尾壁,有手指狀偏低回聲存在[16]。③壞疽性:闌尾部位困難明顯,膿性物質將闌尾包圍,無清晰腫塊邊界,內部回聲不均,積液或氣體因素引起腸管擴張;經超聲檢查顯示,無清晰的闌尾層次,管壁有中斷、穿孔及壞死等情況發生,故通過管腔擴張情況、是否存有積液等情況,可準確鑒別診斷上述疾病類型,明確疾病分型、提高敏感度,為疾病治療提供參考,準確評估病情,盡早給予患者針對性治療,對改善預后有積極作用,效果較理想[17]。
本研究結果顯示:252 例患者經病理診斷確診率為100.00%,超聲診斷準確率為98.81%,兩種診斷方法確診率比較差異無統計學意義(P>0.05);不同類型闌尾炎患者的闌尾長度及體溫、惡心嘔吐、厭食納差、右下腹壓痛及反跳痛比例比較差異無統計學意義(P>0.05),各類型闌尾炎患者的不規則低回聲腫塊、闌尾管腔擴張積液比例比較差異無統計學意義(P>0.05)。化膿性、壞疽性急性闌尾炎患者的闌尾寬度長于單純性急性闌尾炎患者,白細胞計數、中性粒細胞比例高于單純性急性闌尾炎患者,闌尾周圍積液比例高于單純性急性闌尾炎患者,差異有統計學意義(P<0.05);單純性、化膿性急性闌尾炎患者靶環征比例高于壞疽性急性闌尾炎患者,差異有統計學意義(P<0.05)。本文與焦健等[18]研究相似,若存在闌尾周圍積液,壞疽性、化膿性可能性更高;超聲有靶環征,單純性、化膿性可能性更高,故超聲及時明確疾病,具有臨床實踐價值。
綜上所述,急性闌尾炎患者行超聲檢查可準確鑒別疾病類型、根據患者體征及癥狀提供針對性治療,對改善預后有積極作用,效果顯著。

