3 137 例體檢人群血清GGT 水平和血脂指標的相關性研究
馬燕粉 ,胡 健 ,蔡德佩 ,喬永峰 ,王曉琴
(1)西安交通大學第一附屬醫院檢驗科,陜西 西安 710061;2)西安航天總醫院檢驗科,陜西 西安 710199;3)漢中市中心醫院檢驗科,陜西 漢中 723099)
目前,在世界范圍內脂質代謝紊亂相關疾病的發病率及死亡率呈現逐年升高的趨勢,早期診斷并制定早期干預策略非常必要[1]。γ-谷氨酰基轉移酶(gamma-glutamyl transferase,GGT)是一種普遍存在的細胞表面酶,可裂解細胞外谷胱甘肽(G-SH)或其他γ-谷氨酰化合物,并在維持GSH 穩態和防御生物體中的氧化應激方面發揮關鍵作用。但在臨床實際工作中,GGT 活性檢測僅用于肝臟和阻塞性膽道疾病的診斷以及作為飲酒量的指標。隨著對GGT 生理功能和作用機理研究的深入,多項研究表明GGT 活性水平升高與脂質代謝紊亂相關性疾病(如代謝綜合征、胰島素抵抗、心腦血管疾病、脂肪性肝病、氧化應激負擔等)以及患者風險狀況和預后息息相關[2-3]。Cruz M A等[4]在一項驗證肝脂肪變性程度與天冬氨酸轉氨酶、谷丙氨酸轉移酶和GGT 之間關聯研究中發現,相比較前兩項指標,GGT 升高與非酒精性脂肪肝病(non-alcoholic fatty liver disease,NAFLD)分級呈明顯正相關且更能反映出脂肪肝的嚴重程度。多項研究顯示GGT 具有對脂質代謝紊亂相關性疾病的強大預測能力,是較好的早期預測標志物[5-7]。雖然GGT 與脂質代謝紊亂相關性疾病的相關研究多有報道,但在正常體檢人群中,GGT 升高與血脂代謝相關性如何,尚未見研究報道。本研究旨在探討正常體檢人群GGT 與血脂異常的關系,為脂質代謝紊亂相關性疾病的早診早治提供依據。
1 資料與方法
1.1 臨床資料
選取2020 年04 月至2021 年08 月西安交通大學第一附屬醫院醫院體檢中心的3 137 例體檢者為研究對象,其中男1 918 例,年齡范圍18~93 歲,平均(49.50 ± 12.71)歲;女1 219 例,年齡范圍21~96 歲,平均(49.08 ± 13.01)歲。所有體檢者均經過影像學、實驗診斷學及全身體格檢查,并在體檢前1 d 禁酒、禁油膩、清淡飲食,晨起、靜息、空腹狀態靜脈采血。排除標準:嚴重心、肝、腎功能不全;酗酒;自身免疫性疾病;膽道疾病;惡性腫瘤患;GGT 異常升高(大于400 U/L);酒精性和病毒性肝炎;存在引起血脂異常的相關疾病(如噬血細胞綜合征、脂性腎病等)。該項研究通過了西安交通大學第一附屬醫院醫學倫理審查委員會批準。
1.2 試劑和儀器
GGT、總膽固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白(high lipoprotein,HDL)和低密度脂蛋白(low density lipoprotein,LDL)檢測儀 器采用日本日立LABOSPECT 008 AS 全自動生化分析儀,試劑由富士膠片和光純藥株式會社提供。
1.3 統計學處理
采用R 軟件(3.6.3 版本)進行統計學分析,不服從正態分布的計量資料采用M(P25,P75)表示;性別和年齡進行傾向性匹配得分以消除偏倚;率的比較采用χ2檢驗;多組間量值的兩兩比較采用Bonferroni 法校正后進行多重Dunn's test 假設檢驗;相關性采用Spearman 秩相關;二元Logistic 多因素回歸分析采用“逐步法”進行;P< 0.05 為差異具有統計學意義。
2 結果
2.1 血脂4 項在GGT 不同濃度間的結果比較
為了明確血脂4 項指標在不同GGT 濃度間的水平差異,本研究首先將GGT 濃度按照四分位數間距(P25=16 U/L,P50=22 U/L,P75=30 U/L)分為4 組(Q1 組-Q4 組),之后對性別和年齡進行傾向性匹配得分以消除基線資料所帶來的偏倚。通過對3 137 例體檢者在各組的基線資料和血脂4 項水平和異常率的比較發現,血脂4 項指標水平在各組間均有統計學差異(P< 0.001),且TC、TG和LDL 水平隨GGT 濃度升高而增加,HDL 水平隨GGT 濃度升高而降低;在異常率比較方面,血脂4 項指標均隨GGT 濃度升高而增加(P< 0.001),見表1、圖1。
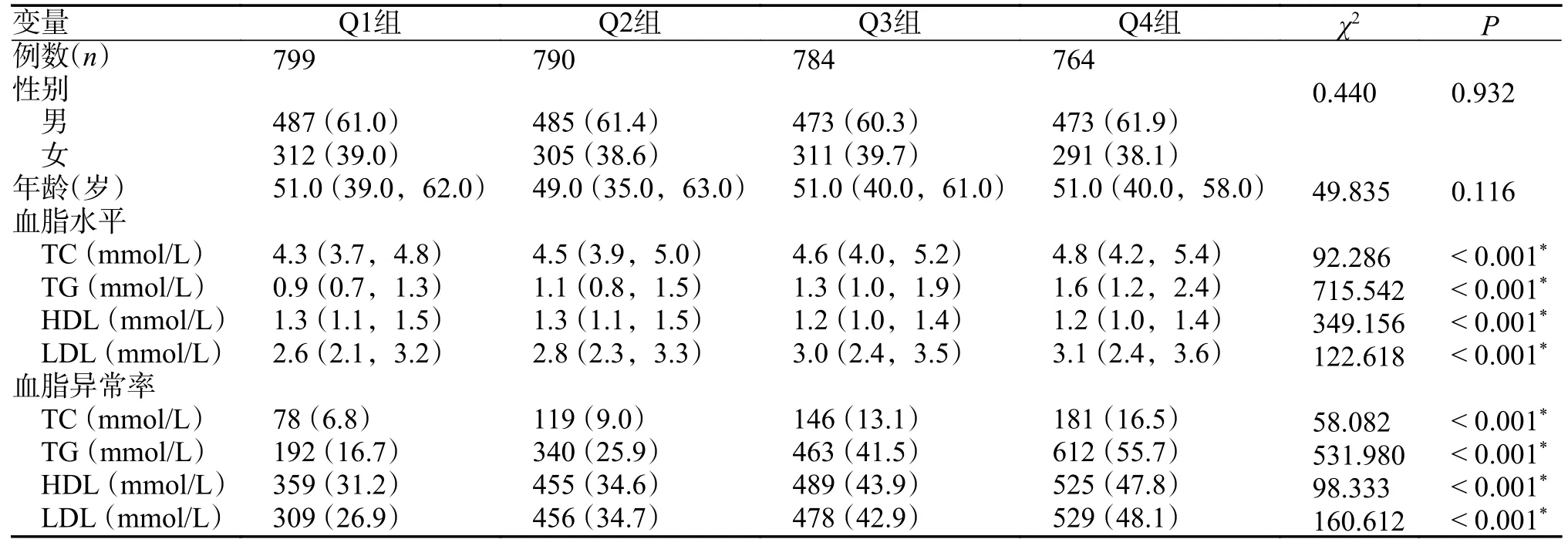
表1 3 137 例體檢者在不同GGT 濃度中的血脂四項指標水平和異常率[M(P25,P75)/n(%)]Tab.1 Levels and abnormal rate of four indexes of blood lipids in 3 137 physical examination subjects at different GGT concentrations [M(P25,P75)/n(%)]
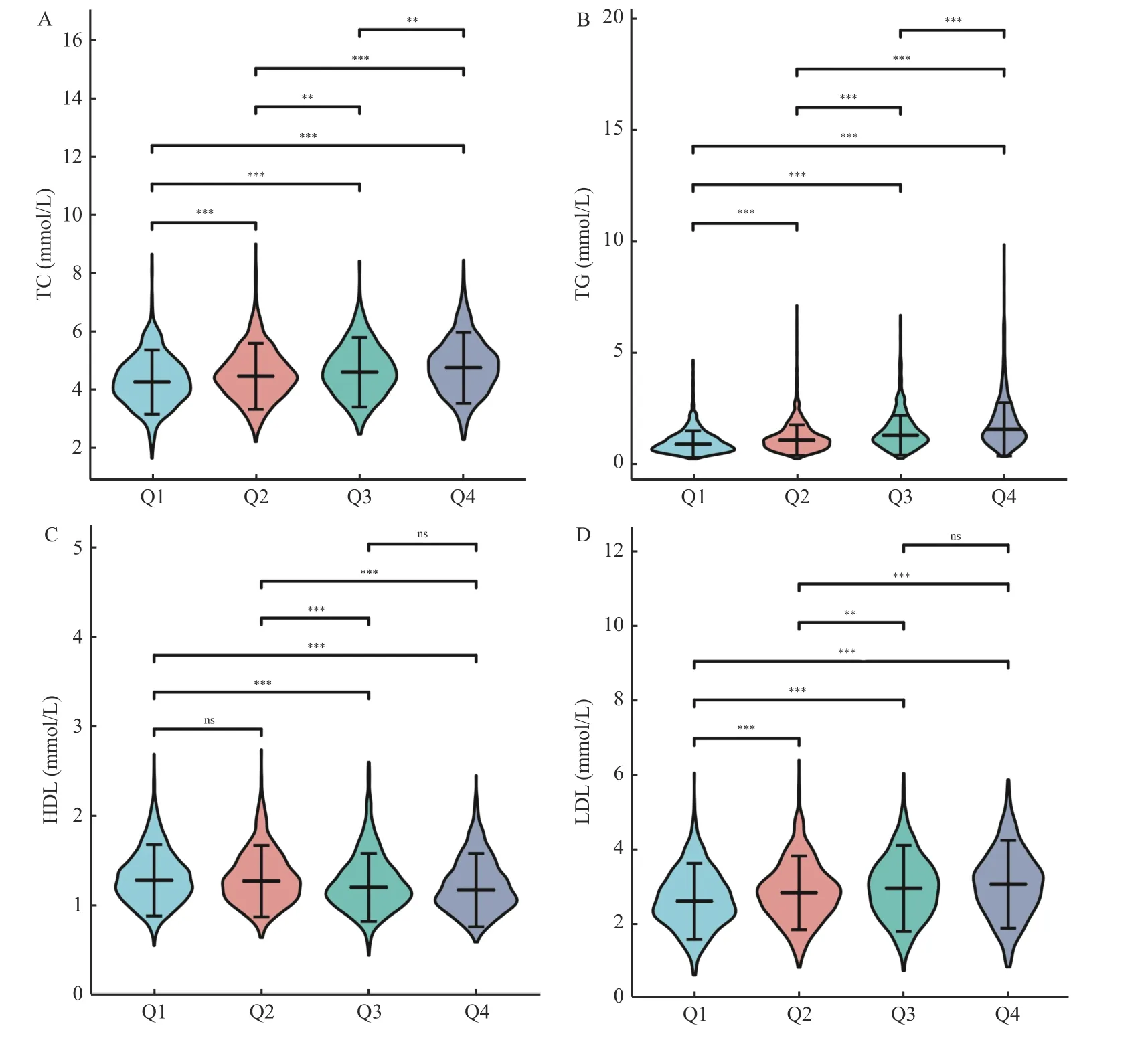
圖1 不同GGT 濃度中血脂四項指標水平的比較Fig.1 Comparison of four indexes of blood lipids in different GGT concentrations
2.2 GGT 與血脂四項指標的相關性分析
本研究進一步對3 137 例體檢者GGT 濃度與血脂4 項進行了Spearman 相關性分析,結果顯示,GGT 濃度與血脂四項指標水平均有相關性(P均<0.001),其中,HDL 呈負相關,TC、TG 和LDL 呈正相關,且與TG 的相關性最強(rs=0.395),見表2、圖2。
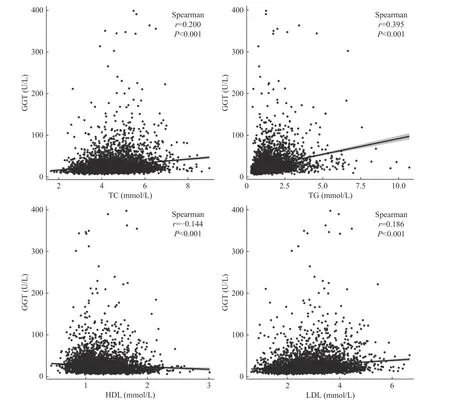
圖2 GGT 與TC、TG、HDL、LDL 的相關性Fig.2 Correlation of GGT with TC,TG,HDL and LDL
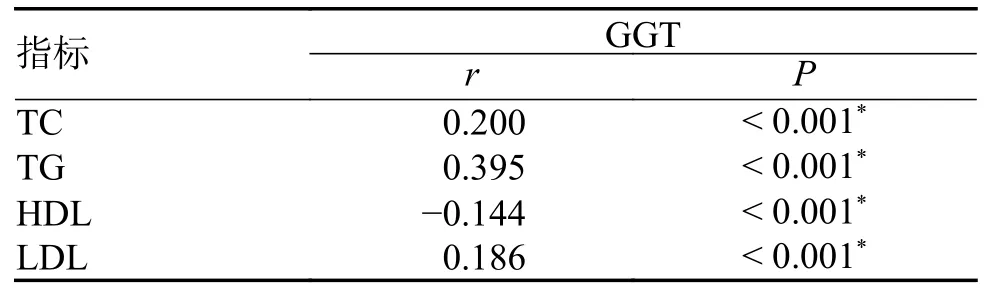
表2 GGT 與TC、TG、HDL 和LDL 的相關性Tab.2 Correlation of GGT with TC,TG,HDL and LDL
2.3 GGT 濃度在血脂異常中的比較
本研究還探討了TC、TG、HDL 和LDL 4 項指標不同異常情況下與GGT 濃度的關系。各指標參考值范圍分別為:TC 3.10~5.69 mmol/L;TG 0.56~1.47 mmol/L;HDL 1.16~1.42 mmol/L;LDL 2.07~3.10 mmol/L。TC、TG 和LDL 以大于正參考值上限為異常,HDL 以小于正常參考值下限為異常。根據各指標的異常情況將研究對象分為4 項指標正常組、單項指標異常組、2 項指標同時異常組、3 項指標同時異常組、4 項指標同時異常組。結果顯示,GGT 濃度在各分組間均有統計學差異(P均<0.001),并隨著異常指標的增加出現遞增的趨勢,且以4 項指標同時異常組為最高,見表3、圖3。
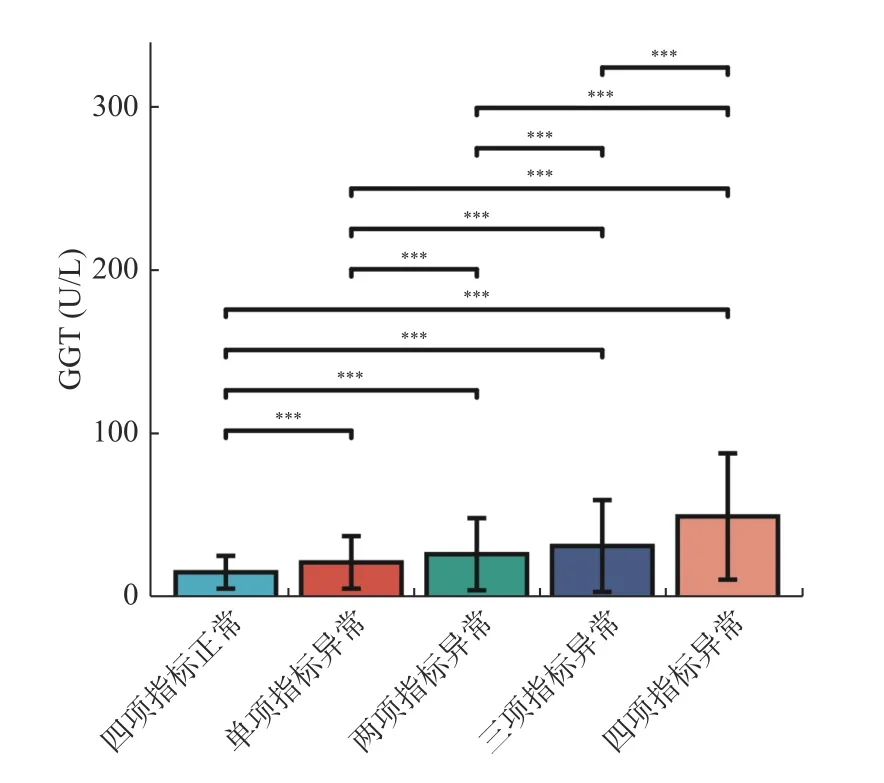
圖3 GGT 濃度在不同血脂異常分組中的比較Fig.3 Comparison of GGT concentrations in different dyslipidemia groups
2.4 GGT 陽性的二元Logistic 回歸分析
為篩選GGT 升高的危險因素,分別以GGT大于中位數和大于正常參考值上限界定為GGT 陽性,將GGT 是否陽性為因變量,以TC、TG、HDL 和LDL 為自變量,采用“逐步法”分別進行二元logistic 多因素回歸分析。結果顯示,GGT陽性無論以GGT 大于中位數還是以大于正常參考值上限為界定,TG 均是影響GGT 濃度升高的獨立危險因素,OR 值分別為2.360(95%CI:2.068~2.695)和1.635(95%CI:1.481~1.805),見表3。
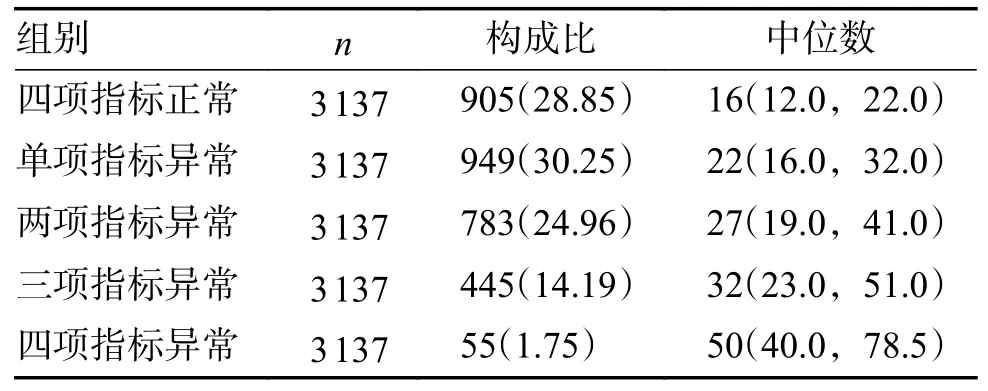
表3 GGT 在不同血脂異常分組中的構成比和濃度水平[M(P25,P75)/n(%)]Tab.3 Composition ratio and concentration level of GGT in different dyslipidemia groups [M(P25,P75)/n(%)]
3 討論
Rytz C L 等[8]認為脂質代謝紊亂導致脂肪組織中活性氧的增加,增加的氧化應激引起細胞變性、壞死和纖維化。Panchal 等[9]在脂質代謝紊亂的小鼠體內發現了肝細胞損傷、脂肪空泡、纖維化、脂質沉積和炎細胞浸潤等現象,并觀察到隨著機體脂肪量增加,糖耐量受損、高胰島素血癥和肝酶活性增加愈加明顯。研究認為[10-11],脂肪沉積增加會誘導細胞損傷、炎癥和氧化應激,谷胱甘肽是一種細胞內抗氧化劑,也是氧化應激的標志物,GGT 活性增加反映谷胱甘肽的消耗增加,即GGT 活性增加可能反映脂質代謝紊亂患者的氧化應激狀態。基于以上觀點,本研究首先對不同GGT 濃度間(Q1 組~Q4 組)的反映脂質代謝的TC、TG、HDL 和LDL 4 項指標進行兩兩比較以初步了解GGT 濃度升高與血脂4 項的關系。結果表明血脂4 項指標水平和異常率在各組間均有統計學差異,且除HDL 水平隨GGT 濃度升高出現降低外,反映脂質沉積的TC、TG 和LDL 3 項指標均隨GGT 濃度升高而增加。之后,筆者對GGT 濃度與血脂4 項的Spearman 相關性進行了分析,結果提示GGT 濃度除與HDL 呈負相關外(rs=-0.144),與其它3 項指標均呈現正相關,相關系數分別為0.200,0.395 和0.186,這與研究報道的結果一致。值得一提的是,HDL 具有抗炎、抗氧化和抗血栓的特性,與胰島素抵抗、血脂異常、動脈粥樣硬化指數和肥胖有關[12]。有研究證實,低HDL 與心血管事件、胰島素抵抗指數、能量攝入、碳水化合物攝入和體重增加的風險增加有關,對于低HDL 的血脂異常者,應同時考慮能量和碳水化合物限制[13-14]。結合本研究中表1、表2 和表4 所展現的結果,筆者認為HDL 是GGT 濃度正常的保護因素。
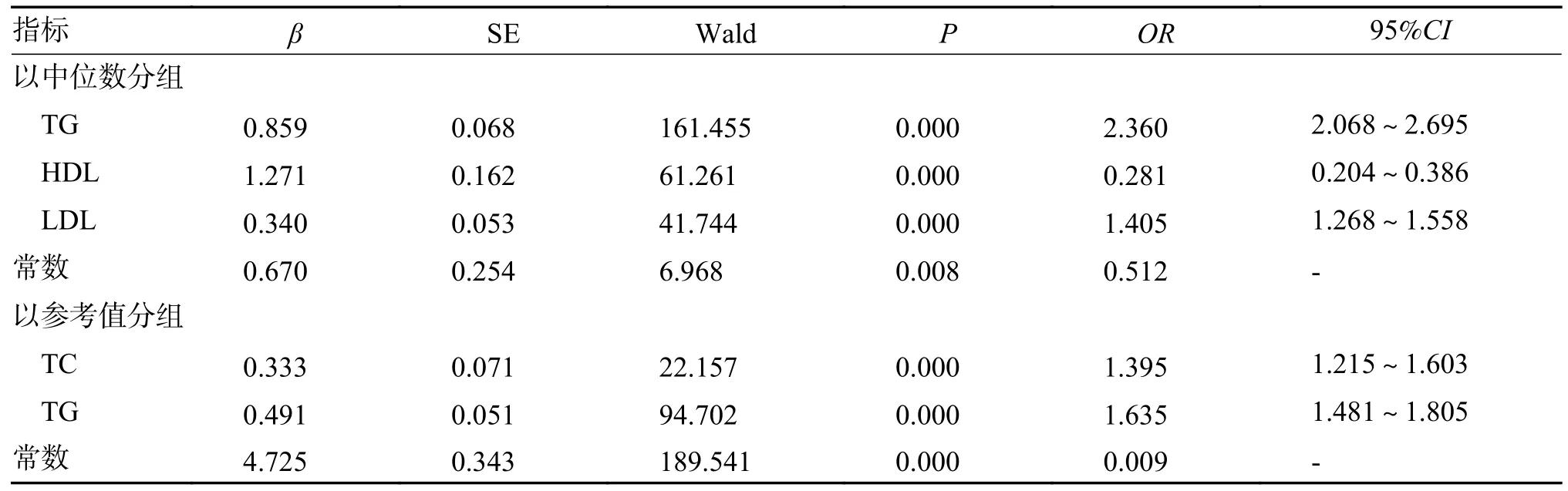
表4 血脂4 項的二元Logistic 多因素分析Tab.4 Multivariate analysis of binary Logistic regression for blood lipids
本研究還探討了TC、TG、HDL 和LDL 四項指標不同程度的異常是否影響GGT 濃度。結果證實GGT 濃度會隨著血脂異常指標的增加出現遞增的趨勢,且以血脂四項指標同時異常為最高。Wu K T 等[15]研究證實具有高TC/HDL-C 或TG/HDLC 比率或兩者兼有的成年人患NAFLD 和糖尿病的風險更大,尤其是晚期NAFLD。因此,本研究認為,與4 項血脂指標均正常或孤立的單個指標異常相比,多個血脂指標的同時異常會引起更多脂質沉積導致氧化應激更為劇烈,出現的顯著GGT升高應該是一種累加效應。在明確了GGT 濃度升高和血脂異常的密切關系后,本研究進行了GGT升高的二元Logistic 回歸危險因素分析,以確證四項血脂指標在影響GGT 升高中的權重。筆者分別從GGT 大于中位數和大于正常參考值兩個方面進行分析。結果顯示,GGT 陽性無論以GGT 大于中位數還是以大于正常參考值上限為界定,TG 均是影響GGT 濃度升高的獨立危險因素。一項前瞻性研究證實,在伴隨TG 異常升高的情況下,GGT 和谷丙氨酸轉移酶同時升高與2 型糖尿病發病率的增加密切相關[16]。根據“多重打擊”學說,肝臟脂質沉積的主要是TG,TG 引起的脂毒性通過信號級聯放大效應、死亡受體介導、巨噬細胞激活、細胞器氧化應激和線粒體功能改變等多種途徑影響肝細胞行為[17-18]。因此,針對GGT 升高伴隨有TG 異常代謝者,選擇他汀類降脂藥或更有助益。
該研究尚有一些局限性。首先,沒有納入脂聯素和瘦素這兩項指標,根據“多重打擊”學說,分析該兩項指標與GGT 的相關性更有助于反映氧化應激和脂質蓄積的程度。其次,筆者雖然分析了血清GGT 水平與單項和多項血脂指標同時異常的情況,但未對每組進行進一步分層。第三,本研究雖然證實了GGT 升高和血脂異常的相關性,但GGT 是如何參與疾病發生、發展的確切分子機制和以及能否把GGT 作為降脂治療的評估指標,仍有待進一步研究。
綜上所述,在體檢人群中,血脂異常者的GGT 濃度明顯高于血脂正常者。GGT 濃度與血脂代謝異常程度密切相關。對血脂異常者進行常規GGT 水平監測有助于識別脂質代謝紊亂相關疾病的高危人群,幫助臨床醫生提前規劃和啟動適當的健康管理策略,改善疾病轉歸。

