急危重癥孕產婦轉診體系建設:以陜西省某醫院為例*
——王亞琴 楊春榮 袁曉華
母嬰健康是全民健康的基石[1]。產科急危重癥指產科范圍內突然發生的、嚴重威脅孕產婦及胎(嬰)兒生命的病癥,是繼發于產科并發癥或合并癥的嚴重危急狀態,如重度子癇前期、前置胎盤合并胎盤植入、胎盤早剝、產后彌漫性血管內凝血、產后大出血等[2]。產科急危重癥具有起病急、進展快、預后差、致死率高等特點,嚴重威脅母嬰生命安全。國家高度重視孕產婦健康管理工作,陜西省人民政府也印發文件,要求到2022年和2030年全省孕產婦死亡率要控制在13/10萬和10/10萬以下[3]。隨著“二孩”“三孩”政策的出臺,高齡、高危孕產婦增多,由此引起的妊娠合并癥及并發癥發生率、妊娠不良結局發生率也相應上升[4-5],加之基層醫院搶救技術水平、醫療設備資源、血源供應能力等有限,使孕產婦死亡率下降目標實現面臨挑戰。安全轉診在成功救治急危重癥孕產婦過程中發揮著關鍵作用,轉診不及時或處理不當可能導致急危重癥孕產婦死亡[6]。因此,完善的轉診體系對于急危重癥孕產婦良好結局十分關鍵[7]。目前,我國關于急危重癥孕產婦遠程轉診體系的構建尚無相關標準或指南。陜西省某醫院在分析急危重癥孕產婦轉診現狀基礎上,通過明確轉診指征、規范轉診救治流程、搭建轉診系統,構建了急危重癥孕產婦轉診體系,以期為全省急危重癥孕產婦轉診救治提供參考。
1 建設背景
該院是陜西省及西安市衛生健康委員會指定的危重孕產婦救治中心,每年收治來自省內及周邊省份的孕產婦達10 000余人次,急危重癥孕產婦占產科出院人次數的約30%。隨著信息技術的快速發展,以計算機、網絡、機房/醫療設備等為技術支撐的遠程會診受基層醫院的資金投入、運行維護等因素制約難以開展。此外,基層醫院因缺乏切實可行的急危重癥孕產婦評估指征,使得其難以準確識別高危孕產婦,加之自身救治能力有限、救治流程不暢、會診或轉診信息化平臺缺失等,導致急危重癥孕產婦的病情信息不能及時傳輸至上級醫院,從而延誤救治時機或導致本可救治的孕產婦死亡。為改變現狀,該院立足現有平臺建設基礎[8],構建急危重癥孕產婦轉診體系,對來自基層醫院急危重癥孕產婦進行轉診救治管理,以最大程度發揮該院醫療技術優勢,使基層醫院共享優質醫療資源,滿足人民群眾對于對急危重癥處理救治的需求[5]。
2 體系建設
2.1 明確急危重癥孕產婦轉診指征
2017年,國家衛生健康委員會下發文件,要求按照“綠、黃、橙、紅、紫”5種顏色對孕產婦進行妊娠風險評估及分級管理。在此基礎上,急危重癥孕產婦識別較之前更為準確。但目前國內尚無急危重癥孕產婦轉診指征專家共識及相關文件,加之基層醫院自身救治能力有限,快速識別并轉診急危重癥孕產婦成為基層醫院救治的最大障礙。該院基于妊娠風險篩查評估經驗、孕產婦救治經驗[9],聯合省內外多家醫院婦產專家,制定了急危重癥孕產婦轉診指征(表1),為基層醫院急危重癥孕產婦及時轉診救治提供了依據。

表1 急危重癥孕產婦轉診指征
2.2 規范急危重癥孕產婦轉診救治流程
《高危孕產婦轉診制度》規定,高危、危重孕產婦可實行村、鄉、縣或縣、市、省三級轉診模式,必要時,可進行跨級轉診。由于轉診過程較為復雜,涉及院際、院內轉運,因此,規范化急危重癥孕產婦轉診救治流程十分必要。該院根據急危重癥孕產婦病情特點、醫院實際,規范了非疫情、疫情期間的急危重癥孕產婦轉診救治流程,參與救治科室均可提前獲知信息并做好相應準備。其中,疫情期間轉診救治流程較為復雜,入院前還需進行發熱門診排查、專用通道轉送、緩沖病房處理、專科病房救治等特殊處置。非疫情期間急危重癥孕產婦轉診救治流程圖見圖1。
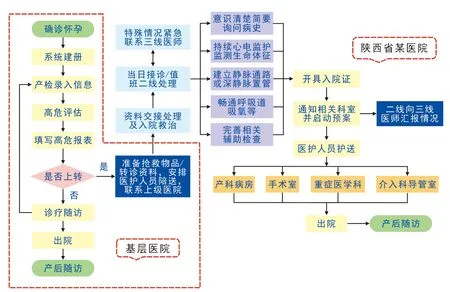
圖1 非疫情期間急危重癥孕產婦轉診救治流程
2.3 搭建急危重癥孕產婦轉診系統
2.3.1 系統架構 架構是指計算、存儲以及互連一組部件的組織形式與使用方法[10], 是復雜系統研究的核心范疇[11]。系統架構設計直接關系到前端基層醫院的軟件運行和后端上級醫院總平臺的性能。針對該院醫院信息系統、實驗室信息管理系統、醫學影像存檔與通訊系統、電子病歷等信息化系統現狀,考慮共享應用、后期擴展和未來微服務應用等需求,急危重癥孕產婦轉診系統采用具有構建項目快、可獨立運行、開發部署效率高、對主流開發框架無配置集成以及與云計算天然集成等優勢的Spring Boot架構和多層架構理念進行設計。同時,以計算機軟硬件、網絡通信、標準規范及法規制度為依托,將急危重癥孕產婦轉診系統按照邏輯劃分為數據層、服務層、應用層。急危重癥孕產婦轉診系統分為管理端和客戶端,客戶端面向基層醫院服務,管理端部署在該院,二者通過互聯網進行信息關聯。系統架構見圖2。
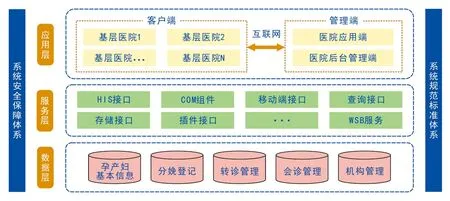
圖2 急危重癥孕產婦轉診系統架構圖
2.3.2 系統模塊 (1)基本信息管理。主要完成孕產婦的建冊、孕期檢查信息管理,工作人員可以錄入、修改、刪除及保存個人權限下孕產婦相關信息,也可以通過姓名、身份證號碼和日期范圍查詢、打印所有孕產婦信息。其中:孕產婦建冊信息包括基本檔案信息、高危因素信息、配偶信息和病史信息;孕期檢查信息管理分為初檢信息管理和復檢信息管理。
(2)分娩登記。主要完成新生兒及產婦分娩相關信息管理,工作人員可以錄入、修改、刪除、保存個人權限下新生兒及產婦分娩信息,也可以通過住院號、身份證號碼、母親姓名以及日期范圍查詢、打印所有新生兒或產婦相關信息。主要功能有:①新生兒登記,包括基本信息、Apgar評分、查體信息及出院前診斷等內容;②產婦分娩登記,包括分娩基本情況、產程經過、病情診斷及評估等內容。
(3)轉診管理。主要完成基層醫院孕產婦轉診及接診相關信息管理,工作人員可以管理個人權限下孕產婦的轉診、接診信息,查詢、打印全部轉診孕產婦的產檢、病情等資料,為其診斷救治提供參考。
(4)會診管理。主要進行基層醫院與上級醫院之間的會診信息管理。基層醫院需要先從客戶端提交申請會診醫院、申請單位、會診原因、產檢資料等信息。上級醫院同意轉診申請后,雙方醫護人員即可進入會診中心通過圖文或視頻方式對患者進行在線會診,并填寫結論。
(5)機構管理。主要為使用該系統的基層醫院及其工作人員服務,基層醫院及其工作人員注冊并經管理端管理人員審核同意后即可使用客戶端的所有功能。主要功能有:①用戶管理,包括基層醫院的注冊、刪除、修改及查詢;②權限管理,包括使用該系統的基層醫院工作人員的增加、刪除、修改及查詢。
3 效果
3.1 數據來源
該院自2018年起開始實施急危重癥孕產婦轉診體系。本研究回顧性收集體系實施前(2015年1月-2016年12月)和實施后(2018年1月-2019年12月)由基層醫院轉入該院的急危重癥孕產婦相關數據。排除資料不全及自行轉院急危重癥孕產婦。
評價指標包括:(1)轉診率。即統計周期內轉診例數/同期分娩總人次數×100%。(2)轉入低/高風險孕產婦數量。由該院根據孕產婦妊娠風險評估表評估確定。(3)急危重癥孕產婦治愈率。即統計周期內治愈的急危重癥孕產婦例數/同期轉入急危重癥孕產婦例數×100%。(4)用戶滿意度。每例孕產婦轉出后,由系統自動向基層醫院發放調查問卷,評價選項包括滿意、一般滿意、不滿意。
3.2 統計分析方法
利用SPSS 26.0軟件進行統計分析。計數資料以頻數和率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
3.3 效果分析
(1)轉診率。體系實施前,該院共接收轉診急危重癥孕產婦873例,轉診率為7.16%;體系實施后,該院共接收轉診急危重癥孕產婦1 133例,轉診率為8.29%。
(2)轉入低/高風險孕產婦數量。體系實施前,該院轉入的低風險孕產婦為256例(29.32%),高風險孕產婦為617例(70.68%);體系實施后,該院轉入的低風險孕產婦為251例(22.15%),高風險孕產婦為882例(77.85%),差異有統計學意義(χ2=13.424,P<0.001)。由此可見,體系實施后,基層醫院高危孕產婦識別準確率提升。
(3)急危重癥孕產婦治愈率。體系實施前,該院轉入的急危重癥孕產婦治愈率為88.77%(775/873);體系實施后,該院轉入的急危重癥孕產婦治愈率為92.76%(1 051/1 133),較實施前明顯提升,差異有統計學意義(χ2=9.602,P=0.002)。
(4)用戶滿意度。體系實施前,基層醫院轉診滿意度為78.58%(686/873),一般滿意度為11.68%(102/873),不滿意度為9.74%(85/873);體系實施后,基層醫院轉診滿意度為97.71%(1 107/1 133),一般滿意度為2.29%(26/1 133),不滿意度為0%,滿意度較體系實施前大幅度提升,差異有統計學意義(χ2=198.614,P<0.001)。
4 討論
轉診是基層醫院開展急危重癥孕產婦救治的重要環節。歐美等發達國家均有著相對完善的三級醫療服務體系及轉診通道,例如:英國、澳大利亞等國家的患者轉診依據為國家統一發布的疾病轉診指南[12];美國患者轉診依據為疾病診斷治療分類標準和診斷支持系統[13]。《國家衛生計生委辦公廳關于印發危重孕產婦和新生兒救治中心建設與管理指南的通知》(國衛辦婦幼發〔2017〕40號)提出,要加強危重孕產婦救治中心建設與管理,建立完善轉會診和救治網絡,提高救治能力和服務質量,保障救治服務的及時性和安全性,切實降低孕產婦和新生兒死亡率。但目前尚未有統一的急危重癥孕產婦轉診平臺建設規范、轉診指征體系及救治流程,導致基層醫院孕產婦轉診缺乏可操作依據。此外,傳統的急危重癥孕產婦轉診由基層醫院或孕產婦聯系上級醫院自行轉出,其存在諸多弊端,如:轉出醫院和接收醫院信息不對稱;孕產婦能否在接收醫院得到救治難以保證;孕產婦病史資料傳遞不暢或信息未共享,導致入院登記辦理時間長,接診效率低下;入院后常需重新詢問病史,完善相關檢查檢驗項目,導致多學科協作效率低下,影響孕產婦及時救治。
該院將急危重癥孕產婦的基本信息管理、轉診指征識別、轉診/會診管理等通過信息技術融為一體,為基層醫院急危重癥孕產婦轉診救治提供了信息化渠道。本研究中的急危重癥孕產婦轉診體系與傳統轉診模式相比,具有以下優勢:(1)轉診有依據。急危重癥孕產婦轉診指征有助于基層醫院快速識別并轉診急危重癥孕產婦,為其安全救治奠定了基礎,避免了鑒別不清或能力不足等引發的不良事件。(2)使用方便。基層醫院遇到急危重癥孕產婦時,通過系統客戶端簡單操作即可完成孕產婦會診或轉診,解決了不同區域之間醫療技術能力不均衡問題,基層醫院孕產婦也可享受優質醫療資源。同時,孕產婦自轉診開始的重新入院登記、基礎檢查、病情等資料均可通過系統實時傳輸,便于基層醫院及時了解孕產婦動態。(3)救治效率高。依托急危重癥孕產婦轉診系統,該院可將轉診孕產婦提前納入醫院進行統一管理,床位、用血等醫療資源均有保障,提高了救治效率。(4)接診速度快。信息資料的互聯互通使得救治關口前移,孕產婦從接診到入住病房的時長由原來的1.5 h縮短至10 min。
盡管急危重癥孕產婦轉診體系取得了較為顯著的成效,但仍存在不足:一是該院僅與全省30余家基層醫院開展了產科學科聯盟建設工作,多數基層醫院對轉診體系還不了解或未加入產科學科聯盟,致使其仍采用傳統模式進行轉診,轉診遲緩、接診延誤等影響救治效果的事件時有發生。二是急危重癥孕產婦轉診系統運行過程中,部分服務接口與醫院總平臺的網絡連接不穩定,有網頁丟失等現象發生。三是基層醫院在使用系統過程中存在轉診信息、病情信息填寫過于簡單,診斷或檢驗資料未上傳等問題[14],直接影響接診醫院的救治效率。下一步,該院除繼續開展產科學科聯盟建設工作及對基層醫院進行技術培訓外,還將不斷完善急危重癥孕產婦轉診系統與醫院總平臺的服務對接,優化系統功能,加大系統宣傳力度,以期為急危重癥孕產婦轉診救治、全流程跟蹤隨訪、醫療資源共享等奠定良好基礎。

