Bis監測聯合Ac監測對前列腺癌根治術患者麻醉蘇醒質量及術后譫妄的影響
陳燕 王飛飛 石普峰 田博振△
(1.空軍軍醫大學第二附屬醫院麻醉科,陜西 西安 710038;2.西安大興醫院麻醉科,陜西 西安 710000)
前列腺癌(prostate cancer)是泌尿外科較為常見的惡性腫瘤,前列腺癌根治術是治療該疾病的主要手術方式,與腹腔鏡輔助下進行前列腺切除術,有著較好術后器官功能恢復,較少術中失血量。然而,麻醉及手術后的精神功能障礙已成為術后常見并發癥,影響術后康復[1]。腦電雙頻指數(BIS)從腦電圖中分離出來,可分析不同腦電波的諧波與時相關系,反應患者大腦皮層功能狀況興奮或者抑制狀態,從而調整麻醉用量[2]。本文探討腦電雙頻指數(Bis)監測聯合常規麻醉(Ac)監測對前列腺癌根治術患者麻醉蘇醒質量及術后譫妄的影響。
1 資料與方法
1.1一般資料 選取我院2020年4月到2021年6月我院收治的前列腺癌根治術患者61例的臨床資料,根據監測方法分為對照組(n=30)與實驗組(n=31)。對照組中年齡51~76歲,平均年齡(60.42±1.45)歲;體質量45~78kg,平均體質量(68.78±10.56)kg。實驗組中年齡52~78歲,平均年齡(62.56±1.56)歲;體質量(47-79)kg,平均體質量(69.78±9.15)kg。納入標準:患者均符合前列腺癌診斷標準;患者知情同意;患者資料完整。排除標準:患有心肝腎功能不全者;先天性心臟病者;內分泌及代謝性疾病;精神病者及意識障礙性疾病。兩組患者一般資料比較差異無統計學意義(P>0.05)。
1.2方法 兩組患者給予常規干預和監測措施,主要包括體溫、血壓等生命體征。實驗組加腦電雙頻指數監測。對照組:全麻誘導時,根據臨床經驗,依次靜脈注射咪達唑侖0.05 mg/kg +丙泊酚2 mg/kg +舒芬太尼0.5 μg/kg +羅庫溴銨0.6 mg/kg,面罩加壓給氧3 min后,進行氣管導管。術中維持丙泊酚4~6mg/kg/h、瑞芬太尼0.1~03 μg/kg/min進行麻醉維持,間斷推注羅庫溴銨0.1~0.15 mg/kg,采用脈搏血氧飽和度儀監測脈搏血樣飽和度,采用持續心電圖監測血壓、心率,并根據血壓、心率調節丙泊酚、瑞芬太尼輸注速度。實驗組:全麻誘導時,依次靜脈注射咪達唑侖0.05 mg/kg,血漿靶控輸注2 μg/ml丙泊酚,調節幅度為0.5 μg/ml,舒芬太尼0.5 μg/kg。采用脈搏血氧飽和度儀監測脈搏血樣飽和度,采用持續心電圖監測血壓、心率,同時使用腦電雙頻指數監測,輸注羅庫溴銨0.6 mg/kg,若Bis<60,可行氣管導管。丙泊酚量根據Bis調節效應室濃度進行調節,Bis維持在40~60間。根據瑞芬太尼0.1~0.3 μg/kg/min的速度術中維持,間斷推注羅庫溴銨0.1~0.15 mg/kg。根據肌松檢測結果,手術結束前20~30 min停止使用肌松藥。兩組患者均采用誘導前擴容8~10 mL/kg,并給予補液。術前5 min停止瑞芬太尼泵注,縫合后停止靜脈用藥,根據常規患者麻醉情況轉移恢復室,常規監護及完全清醒,血氣分析無明顯異常,可拔除氣管導管。
1.3觀察指標 觀察患者血流動力學、氣道壓水平:對比兩組誘導前(T0)、插管后即刻(T1)、氣腹后10 min(T2)、氣腹后30 min(T3)、氣腹后1 h(T4)、手術結束時(T5)的舒張壓(MAP)、心率(HR)、氣道平臺壓(PPlat)、氣道峰壓(PPeak)、呼末二氧化碳分壓(PETCO2);比較兩組患者蘇醒質量比較(術后拔管、麻醉室停留、胃腸功能恢復、住院時間);采用譫妄分級量表(CAM)對術后2 h、24 h、48 h、72 h的譫妄進行評定。
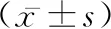
2 結 果
2.1兩組血流動力學、氣道壓水平比較 兩組T0時刻MAP、HR、PPlat、PPeak、PETCO2水平無明顯差異(P>0.05),與T1、T2、T3、T4、T5時,對照組的水平變化顯著(P<0.05),實驗組各個時間點水平無顯著差異(P>0.05)。見表1。
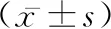
表1 兩組患者血流動力學與氣道壓水平比較
2.2兩組患者蘇醒質量比較 實驗組術后拔管、麻醉室停留、胃腸功能恢復、住院等時間均低于對照組(P<0.05)。見表2。
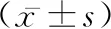
表2 兩組患者蘇醒質量比較
2.3兩組患者術后72h內譫妄發生率比較 實驗組患者術后72 h內譫妄發生率6.45%顯著低于對照組的26.67%(χ2=7.454,P<0.05)。
3 討 論
研究發現前列腺癌根治術,高濃度二氧化碳氣腹將影響器官、呼吸系統及循環系統功能[3]。現視化控制麻醉藥量,精準給藥技術、多模式鎮痛及術中體溫管理,精準的麻醉深度與肌松監測,合理控制麻醉容量及術中體溫管理,提高患者麻醉質量量[4]。
本文結果發現,實驗組血流動力學、氣道壓改善幅度較小,且各項指標優于對照組(P<0.05)。由于實驗組患者采用Bis監測,根據監測結果調查麻醉藥量,通過Bis對麻醉深度調控,維持合適狀態,減輕機體應激反應[5]。傳統常規麻醉深度監測是通過監測患者心率、血壓、脈搏血氧飽和度來判斷,無定量的客觀指標[6]。而Bis監測可根據手術、麻醉對肌松要求,合理泵注肌松藥物,可有效減少肌松藥及鎮痛藥物的過量使用,減少術中機體反應帶來的不良影響[7]。本文結果發現,實驗組患者的術后拔管時間、麻醉室停留時間、胃腸功能恢復時間、住院時間均低于對照組(P<0.05),充分表明Bis監測聯合常規麻醉可改善患者蘇醒質量。術后譫妄是一種腦綜合征,主要表現為記憶力、注意力、精神運動紊亂等,通過Bis監測可有效避免Bis值出現過高或者過低現象,減少術中異常Bis值的發生,避免不必要的深麻醉,減少麻醉藥物潛在的毒性[8]。本文結果發現,實驗組患者術后72小時內譫妄發生率明顯低于對照組(P<0.05)。
綜上,Bis監測聯合Ac監測前列腺癌根治術患者,可減少術中血流動力學及氣道壓波動,改善麻醉蘇醒質量,降低術后譫妄發生率,具有臨床推廣應用的價值。

