缺血性腦卒中早期復發的相關因素研究
劉立雄 張姍姍 馬培 江曉敏 繆萍
缺血性腦卒中是一種嚴重的腦血管疾病,在我國發病率約占所有腦卒中的70%[1]。本病具有發病率、致殘及致死率高的特點,大部分患者經規范化治療后病情能夠緩解,但部分患者可因早期復發再次入院治療或導致不良預后,引起了臨床的高度重視。臨床統計顯示,缺血性腦卒中早期復發的發生率高達17.7%,而早期復發患者的致殘率、致殘程度、死亡率均明顯增加[2]。導致缺血性腦卒中早期復發的影響因素較多,如何有效識別早期復發的各項危險因素,有效預防缺血性腦卒中早期復發,是臨床研究的重點和難點[3]。臨床研究顯示,糖尿病、高血壓、高血脂癥、大動脈狹窄或粥樣硬化等是缺血性腦卒中早期復發的重要危險因素[4]。但這些因素是否為缺血性腦卒中早期復發的獨立危險因素以及是否對預后有嚴重負面影響仍無定論。本研究進一步分析高血壓、糖尿病與缺血性腦卒中早期復發的關系,旨在總結相關獨立危險因素,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2020年1—12月廣州醫科大學附屬第五醫院神經內科收治的100 例缺血性腦卒中患者的臨床資料,均隨訪1年,以缺血性腦卒中復發為隨訪終點,分為復發組(n=34)和未復發組(n=66)。納入標準:(1)均符合《中國急性缺血性腦卒中診治指南2018》[5]中缺血性腦卒中診斷標準。(2)經頭顱CT 或MRI 檢查確診。(3)美國國立衛生研究院卒中量表(national institute of health stroke scale,NIHSS)≥7 分。(4)伴隨一側肢體麻木、無力,口眼歪斜、語言障礙等神經功能缺損癥狀。(5)發病時間在3 d 內。(6)臨床資料完整。(7)本研究經醫院醫學倫理委員會批準,所有患者均自愿加入,簽署知情同意書。排除標準:(1)腦出血或其他腦血管疾病。(2)入院治療期間死亡。(3)不能配合隨訪。(4)患者隨訪期間發生其他嚴重致命性疾病。
1.2 方法
(1)所有患者資料由兩名神經內科主治醫師采集患者住院信息。①基本信息:性別、年齡、職業、文化程度、婚姻、發病前改良Rankin 評分量表(modified rankin scale,mRS)等。②既往史:吸煙史、飲酒史、糖尿病、高血壓、既往腦卒中或短暫性腦缺血史、高脂血癥、心房顫動等。③臨床特征:入院時、治療3、7 d 以及出院前的NIHSS 評分,實驗室及影像學檢查結果,治療方案,早期神經功能惡化等。(2)隨訪和結局事件。從發病入院治療作為起點,由2 名主治醫師對患者隨訪1年,每月電話隨訪1 次,每3 個月門診復診1 次,了解患者在院外恢復情況以及是否復發,以復發為終點[6]。
1.3 觀察指標
(1)將15 項指標納入單因素分析,包括:①性別;②年齡(<70 歲、≥70 歲);③吸煙史(每日至少1 支煙,連續>6 個月);④酗酒史(每日≥1 個標準飲酒量,每個標準飲酒量在11~14 g,連續>6 個月);⑤高血壓(血壓>140/90 mmHg);⑥糖尿病(HbA1c>7%);⑦心房顫動;⑧既往腦卒中或TIA 史;⑨高脂血癥(LDL-C>2.6 mmol/L);⑩高同型半胱氨酸血癥(Hcy>15 μmol/L);發病至入院時間(≤24 h、>24 h);大動脈狹窄(數字減影血管造影或CT 血管成像檢查顱內大動脈或頸部動脈狹窄≥50%);阿司匹林和(或)氯吡格雷抵抗;早期神經功能惡化(1 周內NIHSS 評分下降≥4 分);病灶直徑≥20 mm(以CT 測量病灶最大直徑數值作為參考)。(2)將差異有統計學意義的單因素與多因素Logistic 回歸分析。
1.4 統計學方法
數據分析應用SPSS 22.0 統計軟件。計數資料以n(%)表示,單因素分析結果用χ2檢驗,P<0.05 為差異有統計學意義;將單因素中P<0.05 的因素作為多因素條件,納入Logistic 回歸分析,計算OR值、95%CI,OR值>1 視為缺血性腦卒中早期復發的高危因素。
2 結果
2.1 缺血性腦卒中早期復發分析
研究期間共收治100 例缺血性腦卒中患者,隨訪1年,均未在隨訪期間死亡,早期復發34 例(34.00%),未復發66 例(66.00%);在復發34 例患者中,死亡5 例(14.71%)、殘疾(改良Rankin Scale 量表評分≥3 分)12 例(35.29%),不良預后17 例(50.00%)。
2.2 兩組缺血性腦卒中早期復發的單因素分析
復發組年齡≥70 歲、心房顫動、糖尿病、高血壓、既往腦卒中或短暫性腦缺血史、高脂血癥、高同型半胱氨酸血癥、大動脈狹窄、阿司匹林和(或)氯吡格雷抵抗的比例均高于未復發組(P<0.05),而兩組性別、吸煙史、酗酒史、發病至入院時間、早期神經功能惡化、病灶直徑≥20 mm 差異無統計學意義(P>0.05)。見表1。

表1 兩組缺血性腦卒中早期復發的單因素分析(例)

表1(續)
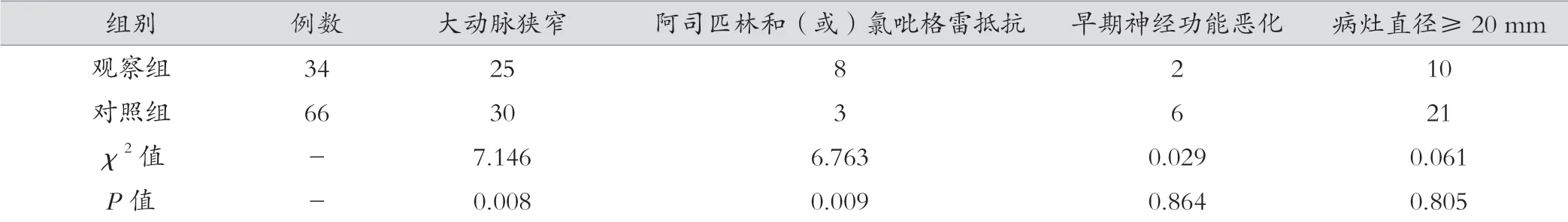
表1(續)
2.3 缺血性腦卒中早期復發的 Logistic 回歸分析
Logistic 回歸分析顯示,年齡≥70 歲、既往腦卒中或TIA 史、糖尿病、高血壓、心房顫動、高同型半胱氨酸血癥、顱內外大動脈狹窄或閉塞、阿司匹林和(或)氯吡格雷抵抗是獨立危險因素(P<0.05)。見表2。

表2 缺血性腦卒中早期復發的 Logistic 回歸分析
3 討論
隨著社會經濟的高速發展,國民生活水平顯著提高,生活方式及飲食結構發生明顯轉變,臨床缺血性腦卒中發病率逐年升高。WHO 研究顯示,約2/3 的缺血性腦卒中死亡病例發生在發展中國家,我國的缺血性腦卒中的發病率一直處于高位,其病死率也較高,成為我國居民主要死亡病因之一[7]。本病的發病機制復雜,主要由局部腦動脈的閉塞所致,腦組織發生缺血性壞死,伴隨神經元、星形膠質細胞、少突膠質細胞的損傷[8]。大多數患者經治療后病情能好轉出院,但缺血性腦卒中早期復發率較高;相較于初發缺血性腦卒中患者,早期復發缺血性腦卒中患者的病情更為嚴重,可加重病殘程度,提升病死率[9]。因此,研究缺血性腦卒中早期復發的危險因素,制訂針對性防治措施,具有重要意義。
本研究中,100 例缺血性腦卒中患者,隨訪1年,早期復發34 例(34.00%),高于流行病研究的17.7%的復發率。這可能與本研究選擇的樣本病情較為嚴重以及病例數相對較少有關。而在預后方面,再復發34 例患者中,死亡5 例(14.71%)、殘疾12 例(35.29%),不良預后17 例(50.00%)。提示缺血性腦卒中早期復發患者的病情更為嚴重,治療棘手,致殘及致死率高。缺血性腦卒中早期復發;一方面對常規治療方案的敏感性下降,整體療效更差,另一方面患者腦組織反復受到缺血性損傷,對神經功能的損害更為嚴重,導致預后進一步下降[10-11]。
分析缺血性腦卒中早期復發的危險因素,復發組年齡≥70 歲、心房顫動、糖尿病、高血壓、既往腦卒中或TIA 史、高脂血癥、高同型半胱氨酸血癥、大動脈狹窄、阿司匹林和(或)氯吡格雷抵抗的比例均高于未復發組(P<0.05)。(1)高齡患者生理機能明顯下降,對疾病的耐受性較差,且大多合并糖尿病、高血壓等基礎疾病,導致復發風險較高。同時,高齡人群用藥依從性較差,容易忘記服用或隨意增減劑量,可造成復發風險升高[12]。(2)心房顫動可增加血栓形成風險,若栓子脫落隨血流進入腦血液循環,可堵塞局部腦動脈,造成病情復發[13]。(3)糖尿病、高血壓、高血脂均是缺血性腦卒中高危因素,也是缺血性腦卒中二級預防指南中重點羅列的危險因素。長期高血壓可導致腦動脈血管壁硬化、纖維化,發生血管結構重構,導致管腔彈性差、發生狹窄[14]。高血脂是腦動脈粥樣硬化的主要誘因,可形成粥樣斑塊,若斑塊性質不穩定,可脫落形成栓子,造成病情復發[15]。高血糖的危害也十分巨大,可增高血液黏度,促進紅細胞聚集及血小板對血管壁的黏附;或血小板凝集導致粥樣斑塊增大,易于形成血栓,從而增加復發風險[16]。(4)大動脈狹窄或粥樣硬化可導致局部腦供血不足,使得病情復發[17]。(5)既往腦卒中或TIA 史患者本身存在誘發腦卒中的高危因素,導致復發風險較高。(6)抗血小板聚集藥物是重要的缺血性腦卒中二級預防基礎用藥,若發生藥物抵抗,則血小板黏附聚集大大增加,可增加復發風險[18]。(7)高同型半胱氨酸血癥與高血壓密切相關,可累及腦血管,促使腦血管痙攣、缺血,增加復發風險。
Logistic 回歸分析顯示,年齡≥70 歲、既往腦卒中或TIA 史、糖尿病、高血壓、心房顫動、高同型半胱氨酸血癥、顱內外大動脈狹窄或閉塞、阿司匹林和(或)氯吡格雷抵抗是獨立危險因素(P<0.05)。說明上述因素是缺血性腦卒中早期復發的獨立危險因素,其中,高血壓和糖尿病在我國的發病率較高,是促使心腦血管病變、引發動脈粥樣硬化、大血管狹窄的重要原因。因此,臨床應做好針對性防治工作,嚴密監視病情,嚴格控制血壓、血糖;積極進行抗血小板聚集治療,采用較強抗血栓藥物,有助于降低病情復發風險,改善預后。
綜上所述,高血壓、糖尿病與缺血性腦卒中早期復發存在密切關聯,是引起早期復發的獨立危險因素;同時,年齡≥70 歲、既往腦卒中或TIA 史、心房顫動、高同型半胱氨酸血癥、顱內外大動脈狹窄或閉塞、阿司匹林和(或)氯吡格雷抵抗等也是重要的獨立危險因素。本研究體現了《中國急性缺血性腦卒中診治指南2018》的執行標準,臨床應積極防治,全面評估,避免相關因素的影響,合理使用治療藥物,以最大限度降低早期復發風險,改善預后。

