系統化急救護理干預對窒息患兒智能發育指數、心理運動指數及復蘇情況的影響
盧春梅,賁國平,丁曉芳
(南通大學附屬海安醫院 江蘇南通226600)
新生兒窒息是指產婦在進行分娩時胎兒呼吸系統發生異常或有氣體交換障礙,且1 min內無法自主呼吸的情況。目前,新生兒出生量呈逐年遞增趨勢,新生兒窒息的發生率提高,嚴重影響生育質量,同時也危害新生兒的生命安全。窒息情況較輕出現低氧血癥、高碳酸血癥,若嚴重時會直接引發患兒死亡,給產婦家庭乃至社會帶來較大影響[1]。此外,需要給予有效護理措施降低新生兒窒息發生率,常規護理知識能夠滿足救治需要,但因為缺少專業性,無法顧全大局,導致護理服務受到影響[2]。系統化急救護理可優化急救流程,在很多科室已取得理想效果。為此,本研究主要探討統化急救護理干預對窒息患兒智能發育指數、心理運動指數及復蘇情況的影響。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年4月1日~2021年4月30日我院收治的78例窒息患兒作為研究對象。納入標準:①入選患兒符合新生兒窒息診斷標準;家長簽署自愿參與研究相關文件;②患兒出生資料手續齊全;③均為單胎妊娠;④胎齡>35周;⑤Apgar評分<7分;⑥出生后有昏迷、驚厥、呼吸困難表現。排除標準:①合并先天畸形者;②合并宮內感染者;③合并家族遺傳史者;④合并顱內出血者。根據1∶1形式設置為對照組和觀察組各39例。對照組男21例、女18例,出生體重1.21~3.51(2.36±0.74)kg;窒息原因:胎兒宮內窘迫14例,母體存在妊娠并發癥11例,早產窒息10例,羊水較少窒息4例;產婦分娩類型:自然分娩23例,剖宮產16例。觀察組男22例、女17例,出生體重1.22~3.50(2.28±0.73)kg;窒息原因:胎兒宮內窘迫12例,母體存在妊娠并發癥13例,早產窒息9例,羊水較少窒息5例;產婦分娩類型:自然分娩28例,剖宮產11例。兩組性別、出生體重、窒息原因等一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 采用常規護理。在整體搶救過程中,護理人員嚴格執行無菌操作,做好口腔護理,避免分泌物過多,加重呼吸障礙,保溫箱按照消毒隔離要求實施,同時對家屬講解保溫箱的作用,避免引發糾紛[3]。
1.2.2 觀察組
1.2.2.1 制訂系統化急救評估護理 ①評估新生兒呼吸情況。護理人員仔細觀察患兒是否有喉反射消失、皮膚青紫、呼吸衰弱等窒息情況,一旦發生這類情況護理人員要及時告知臨床主治醫生[4]。②清理呼吸道分泌物。護理人員要保持患兒呼吸道通暢,按壓患兒足底、胸外心臟,同時進行足夠刺激操作,若患兒呼吸淺表無規則變化,可為患兒增加氧氣供給,按照患兒疾病情況進行輔助氣管插管;同時護理人員要建立2條靜脈通路,避免發生緊急情況,延誤搶救時間[5]。③執行醫囑。保證快速、及時、無錯誤操作給予患者針對性急救措施,如強心處理,改善水電解質、酸解平衡、預感感染等。④監測生命體征。實時監測患兒神經反射,同時詳細記患兒身體皮膚顏色、認知情況等,為之后交接班和搶救工作做好準備[6]。
1.2.2.2 系統化急救護理流程 組建新生兒監護室小組,其小組成員需要由3年以上的實際工作經驗,且整體綜合專業能力要經過實踐考驗,接受嚴格的系統化培訓。其中1名護士將系統化急救護理落實到實際工作中。按照制訂好的流程對新生兒病情先評估-給予初步診斷-通知主治醫生-給予緊急處理-確認有效醫囑執行落實-監測患兒生命體征-保持舒適流程[7]。2名小組護理人員需要合理分配各自工作,其中1名護士評估新生兒窒息情況,做好搶救時間的記錄,同時獨立完成急救措施;另1名則與臨床醫生溝通醫囑,并反復確認,監督急救醫囑執行對患兒病情改善情況,并做好記錄工作,確保護理救治工作嚴格按照流程進行[8]。
1.2.2.3 系統化窒息護理 首先,護理人員準備好各種搶救工具,于產婦分娩前完成,一旦發生窒息立刻配合執行急救方案。首先,清理患兒呼吸通道,必要時采取吸管先口咽后鼻腔排除分泌物。其次,建立自主呼吸,給予背部皮膚撫摸,誘導呼吸。若患兒心率<100次/min,可借助通氣為輔助干預,護理人員實時評估患兒心率情況。待急救后,新生兒出現哭泣、皮膚顏色轉成紅潤,且雙肺診斷正常即為急救護理成功。
1.3 觀察指標 ①隨訪3個月、6個月后分析新生兒智能發育指數(MDI)、心理運動指數(PDI),120分為優秀,110~119分為中上,90~109分為中等,80~89分為中下,70~79分為智力欠缺,分數高表示患兒預后效果越好。②分析患兒救治指標情況,主要包括搶救時間、5 min Apgar評分及住院時間。③比較兩組5 min、10 min內復蘇率。
1.4 統計學方法 通過EpiDate(V3.1)軟件錄入數據,選用SPSS(V26.1)軟件處理數據。符合正態分布的計量資料比較采用t檢驗,不符合正態分布的計量資料比較采用秩和檢驗。檢驗水準α=0.05。
2 結果
2.1 兩組干預3個月、6個月后MDI、PDI比較 見表1。
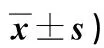
表1 兩組干預3個月、6個月后MDI、PDI比較(分,
2.2 兩組救治指標比較 見表2。
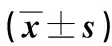
表2 兩組救治指標比較
2.3 兩組復蘇情況比較 見表3。

表3 兩組復蘇情況比較 [例(%)]
3 討論
新生兒窒息在臨床中非常多見,包含母體原因和分娩時的原因,由于母體存在高血壓、高血糖等并發癥,在分娩過程中胎兒易出現宮內窘迫、早產等,嚴重威脅患兒的生命安全,是目前臨床中新生兒死亡的重要因素之一[9]。新生兒窒息救治屬于一個綜合過程,快速有效的護理搭配急救措施,是搶救成功的關鍵,新生兒一旦出現窒息后,必須要快速進行有效處理,保證患兒呼吸通暢,改善缺氧癥狀。不僅如此,家屬通常對該疾病的認知不夠,因擔心和焦慮,容易與護理人員發生糾紛,而以往臨床常規護理操作比較單一,存在局限性,已無法滿足現代護理的需要,為此系統化急救護理可與家屬形成良性溝通,故新型護理替代常規護理已是大勢所趨。
系統化急救護理是臨床提出的新型護理管理體系,可滿足很多疾病患者的護理需求,該護理形式主要貫徹以患者為中心的基本原則,最大程度滿足患兒需要,通過系統化急救護理,可保證每項護理工作有條不紊、合理化的落實,提升護理質量、治療效果[10]。隨著病房內患者對護理服務逐漸提升,護理模式也從原本單一化管理逐漸完成到豐富多樣化,系統化急救護理就是依靠系統化作為特點,已經廣泛應用到各個疾病科室中,取得理想的效果。由于該護理體系是近幾年研發的新型護理,還未應用在窒息患兒中,且具體效果及應用情況未有研究資料表示。
本研究結果顯示,觀察組搶救時間、5 min Apgar評分、住院情況、救治指標、復蘇率均優于對照組(P<0.01)。由此可知,系統化急救護理適用于新生兒窒息護理,充分發揮了該護理體系的優勢、可行性。急救護理干預的系統化,能夠確保各個護理內容可有秩序的實施,護理人員的執行度更加清晰,可提升護理工作效率[11]。原因分析:系統化急救護理與常規護理不同,主要是將以往被動干預轉變成主動干預,護理人員在工作中可以按照護理流程清晰主動的完成,通過多種形式護理干預共同實施,對所有并發癥起到預見性預防,并能夠為患兒爭取到更多的搶救時間;對待新生兒窒息患兒身體評估情況,護理人員可將病情準確地告知主治醫生,掌握患兒病情發展,改善搶救的盲目性,減少重復性護理的可能性,有利于提高護理干預質量。與李霞等[12]研究結果一致,具有科學性、可行性。本研究結果顯示,觀察組MDI、PDI高于對照組(P<0.01),提示系統化急救護理更能適用于家屬的認可、執行,該護理流程屬于綜合性護理方案,急救護理的護理人員均為綜合素質、專業能力較高的護士,同時經過嚴格的專業訓練和系統化培訓勝任的責任護士,可面對緊急風險,且與家屬形成信任關系,提高患兒救治成功率。

