病毒性腦炎患兒血清高遷移率族蛋白-1與神經損傷和炎癥反應的相關性研究*
許詣,秦建品,錢丹,沈文婷
[襄陽市中心醫院(湖北文理學院附屬醫院)兒科,湖北 襄陽 441021]
病毒性腦炎是由柯薩奇病毒、EB 病毒、乙型腦炎病毒等引起的中樞系統感染性疾病,多發于兒童,臨床主要表現為頭痛、發熱、抽搐等,具有病死率高、預后差的特點[1]。臨床根據患兒神經系統損傷程度采取針對性治療,多采用影像學檢查評估患兒神經損傷情況,具有一定的主觀性[2]。有研究發現,病毒性腦炎患兒受病毒侵襲,腦實質廣泛性損傷,表現為神經細胞壞死及炎癥細胞浸潤,臨床可通過檢測腦脊液神經損傷指標和炎癥因子評估患兒病情[3-4]。然而獲取患兒腦脊液標本需要進行穿刺,具有一定的創傷性[5]。有研究報道,神經系統疾病患者血液中的炎性介質與神經損傷程度、機體炎癥反應有關,可通過血液炎癥因子反映患者神經損傷及炎癥情況[6]。高遷移率族蛋白-1(high mobility group box-1,HMGB1)是一種重要的炎性介質,存在于真核細胞中,能夠被免疫活性細胞和壞死細胞激活并釋放到細胞外,參與炎癥疾病的發生、發展,加劇機體炎癥反應[7]。然而病毒性腦炎患兒血清HMGB1 水平與神經損傷和炎癥反應的關系尚不清楚。鑒于此,本研究選取襄陽市中心醫院收治的94 例病毒性腦炎患兒,探究血清HMGB1 水平與神經損傷、炎癥反應的相關性。
1 資料與方法
1.1 一般資料
選取2019 年10 月—2021 年10 月襄陽市中心醫院收治的94 例病毒性腦炎患兒作為研究組。其中男性52 例,女性42 例;年齡1~13 歲,平均(5.81±0.95)歲。另取同期本院健康體檢兒童86 例作為對照組。其中男性48 例,女性38 例;年齡1~12 歲,平均(5.69±0.87)歲。納入標準:①符合《諸福棠實用兒科學(上冊)》[8]病毒性腦炎診斷標準;②首次發病。排除標準:①顱腦手術史;②心肝腎功能障礙;③血液性系統疾病;④合并其他中樞神經感染;⑤合并腦脊髓炎;⑥合并其他系統或全身感染性疾病;⑦自身免疫性疾病。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準(No:襄醫190017),患者家屬均簽署知情同意書。
1.2 方法
根據研究組神經損傷程度細分為輕度組37 例,中度組31 例,重度組26 例。神經損傷程度采用改良Rankin 評分量表評定,1~2 分為輕度,3~4 分為中度,5 分為重度[9]。
入院后清晨空腹采集患者靜脈血3 mL,3 500 r/min 離心15 min,離心半徑10 cm,采用酶聯免疫吸附試驗測定血清HMGB1、白細胞介素1β(Interleukin-1β,IL-1β)、腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)水平,采用放射免疫法測定血清神經元特異性烯醇化酶(neuron-specific enolase,NSE)、髓鞘堿性蛋白(myelin basic protein,MBP)水平,試劑盒均購自上海博亞生物技術有限公司。
1.3 統計學方法
數據分析采用SPSS 22.0 統計軟件。計量資料以均數±標準差()表示,比較用t檢驗或方差分析,進一步兩兩比較用SNK-q檢驗;計數資料以構成比表示,比較用χ2檢驗;相關性分析用Pearson 法;繪制受試者工作特征(receiver operating characteristic,ROC)曲線。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組血清HMGB1、NSE、MBP、IL-1β、TNF-α水平比較
研究組與對照組血清HMGB1、NSE、MBP、IL-1β、TNF-α 水平比較,經t檢驗,差異有統計學意義(P<0.05),研究組高于對照組。見表1。
表1 研究組與對照組血清HMGB1、NSE、MBP、IL-1β、TNF-α水平比較()

表1 研究組與對照組血清HMGB1、NSE、MBP、IL-1β、TNF-α水平比較()
2.2 不同嚴重程度患兒血清HMGB1、NSE、MBP、IL-1β、TNF-α水平比較
不同嚴重程度患兒血清HMGB1、NSE、MBP、IL-1β、TNF-α 水平比較,經單因素方差分析,差異有統計學意義(P<0.05),重度組高于中度組和輕度組(P<0.05),中度組高于輕度組(P<0.05)。見表2。
表2 不同嚴重程度患兒血清HMGB1、NSE、MBP、IL-1β、TNF-α水平比較()
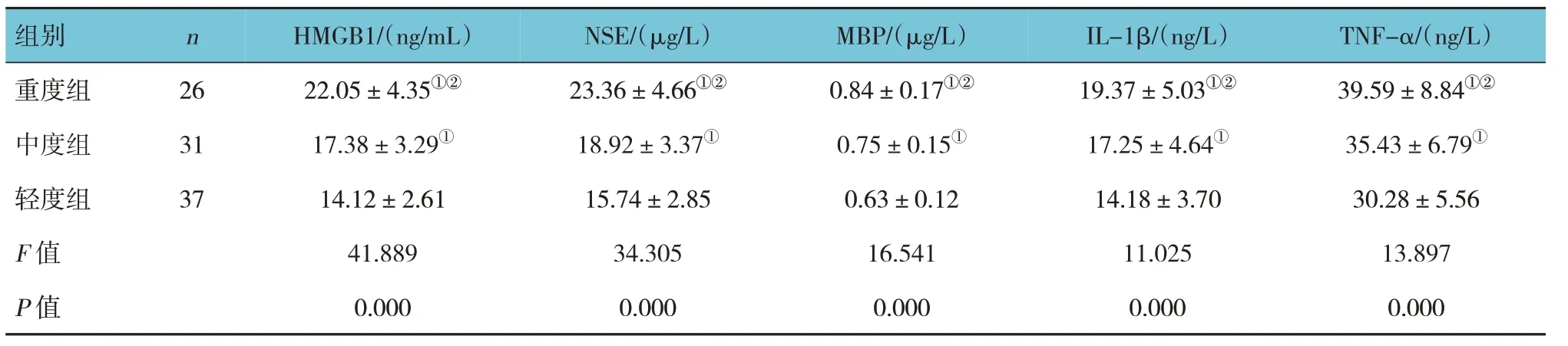
表2 不同嚴重程度患兒血清HMGB1、NSE、MBP、IL-1β、TNF-α水平比較()
注:①與輕度組比較,P <0.05;②與中度組比較,P<0.05。
2.3 病毒性腦炎患兒血清HMGB1 水平與NSE、MBP、IL-1β、TNF-α水平的相關性
Pearson 相關性分析結果顯示,病毒性腦炎患兒血清HMGB1 水平與NSE、MBP、IL-1β、TNF-α 水平呈正相關(r=0.445、0.391、0.354 和0.386,P=0.000、0.000、0.002 和0.000)。
2.4 病毒性腦炎患兒血清HMGB1 水平對重度神經損傷的診斷效能
ROC 曲線分析結果顯示,病毒性腦炎患兒血清HMGB1 水平評估重度神經損傷的最佳截斷點為20.28 ng/mL,敏感性為88.46%(95% CI:0.698,0.976),特異性為94.12%(95% CI:0.856,0.984),AUC 為0.948(95% CI:0.882,0.983)。見圖1。
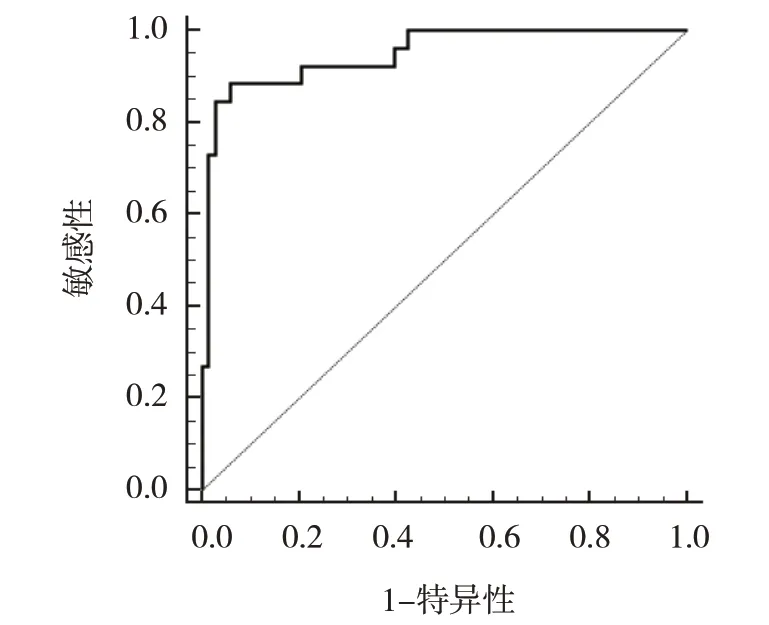
圖1 病毒性腦炎患兒血清HMGB1水平評估重度神經損傷的ROC曲線
3 討論
病毒性腦炎是由各種病毒感染引起的炎癥性腦病,病毒感染后可誘發免疫性腦損傷,病變影響大腦實質,進而破壞血腦屏障[10-11]。臨床研究表明,神經系統損傷可導致神經元細胞發生炎癥、壞死,多種炎癥因子和酶釋放進入血液,引發一系列病理改變[12-13]。病毒性腦炎患兒機體病毒與神經膠質細胞相互作用,誘導產生大量IL-1β、TNF-α 等炎癥因子,使腦組織發生炎癥改變[14]。此外,NSE、MBP 等神經損傷指標釋放進入腦脊液和血液,可作為反映神經元受損的生化指標[15]。有研究指出,血清HMGB1 水平與神經系統損傷患者神經損傷指標及炎癥因子水平有關,在神經系統損傷及炎癥反應中發揮重要作用[16]。
HMGB1 作為炎性介質,通過與晚期糖基化終產物受體、Toll 樣受體等細胞表面受體結合促進炎癥因子產生,破壞血腦屏障,促進神經細胞壞死和凋亡[17]。HMGB1 具有廣泛的生物活性,維持核小體結構,調節基因轉錄、參與DNA 重組等功能,腦組織炎癥損傷后,HMGB1 可以快速轉位到細胞質并釋放,直接作用于神經元表面受體和膠質細胞表面受體,促進炎癥因子釋放[18]。動物實驗研究發現,抑制HMGB1 活性或阻斷相關炎癥反應通路,可以減輕腦組織的炎癥損傷[19]。NSE 存在于神經元、神經細胞及神經纖維中,能夠與神經元特異結合,腦損傷時從胞漿中釋放進入腦脊液;MBP 是中樞神經髓鞘膜中重要成分,具有神經組織特異性[20]。本研究中研究組血清HMGB1、NSE、MBP、IL-1β、TNF-α 水平高于對照組,說明病毒性腦炎患兒神經損傷及炎癥反應導致血清HMGB1、NSE、MBP、IL-1β、TNF-α 水平異常升高。分析其原因為病毒侵襲直接導致病毒性腦炎患兒腦組織受損,由于患兒自身免疫功能較差,進而引起神經細胞炎癥反應,多種炎癥因子透過血腦屏障進入血液,神經系統組成物質NSE、MBP參與腦損傷病理過程,隨著血腦屏障受損釋放進入血液。HMGB1 通過多種通路參與機體炎癥反應,與腦水腫、帕金森、癲癇等多種神經系統疾病的發生、發展密切相關[21-23]。HMGB1 在中樞神經系統中可以與其受體結合,進而調節炎癥反應和血腦屏障通透性,將HMGB1 注入小鼠腦組織后,能夠損傷腦血管內皮細胞,破壞血腦屏障,促進IL-1β、TNF-α 等炎癥因子釋放,加重腦神經系統損傷[24]。病毒性腦炎患兒神經元損傷、壞死,早期HMGB1 由神經元釋放加劇腦損傷,隨著病情進展,由星形膠質細胞釋放誘導細胞毒性反應[25]。本研究中重度組血清HMGB1 高于中度組和輕度組,中度組血清HMGB1高于輕度組,說明病毒性腦炎患兒血清HMGB1 水平隨著病情進展,其水平逐漸升高。Pearson 相關性分析結果顯示,病毒性腦炎患兒血清HMGB1 水平與NSE、MBP、IL-1β、TNF-α 水平呈正相關,說明病毒性腦炎患兒血清HMGB1 水平與神經損傷和炎癥反應密切相關。HMGB1 作為促炎因子,能夠主動分泌或被動釋放,通過與多種內源性分子結合,誘導炎癥反應,隨著炎癥反應加劇,誘發神經元細胞凋亡,加劇中樞神經系統損傷[26]。HMGB1 能夠維持并放大炎癥反應,細胞因子、內毒素等感染因素,以及創傷、缺血等非感染因素均可促進HMGB1 釋放,而HMGB1 進一步誘導多種促炎介質的表達和釋放,進而活化蛋白激酶信號通路和核轉錄因子κB 的核移位[27]。ROC 曲線分析結果顯示,病毒性腦炎患兒血清HMGB1 水平評估重度神經損傷的最佳截斷點為20.28 ng/mL,AUC 為0.948,臨床可通過動態監測病毒性腦炎患兒血清HMGB1 水平變化,了解神經損傷程度,對指導臨床治療具有重要參考價值。此外,血清學指標檢測方便、快捷,可重復性強,且對患兒創傷較小[28]。
綜上所述,病毒性腦炎患兒血清HMGB1 水平與神經損傷和炎癥反應密切相關,血清HMGB1 水平可作為評估患兒神經損傷的敏感指標。然而,本研究納入患兒有限,統計結果可能存在一定偏差,仍需擴大樣本驗證研究結果。

