斜外側入路椎間融合術聯合后路內固定治療腰椎管狹窄癥的臨床研究*
陳旭獅 葛小聰 劉啟龍 李秀珍 姚仕奮
腰椎管狹窄癥(LSS)是臨床上常見的骨科脊柱疾病,主要是由于患者椎間管發生骨性、纖維性狹窄而壓迫局部神經,導致患者出現腰痛、下肢痛、肢體麻木等癥狀,嚴重影響患者日常生活[1]。LSS常用治療方法有椎間后路減壓椎弓根釘內固定術、經椎間孔腰椎椎體間融合術(TLIF)等,臨床實踐證明TLIF治療LSS效果確切,術后患者腰椎功能恢復較為理想,但手術過程中極易破壞患者的腰椎正常結構組織,術中需牽拉患者神經根及硬膜囊,增加對機體的損傷,因此,探究更加有效、安全的方法治療LSS患者具有積極意義[2-3]。近年來,斜外側入路椎間融合術(OLIF)逐漸被用于治療LSS,有研究報道OLIF治療LSS可以提高臨床效果,操作更加簡便,降低手術的風險[4]。本研究旨在對比分析OLIF與TLIF聯合后路內固定治療腰椎管狹窄癥的效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年1月-2020年6月惠州市中心人民醫院收治的76例行手術治療的LSS患者。納入標準:(1)年齡大于50歲;(2)經影像學檢查確認為單節段LSS;(3)經3個月及以上規范保守治療效果不佳而轉為手術治療。排除標準:(1)腰椎滑脫Ⅲ度或Ⅳ度;(2)椎管內明顯局部壓迫;(3)既往有腹部或后腹膜臟器手術史;(4)嚴重骨質疏松;(5)腰椎腫瘤、感染或合并嚴重基礎疾病無法耐受手術;(6)臨床資料不完整。根據隨機數字表法將患者分為OLIF組和TLIF組,各38例。本研究經醫院醫學倫理委員會審查批準開展,患者簽署知情同意書,自愿參與本研究。
1.2 方法 TLIF組給予經椎間孔腰椎椎體間融合術聯合后路內固定治療。氣管插管全身麻醉,俯臥于手術床上,病變手術節段正中位置切開6~8 cm,沿著棘突分離椎旁肌,椎板、雙側關節突充分暴露,C型臂透視機下置入椎弓根螺釘,對病變椎間隙節段位置上下位相鄰椎體中的部分關節突及出現增生肥厚的黃韌帶進行切除,以釋放對椎間隙及側隱窩囊形成的壓力,將突出髓核切除再對上下軟骨終板通過刮匙進行清理,把自體碎骨組織制作至顆粒形狀并于椎間隙處填塞,將骨松質壓實后置入椎間融合器,安裝并鎖定脊柱內固定裝置連接桿,放置引流管后關閉切口。OLIF組給予斜外側入路椎間融合術聯合后路內固定治療,氣管插管全身麻醉,取右側臥位,C型臂透視機下確定需要手術的節段,目標椎間隙中心點在體表進行標記,沿著中心向腹側4 cm的位置切開4 cm,鈍性分離皮下脂肪到腹壁肌層,將腹外斜肌筋膜切開,首先分離腹內外斜肌和腹橫肌進入到腹膜后間隙,再分離腹膜組織與腹膜后脂肪,將腹部臟器、腹膜、血管鞘、輸尿管牽拉至腹側,腰大肌牽開至背側,充分暴露后插入克氏針,暴露術野時應當注意不要傷及血管、輸尿管及交感神經。C型臂透視確認克氏針位置滿意后通過擴張器撐開,待工作通道建立之后將纖維環切開,逐一清除上下軟骨終板及椎間盤內髓核組織,椎間隙撐開并置入椎間融合器,生理鹽水沖洗后關閉切口,隨后改為俯臥位,行后路內固定。兩組患者術后給予抗生素抗感染,根據患者疼痛程度給予適當的鎮痛治療,在醫生的指導下使用腰骶部護具下床活動,術后1、3、6個月門診隨訪。
1.3 觀察指標及判定標準(1)手術指標:記錄手術時間、術中出血量、住院時間、椎間融合率。椎間融合率以術后末次隨訪對融合節段給予CT掃描+三維重建評估結果為準,若患者冠狀位與矢狀位觀察發現上下終板存在連續性骨小梁通過,椎間骨橋形成,則認為符合椎間骨性融合。(2)視覺模擬評分法(visual analogue scale,VAS)評分:評估疼痛程度,0~10分,0分為無痛,10分表示患者疼痛達到所能承受的邊緣[5]。(3)Oswestry功能障礙指數(ODI)評分:評估腰椎功能,包括疼痛、日常生活能力等10個項目,每個計分由輕至重分別計0~5分,得分越高,表明患者腰椎功能障礙越嚴重[6]。(4)影像學指標:于術前及術后末次隨訪采用MRI評估手術節段椎間隙高度(disc height,DH)及腰椎前凸角(lumbar lordosis,LL)。(5)創傷組織定量指標:檢測血清C反應蛋白(C reactive protein,CRP)、肌酸激酶(creatine kinase,CK)濃度,檢測方法:免疫濁度法,試劑:武漢璟泓科技股份有限公司提供的檢測試劑盒,標本:采集患者清晨空腹靜脈血10 mL,離心分離后待測,檢測時間術前1 d和術后24、48 h。(6)安全性分析:隨訪6個月,比較兩組切口感染、腰大肌損傷、腸梗阻等并發癥情況。
1.4 統計學處理 采用SPSS 22.0處理數據,計量資料用(xˉ±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料用率(%)表示,比較采用χ2檢驗;等級資料采用秩和檢驗。以P<0.05差異有統計學意義。
2 結果
2.1 兩組基本情況比較 兩組基本情況比較,差異均無統計學意義(P>0.05),具有可比性,見表1。
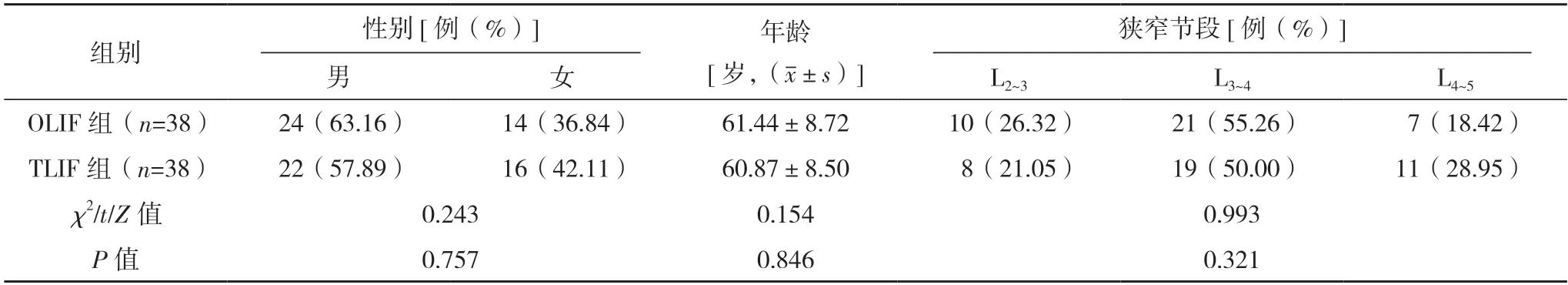
表1 兩組基本情況比較
2.2 兩組手術指標比較 OLIF組手術時間長于TLIF組,但術中出血量少于TLIF組,住院時間短于TLIF組,差異均有統計學意義(P<0.05);兩組椎間融合率比較,差異無統計學意義(P>0.05)。見表2。

表2 兩組手術指標比較
2.3 兩組VAS、ODI評分比較 兩組術前VAS、ODI評分比較,差異均無統計學意義(P>0.05);末次隨訪,兩組VAS、ODI評分均低于術前,且OLIF組VAS、ODI評分均低于TLIF組,差異均有統計學意義(P<0.05)。見表3。
表3 兩組VAS、ODI評分比較[分,()]

表3 兩組VAS、ODI評分比較[分,()]
*與術前比較,P<0.05。
2.4 兩組影像學指標比較 術前,兩組DH和LL水平比較,差異均無統計學意義(P>0.05);末次隨訪,兩組DH和LL水平均高于術前,且OLIF組均高于TLIF組,差異均有統計學意義(P<0.05)。見表4。
表4 兩組影像學指標比較()

表4 兩組影像學指標比較()
*與術前比較,P<0.05。
2.5 兩組CRP、CK水平比較 術前1 d,兩組CRP、CK水平比較,差異均無統計學意義(P>0.05)。術后24、48 h,兩組CRP、CK指標水平均顯著上升(P<0.05)。術后24、48 h,OLIF組CRP、CK水平均低于TLIF組,差異均有統計學意義(P<0.05)。見表5、6。
表5 兩組CRP水平比較[mg/L,()]

表5 兩組CRP水平比較[mg/L,()]
2.6 兩組術后并發癥發生情況比較 兩組術后并發癥發生率比較,差異無統計學意義(χ2=0.307,P=0.683),見表7。
表6 兩組CK水平比較[U/L,()]
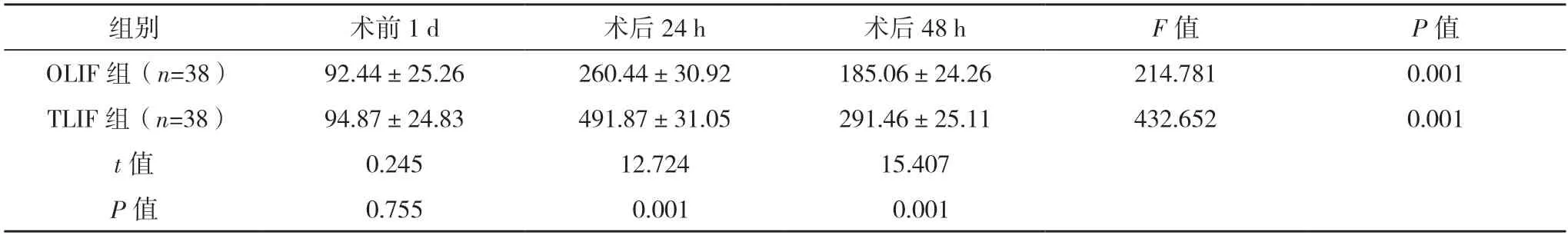
表6 兩組CK水平比較[U/L,()]
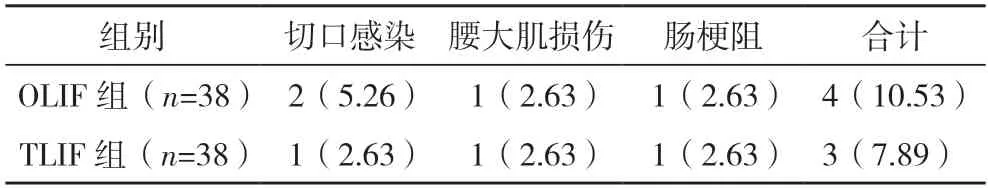
表7 兩組術后并發癥發生情況比較[例(%)]
3 討論
LSS在臨床上主要以退行性椎管狹窄癥最為常見,病情較輕的患者通過非手術治療即可緩解疼痛、麻木、無力等臨床癥狀,但仍有部分患者經6個月以上保守治療病情未改善甚至進一步惡化[7-8]。通過手術治療可盡快解除患者神經壓迫,并對滑脫的椎體進行矯正,以盡快恢復患者椎間高度和穩定性。隨著醫療技術及器械的不斷進步,近年來多種微創腰椎椎體間融合術開始被逐漸應用于LSS的治療中,其中較為常見的是TLIF、極外側椎間融合術、后路及前路椎間融合術[9]。有研究認為前路手術有可能會提高腹部血管損傷風險,極外側入路手術容易導致患者出現腰大肌乏力或損傷腰骶神經叢,后路手術則會導致患者神經根及硬膜囊損傷的概率增加,而且會影響病變節段后柱的穩定性,不利于術后恢復[10-11]。因此,積極探究新型的椎間融合術治療LSS患者提高臨床效果,降低手術風險,成為臨床上關注的課題。
TLIF手術主要是在后路正中位置做切口來暴露術野,手術過程中需要切除上下關節突和椎板,通過椎間孔對椎間盤進行摘除減壓、椎間隙植骨及融合器支撐,通過椎管進行操作可直視神經和硬膜囊,避免損傷神經[12-13]。近年來逐漸在臨床上興起的OLIF術式與TLIF相比存在天然的入路優勢,其由腰大肌與腹部血管中的生理間隙進入,不需要將椎旁肌肉剝離及打開椎管,不會對脊柱后方結構造成破壞即可對病變椎體進行操作,極大地降低了術中出血量,促進術后恢復[14]。本研究顯示:OLIF組手術時間長于TLIF組,但術中出血量少于TLIF組,住院時間短于TLIF組,差異均有統計學意義(P<0.05)。兩組椎間融合率比較,差異無統計學意義(P>0.05),說明OLIF聯合后路內固定治療LSS患者可減輕手術帶來的創傷,促進患者術后恢復,與呂飛等[15]研究結果一致。在對組織的創傷定量研究顯示:術后24、48 h,OLIF組CRP、CK水平均低于TLIF組,差異均有統計學意義(P<0.05)。血清CRP、CK是臨床上用于評估組織損傷的敏感指標,與創傷應激水平呈正相關[16],本研究結果表明OLIF聯合后路內固定治療LSS患者對組織創傷應激反應更小,更有利于術后的恢復。
OLIF置入的椎間融合器更大,可以盡可能地恢復椎間隙與椎間孔高度,提高融合器與骨性終板接觸面,可讓椎管與椎間孔減壓,在一定程度上可以替代后路傳統椎板切除術[17]。本研究顯示:末次隨訪,兩組VAS、ODI評分均低于術前,且OLIF組VAS、ODI評分均低于TLIF組,差異均有統計學意義(P<0.05)。表明OLIF聯合后路內固定治療LSS患者緩解疼痛和改善脊柱功能的效果更優。LSS通常伴隨著椎間盤變性、椎間隙高度丟失等影像學改變,因此,通過手術方式改善患者影像學指標也是治療LSS的關鍵。有研究認為OLIF手術使用的椎間融合器高度與寬度較TLIF手術使用的椎間融合器更高、更寬,因此OLIF聯合后路內固定術治療LSS更有利于DH和LL的恢復[18-19],與本研究結果一致。本研究顯示:OLIF與TLIF聯合后路內固定治療LSS患者術后并發癥主要集中在切口感染、腰大肌損傷及腸梗阻方面,兩組并發癥發生率比較,差異無統計學意義(P>0.05),表明OLIF聯合后路內固定治療LSS患者未顯著增加并發癥的發生,安全性可以保證。筆者認為OLIF治療LSS具有以下優勢:(1)通過微創通道進行手術,切口小,減輕對患者的創傷,減少術中出血量,有利于患者的恢復;(2)借助脊柱的自然間隙進入,不需要進入椎管,使得硬膜囊后方及腹側血管結構能夠完整保留,不破壞韌帶,避免了前路與后路手術所造成的神經根、椎管內靜脈叢及輸尿管等結構損傷,維持了脊柱后方結構與節段之間的穩定性,提高了手術的安全性,減少術后并發癥的發生;(3)體型肥胖患者由于腹腔器官形成向下角度,避開了切口路徑,簡化手術操作步驟。
盡管OLIF相較于傳統手術方法具有一定優勢,但筆者認為在臨床應用中仍需注意以下幾個方面:(1)在手術開始之前需要對MRI檢查結果仔細研讀判斷,確認腹腔大血管和腰大肌形成的間隙位置,部分患者有可能會因為腰大肌過于發達或主動脈分叉位置太高而造成間隙較為狹窄,此時如果盲目手術有可能會造成腰叢神經及血管損傷的風險提高[20];(2)OLIF主要是將體積更大的椎間融合器將椎間隙撐開,同時對黃韌帶及后縱韌帶進行拉伸,從而擴張椎間孔,以達到減壓神經根的效果,但該手術不適用于嚴重LSS或發育性LSS且存在黃韌帶重度肥厚的患者,對于椎間盤存在鈣化、脫出及合并重度脊柱畸形患者同樣不適用該手術;(3)對于OLIF手術是否與后路椎弓根釘內固定聯合應用目前臨床上尚存在較多爭議,筆者根據經驗認為與內固定聯用可以避免Cage移位及下沉,對椎間融合有促進作用;(4)機體中位于右側的腰大肌與腹腔大血管之間的間隙通常比左側的狹窄,而且其手術通道與髂靜脈及腔靜脈毗鄰,所以在進行OLIF手術時建議采取右側臥位,由左側進行入路手術[21]。
綜上所述,與TLIF聯合后路內固定相比,OLIF聯合后路內固定治療腰椎管狹窄癥患者可減輕手術對患者的創傷,緩解疼痛,促進恢復,改善脊柱功能,安全性高,值得應用。

