環泊酚與丙泊酚在全身麻醉下經喉罩纖維支氣管鏡檢查中的比較*
孔德強 宋 昱 申 磊
徐州醫科大學附屬醫院麻醉科,江蘇省徐州市 221002
近些年,隨著人們對自身健康重視程度的不斷加深,各醫療機構胸部CT和纖維支氣管鏡(纖支鏡)檢查的數量也在逐年上升。作為一種可以對支氣管病變進行定性的主要診斷措施,纖支鏡在對肺癌、肺結核、肺部感染等肺部疾病的診斷和鑒別診斷中發揮著不可替代的作用[1-2]。然而,人類氣管黏膜交感神經分布豐富,纖支鏡檢查作為一種侵入性檢查措施,檢查過程中會引起患者疼痛不適和氣道應激,甚至造成循環系統的劇烈波動,導致不良事件的發生。在檢查過程中給患者實施全身麻醉不僅能夠滿足患者舒適化醫療的需要,還可以幫助操作醫師更加專注于手術操作,從而縮短操作時間,減少并發癥的發生。目前,對于纖維支氣管鏡檢查的鎮痛與麻醉,臨床上大多選擇丙泊酚復合阿片類鎮痛藥物的麻醉方案[3]。環泊酚是我國的首個自主化合物創新1類靜脈麻醉藥,以獨特的藥學特性,在降低注射痛、減輕呼吸和循環抑制上有其獨特的優勢[4]。本研究旨在對比全身麻醉下經喉罩纖維支氣管鏡檢查中使用環泊酚和丙泊酚的麻醉效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2022年1—12月于我科行全身麻醉下經喉罩纖維支氣管鏡檢查的80例患者為研究對象。依據誘導及術中維持藥物的不同將所有患者隨機分為環泊酚組(C組)和丙泊酚組(P組),每組40例,兩組患者年齡、性別、BMI、ASA分級和檢查時間等一般資料比較無統計學差異(P>0.05),具有可比性。見表1。本研究獲得我院醫學倫理委員會批準,所有患者及家屬簽署知情同意書。
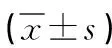
表1 兩組一般資料比較
1.2 選擇標準 納入標準:(1)ASA分級為Ⅰ~Ⅲ級;(2)有纖支鏡檢查適應證擬行全身麻醉纖支鏡檢查者;(3)患者知情且簽訂知情同意書。排除標準:(1)患者合并嚴重呼吸、循環、血液及內分泌系統疾病,ASA分級>Ⅲ級;(2)合并困難氣道懷疑喉罩置入困難者;(3)既往行賁門切除術等存在反流誤吸風險者;(4)存在精神異常、認知功能障礙及溝通困難者;(5)拒絕簽字者;(6)術中出現嚴重低血壓、低氧血癥、心律失常等并發癥者剔除實驗。
1.3 麻醉方法 患者入室前常規禁食、禁飲。入室后常規監測無創血壓、心電圖、血氧飽和度(SpO2)以及熵指數,同時開放右上肢前臂外周靜脈。麻醉誘導前給予長托寧0.01mg/kg,麻醉誘導C組給予環泊酚0.4mg/kg,P組則給予丙泊酚1.5mg/kg,推注時間20~30s。推注過程中詢問患者有無注藥側肢體疼痛或觀察患者意識消失后有無同側肢體活動。推注環泊酚或丙泊酚后,隨即給予舒芬太尼0.02μg/kg,羅庫溴銨0.3mg/kg;麻醉誘導藥物推注完畢約2min待熵指數<60后置入雙管喉罩。通過帶有可開閉橡膠密封圈的雙向轉角接頭連接喉罩和呼吸回路,手控呼吸將氣道壓擠到25cmH2O(1cmH2O=0.098kPa)以上保證喉罩不漏氣,否則重新調整喉罩位置,確保喉罩完全貼合包繞會厭使其位于喉罩的勺狀凹陷內,喉罩的通氣口正對聲門。調整呼吸機參數為潮氣量0.8ml/kg、呼吸頻率12次/min行機械通氣。麻醉維持C組給予環泊酚1mg/(kg·h)+瑞芬太尼0.2μg/(kg·min),P組則給予丙泊酚5mg/(kg·h)+瑞芬太尼0.2μg/(kg·min)。檢查開始前可由操作醫生通過纖支鏡再次確認喉罩位置,檢查過程中如遇操作醫生長時間使用吸引器造成呼吸機漏氣則改為手控呼吸,通過快速充氧保證患者通氣和氧合。如患者血壓低于基礎血壓的20%或收縮壓低于90mmHg(1mmHg=0.133kPa)則每次靜脈給予麻黃素6mg推注直到維持患者循環穩定。檢查結束后囑操作醫生吸凈大氣道及聲門口分泌物,停止維持藥物輸注,待患者意識、神經肌肉接頭功能和自主呼吸恢復良好后拔除喉罩。喉罩拔除后入恢復室繼續監測患者生命體征,如患者SpO2<92%則視為低氧并提示患者呼吸困難,必要時給予患者面罩吸氧,直至患者滿足出手術室條件出室。
1.4 觀察指標 (1)主要指標:記錄患者麻醉誘導前(T1)、喉罩置入前(T2)、纖支鏡檢查首次探查過隆突后(T3)、檢查開始10min后(T4)和拔除喉罩前即刻(T5)各時間點的平均動脈壓(MAP)、心率(HR)和熵指數。(2)次要指標:記錄麻醉誘導時各患者有無注射痛的發生;記錄停藥到喉罩拔除的時間、停藥到出室時間以及喉罩拔除后患者有無低氧發生;記錄患者術中低血壓、術后蘇醒延遲及惡心嘔吐等不良反應的發生情況。
2 結果
2.1 主要指標 兩組在T2和T4時間點MAP對比差異有統計學意義(P<0.05),其余時間點無統計學差異(P>0.05);在各個時間點兩組HR均無統計學差異(P>0.05);在T3和T4時間點,兩組熵指數對比差異有統計學意義(P<0.05),其余時間點無統計學差異(P>0.05),見表2。
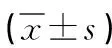
表2 兩組各時間點MAP、HR及熵指數比較
2.2 次要指標 兩組在停藥到喉罩拔除時間和停藥到出室時間上無統計學差異(P>0.05)。C組注射痛發生率、術中低血壓發生率和喉罩拔除后低氧發生率明顯低于P組(P<0.05);兩種均無蘇醒延遲發生,且組間惡心嘔吐發生率比較差異無統計學意義(P>0.05),見表3。
3 討論
近年來,纖支鏡檢查已經在臨床呼吸系統疾病的診斷和治療中得到了快速的發展和廣泛的應用。但是,目前部分醫院在纖支鏡檢查中仍采用霧化吸入局部麻醉藥的方法,而局麻纖支鏡檢查中對氣管黏膜交感神經的刺激使患者易出現心率增快、血壓升高等循環系統波動及血氧飽和度下降等不良反應,甚至有些患者因恐懼和焦慮不愿接受第二次檢查。因此,全身麻醉下的纖支鏡檢查近些年來得到了普遍認同和開展[5]。然而,整個檢查過程中麻醉醫生要同操作醫生共同管理和使用氣道,這就給麻醉醫生術中管理帶來更大挑戰。也正是基于此種原因,近些年,使用帶橡膠密封圈的雙向轉角接頭連接改良喉罩行機械通氣的全身麻醉的方法越來越受麻醉醫生的歡迎[6]。它不但能滿足麻醉醫生控制氣道行機械通氣的需要,還能給予肌松劑和更深的麻醉和鎮痛深度滿足操作醫生從容、精細操作和患者舒適化醫療的需要。
目前,置入喉罩全身麻醉中最為經典的全麻藥物仍為丙泊酚。其以良好的可控性和優異的清醒質量在短小手術或檢查中應用廣泛。然而,丙泊酚也存在呼吸、循環抑制和注射痛等方面的不足之處[7]。環泊酚是一個全新的化合物,是我國具有完全自主知識產權的1類新藥。環泊酚與丙泊酚分子結構相似,其化學名稱為2-[(1R)-1-環丙基乙基]-6-異丙基苯酚。與丙泊酚比,環泊酚在第二碳原子上引入一個環丙基從而形成了手性結構,增加了環泊酚分子的立體效應,增強了其與GABAA受體的親和力[8]。體現在藥理作用上,環泊酚具有起效快、效價更高、注射痛更少、高血漿清除率無明顯蓄積等優勢。理論上說,環泊酚的效價可以達到丙泊酚的4~5倍[9]。目前,環泊酚已獲批的各類適用范圍包括各種非氣管插管的手術/操作中鎮靜和麻醉、全身麻醉誘導和維持及重癥監護期間鎮靜[10]。纖支鏡檢查相對簡單短小,許多患者為門診行日間檢查。環泊酚的藥理特點和優勢也完美滿足了纖支鏡這類檢查和手術的需要。
通過本研究對比、證實和發現,丙泊酚和環泊酚復合瑞芬太尼都可以安全地用于全身麻醉下經喉罩纖支鏡檢查,但環泊酚在以下方面存在一定的優勢。首先,環泊酚對循環系統抑制較輕,循環穩定更好。麻醉誘導后插入喉罩前和檢查開始10min后麻醉深度和檢查刺激相對穩定,環泊酚組平均動脈壓均高于丙泊酚組,并且,檢查過程中環泊酚組需要處理的低血壓發生率明顯少于丙泊酚組。其次,呼吸抑制程度小于丙泊酚,尤其體現在檢查結束喉罩拔除后。患者蘇醒拔除喉罩后,環泊酚組需要處理的低氧血癥發生率遠低于丙泊酚組。另外,注射痛發生率遠小于丙泊酚。本研究統計表明環泊酚注射痛發生率約為丙泊酚組的1/5,而有臨床報道發現,環泊酚注射痛發生率最低可達丙泊酚的1/10[11]。最后,環泊酚在檢查的維持過程中熵指數波動更小,更加穩定。上述優勢都可以大大提高檢查的安全性和患者的舒適性,但其優勢產生的機制尚不完全明了,還需進一步研究。
綜上所述,與丙泊酚相比,使用環泊酚聯合瑞芬太尼用于無痛纖維支氣管鏡的檢查,呼吸、循環抑制更輕,安全性更高,注射痛等不良事件發生率更低,患者舒適性更高,優勢明顯,值得臨床推廣應用。

