上尿路結石患者經皮腎鏡取石術后感染危險因素分析及血清PCT、TNF-α和外周血WBC的預測價值
龐 華 邊建華 劉文杰 智靜濤
(1.北京核工業醫院泌尿外科,北京,102413;2.北京市房山區良鄉醫院泌尿外科,北京,102401)
結石是最常見的泌尿系統疾病之一,其中以上尿路結石為主,上尿路結石包括腎和輸尿管結石,輸尿管結石大部分來源于腎結石,一旦發病,患者常表現出腎絞痛、惡心,甚至血尿等癥狀,給患者身心帶來極大的危害[1]。上尿路結石的治療方法有多種,可采用保守治療、體外沖擊波碎石治療、傳統開放手術、輸尿管軟鏡取石術、經皮腎鏡碎石取石術等多種治療方案[2]。微創手術是目前的主要手段之一,包括輸尿管鏡取石及經皮腎鏡碎石取石術。當腎臟集合系統內存在多發結石,其他治療方法做到完全清除結石有一定困難時,需建立合適的穿刺通道進行經皮腎鏡碎石取石術,這是目前大多數醫院和醫生首選的治療方案[3]。由于經皮腎鏡手術屬侵入性操作,術中應用大量沖洗液增加了術后感染的風險,術后感染的發生對治療療效有一定影響。無論何種術式術后泌尿系統感染的發生均無法完全避免,泌尿系統感染也是最常見的術后并發癥[4]。影響術后泌尿系統感染的危險因素目前尚無統一的標準,且術后泌尿系統感染發生的預測和及早診斷尚無明確標準。本研究探究術前、術中及術后各項臨床參數對發生術后泌尿系統感染的危險性,同時評估血清PCT、TNF-α 及外周血WBC 水平對術后并發泌尿系統感染的預測診斷價值,旨在為有效預防和降低術后感染提供參考依據。
1 資料與方法
1.1 一般資料
將2014 年6 月—2021 年6 月來北京核工業醫院泌尿外科進行腎盂輸尿管上段結石手術治療的患者作為受試者,共118 例。入組本次研究所有患者均簽署知情同意書且本研究經過北京核工業醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①未合并其余感染性疾病及免疫功能異常者;②患者術前經泌尿系統CT 平掃確診為腎盂結石或輸尿管上段結石;③患者進行手術治療,且術前未服用藥物治療1 個月以上;④經美國麻醉醫學會(American Society of Anesthesiologists,ASA)評分為1~2 分,能夠耐受手術者;⑤無凝血功能異常,并且接受抗生素藥敏試驗者;⑥無嚴重尿道、輸尿管狹窄者。
排除標準:①合并感染性疾病及血液免疫系統疾病者;②有嚴重的器官功能不全者;③不能耐受麻醉手術者;④腎惡性腫瘤者。
1.3 手術方案及圍手術期資料
所有患者均采用超聲引導下經皮腎鏡碎石取石術進行治療。術前收集所有患者的臨床資料,包括年齡、性別、身高、體重、結石位置、結石數量、結石大小、泌尿手術史、術前尿培養結果、尿蛋白等。術中資料包括手術時間、出血量、收集結石量等。患者術后泌尿系統感染診斷標準:①術后出現尿頻、尿急、尿痛或下腹觸痛癥狀;②伴或不伴有發熱;③尿常規檢測白細胞數超標,男性高倍視野≥5 個,女性≥10 個;④尿培養革蘭陽性球菌≥104CFU/mL,革蘭陰性球菌≥105CFU/mL[4]。
1.4 術后血清PCT、TNF-α、外周血WBC 檢測
完成手術后3 h 內抽取所有患者靜脈血5 mL,由北京核工業醫院檢驗科離心后取血清檢測。外周血白細胞(WBC)計數采用血液細胞分析儀檢測。降鈣素原(PCT)、腫瘤壞死因子(TNF-α)檢測方法:采用雙抗體夾心酶聯免疫吸附試驗(enzyme-linked immunosorbent assay,ELISA),PCT 嚴 格 按照人降鈣素原ELISA 試劑盒(生產企業:上海仁捷生物科技有限公司)步驟進行檢測;TNF-α 嚴格按照人腫瘤壞死因子ELISA 試劑盒(生產企業:上海信帆生物科技有限公司)檢測步驟執行。
1.5 統計學分析
采用SPSS 23.0 軟件進行數據處理和分析。計量資料采用(±s),組間比較采用單因素方差分析;計數資料采用[n(%)]表示,組間比較采用χ2檢驗;采用多因素logistic 回歸分析評價術后泌尿系統感染的危險因素;將未發生術后泌尿系統感染的患者作為對照組,發生泌尿系統感染的患者作為研究組,采用ROC 曲線評估PCT、TNF-α、WBC 對于泌尿系統感染的診斷價值。P<0.05 表示差異有統計學意義。
2 結果
2.1 一般資料及泌尿系統感染發生率
所有患者均順利完成手術,未發生嚴重并發癥。患者共118 例,男56 例,女62 例;年齡27~75 歲,平均年齡(45.3±6.84)歲;其中腎盂結石患者48 例,其余70 例患者為輸尿管上段結石;手術時間45~120 min,平均手術時間(61.35±9.95)min;結石大小9 mm×9 mm×12 mm~15 mm×25 mm×45 mm;所有患者中29 例發生術后泌尿系統感染,發生率為24.58%(29/118),經過尿培養結果顯示,其中革蘭陰性菌感染19 例:包括大腸埃希菌15 例,變形桿菌2 例,銅綠假單胞菌2 例;革蘭陽性菌感染9 例,包括糞腸球菌6 例,金黃色葡萄球菌2 例,屎腸球菌1 例;真菌感染1 例。
2.2 術后并發泌尿系統感染單因素分析
術后并發泌尿系統感染與患者性別、年齡無關,與手術時長、結石大小、術前尿培養及術前尿蛋白陽性有關,差異有統計學意義(P<0.05)。見表1。
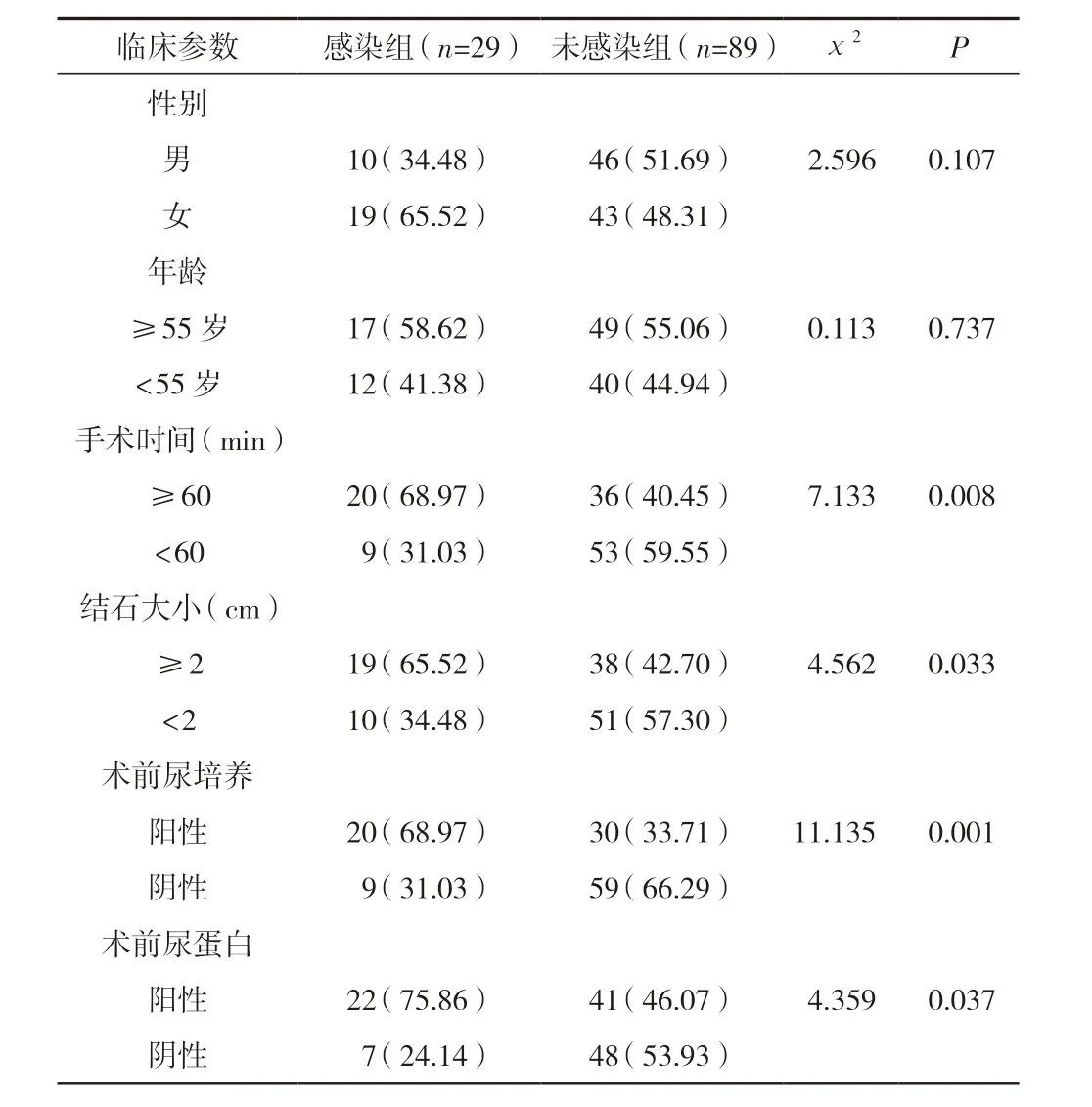
表1 術后并發泌尿系統感染單因素分析 [n(%)]
2.3 術后并發泌尿系統感染多因素分析
手術時長≥60 min、結石大小≥2 cm、術前尿培養陽性、術前尿蛋白陽性是上尿路結石患者術后合并泌尿系統感染的危險因素,差異有統計學意義(P<0.05)。見表2。
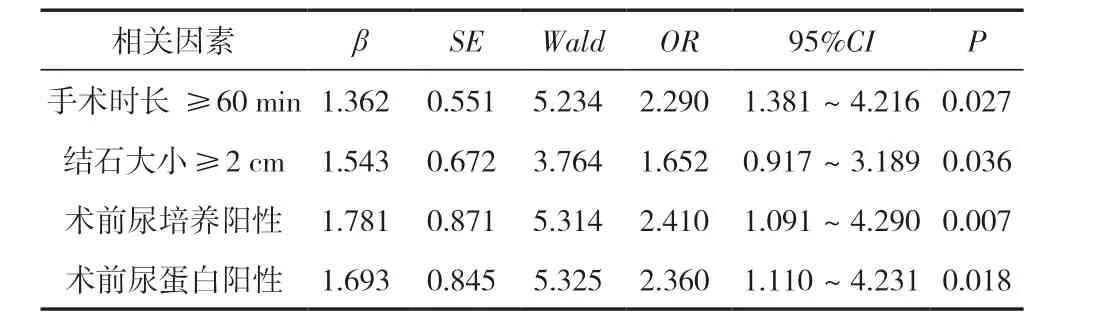
表2 術后并發泌尿系統感染多因素分析
2.4 兩組患者PCT、TNF-α、WBC 水平
術后檢測泌尿系統感染組及非感染組血清PCT、TNF-α、WBC 水平。感染組PCT、WBC、TNF-α 水平高于非感染組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者血清PCT、TNF-α、WBC 水平 (±s)
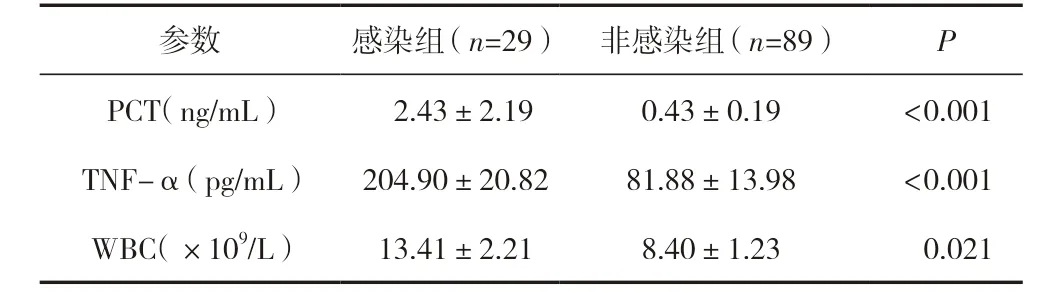
表3 兩組患者血清PCT、TNF-α、WBC 水平 (±s)
參數 感染組(n=29) 非感染組(n=89) P PCT(ng/mL) 2.43±2.19 0.43±0.19 <0.001 TNF-α(pg/mL) 204.90±20.82 81.88±13.98 <0.001 WBC(×109/L) 13.41±2.21 8.40±1.23 0.021
2.5 血清PCT、TNF-α 及外周血WBC 對于術后泌尿系統感染的診斷價值
ROC 曲線評估各參數對術后泌尿系統感染的診斷價值,結果見圖1。參數PCT 曲線下面積AUC 為0.903,敏感度、特異度分別為79.3%、90.0%,95.0%置信區間0.822~0.984;參數TNF-α 曲線下面積AUC 為0.893,敏感度、特異度分別為86.2%、87.6%,95.0%置信區間0.822~0.984;參數WBC的曲線下面積AUC 為0.854,敏感度、特異度分別為82.8%、88.8%,95.0%置信區間0.759~0.948;聯合分析曲線下面積AUC 為0.994,敏感度、特異度分別為100.0%、92.0%,95.0%置信區間0.986~1.000。
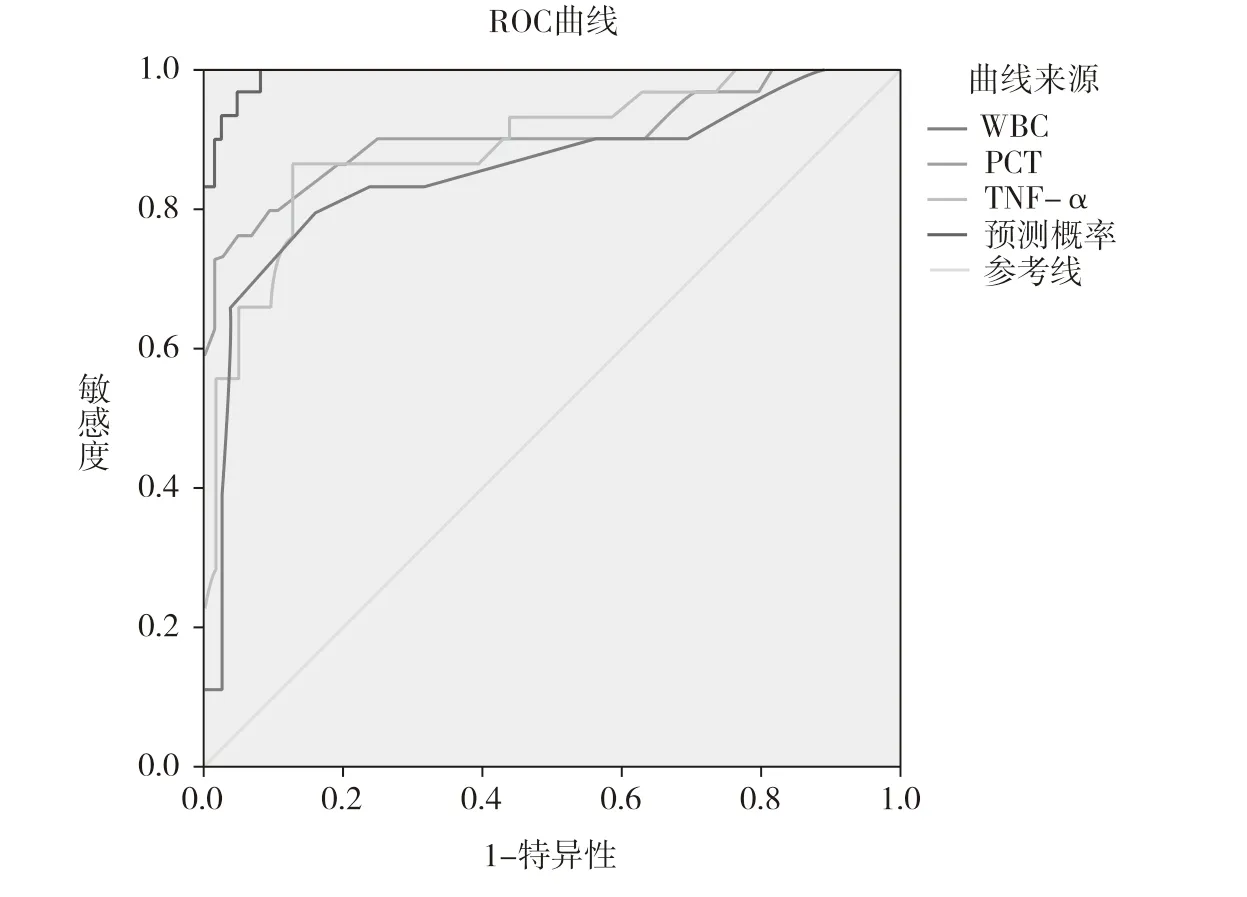
圖1 ROC 曲線評估各參數對術后泌尿系統感染的診斷價值
3 討論
現代流行病學研究發現,尿路結石的發病率正逐年上升,并且復發率高。在所有尿路結石中上尿路結石最為常見,對于結石大小超過2 cm 的患者,目前手術取石是常用的治療方法[5-6]。術后并發癥是臨床急需解決的問題,腎實質出血是患者術后最常見的并發癥,有研究發現,一般患者手術治療的時間越長患者的出血量也就越多,提示出血量可能與患者手術時間有關,而手術的時間又與患者的結石大小、石量等相關[7-8]。隨著臨床醫學技術和工程科技的不斷發展,既往術中或術后大出血、器官受損等嚴重并發癥的發生率大幅降低,但是泌尿系統感染仍然是目前術后最常見的并發癥,并且嚴重者可出現尿源性膿毒血癥甚至危及患者生命。本研究中術后發生泌尿系統感染有29 例,經北京核工業醫院檢驗科檢測顯示主要病原菌有大腸埃希菌、糞腸球菌、金黃色葡萄球菌等,該結果與Liu 等[9]學者的研究相似。
本研究進一步探究術后泌尿系統感染的危險因素,結合單因素和多因素分析結果發現,手術時長、結石的大小、術前尿路感染存在與否是術后泌尿系統感染的危險因素。手術過程中患者免疫機能下降,手術時間延長會導致患者抵抗力逐漸降低、不良應激狀態延長,相應術后并發尿路感染率也會提高。受到技術設備的限制即術中所用超聲和氣壓彈道及激光等,在使用相同設備的情況下結石大小會影響手術的時長,兩者成正相關,手術時間過長,患者的抵抗力越低[10];另外術前存在一定的尿路感染會大大提高術后泌尿系統感染風險,有研究發現術前尿培養陽性與術后尿路感染的發生有著密切的聯系(OR:2.2~16.7)[11-12]。該結果也在本研究中得到驗證,這也為后期臨床中術前使用抗生素預防術后泌尿系統感染提供理論依據,安全起見,對術前存在尿路感染的患者使用抗生素是很有必要的。
目前對于泌尿系統感染的普遍診斷方法為尿培養及尿白細胞鏡檢,但是仍存在一定的假陽性或假陰性發生,研究發現尿蛋白的敏感度、特異度分別為87%、29%,而尿培養的陽性率僅為41%[13-14]。所以進一步尋找更有效的預測感染的指標非常重要,血清PCT、TNF-α 及外周血WBC 常被用作細菌性感染或者炎癥性疾病的診斷指標,三者在尿路感染中的診斷也多有報道[15-18]。本研究發現,外周血WBC 的曲線下面積AUC 為0.854,敏感度、特異度分別為82.8%、88.8%;血清PCT 曲線下面積AUC 為0.903,敏感度、特異度分別為79.3%、90.0%;血清TNF-α 曲線下面積AUC 為0.893,敏感度、特異度分別為86.2%、87.6%;三個指標聯合分析曲線下面積AUC 為0.994,敏感度、特異度分別為100.0%、92.0%,以上結果表明三者聯合分析對于術后泌尿系統感染的診斷效能最高。
針對以上危險因素,實施有針對性的預防和控制措施均有利于降低術后感染風險:術前進行系統的病情評估,完善的術前檢查,對于術前存在尿路感染的患者進行治療和控制,術后嚴密監測患者臨床癥狀和檢查檢驗各項指標變化,預防感染的發生和進行性加重。術前影像學檢查提示結石直徑大小超過2 cm 的患者均需特別關注,術者的術中熟練、規范和精準的操作才能保證無菌避免院內感染,盡可能地減少手術操作時間,避免長時間手術引起腎盂和集合系統內壓力升高,液體逆行入血而引起的細菌感染等。術后嚴密監測患者各項指標,尤其是血清中的PCT、TNF-α 及外周血WBC 等指標,妥善固定和護理集合系統留置的引流管,以及觀察引流液的性質和顏色,及時發現患者術后泌尿系統感染和有效診斷。本研究發現上尿路結石患者經皮腎鏡取石術后感染的病原菌以革蘭氏陰性菌為主。術前尿路感染、手術時間長、結石直徑大均為引起上尿路結石患者經皮腎鏡碎石取石術后發生感染的危險因素,醫護人員應在術前做好全面病情評估,術中規范操作,加強圍手術期患者管理及監護以預防和控制感染。
本研究發現患者的結石大小、手術時長、術前尿路感染均是上尿路結石患者術后發生泌尿系統感染的危險因素,臨床診療中均需重點關注并且采取相應治療手段和預防措施;同時患者的PCT、WBC、TNF-α 三個檢驗指標聯合分析可以作為術后泌尿系統感染的預測和診斷指標,有利于臨床對于術后泌尿系統感染患者的及時診斷和治療工作。統計感染患者的數量偏少是本研究的缺點,研究者會持續關注,后期考慮進行薈萃分析或者擴大臨床樣本進行進一步的研究和數據分析,以期更有利于臨床診療,造福于廣大的泌尿系統結石患者。

