加速康復外科在腹腔鏡膽囊切除術患者中的應用
張 敏,張富杰,譚會領,崔同陽,武振東,呂吟嘯
(河北中石油中心醫院麻醉科,河北 廊坊 065000)
微創外科技術日趨成熟,因其創傷小、恢復快的優點被廣泛應用,可有效減輕患者痛苦,加快康復速度[1]。對膽囊結石疾病,腹腔鏡下膽囊切除術已經成為主要的治療手段之一[2]。其適應證也在進一步擴大,逐漸應用于非結石性慢性膽囊炎、膽囊隆起性病變、急性膽囊炎的治療之中[3]。但由于全身麻醉藥物的使用會導致術中血壓下降,炎癥反應、膈神經刺激、腹膜牽拉、術中CO2的使用和導管等因素還會引起患者術后疼痛,對患者生活質量和恢復效果均造成不利影響[4]。有研究[5-6]嘗試采用右美托咪定輔助麻醉,顯示術中聯合應用右美托咪定,術中血流動力學更穩定,術后不良反應較少,且可有效抑制炎癥和應激反應,具有較好的療效。加速康復外科(enhanced recovery surgery,ERAS)是一種新型干預理念,通過圍手術期綜合協調多種臨床技術來減少患者的應激反應和并發癥,對加快患者康復速度、縮短住院時間、提升患者術后生活質量和恢復效果有積極作用[7-9]。目前國內外對ERAS理念雖已廣泛應用,但其與右美托咪定輔助麻醉聯合應用的效果尚未被證實。故本研究旨在探討ERAS理念聯合右美托咪定輔助麻醉在膽囊切除術患者中的應用價值。
1 資 料 與 方 法
1.1一般資料 選取2021年1—12月在河北中石油中心醫院進行擇期腹腔鏡膽囊切除(laparoscopic cholecystectomy,LC)手術的患者85例,采用隨機數字表將其分為ERAS組43例、對照組42例。2組在性別、年齡、體重指數(body mass index,BMI)、吸煙、飲酒及合并疾病情況指標比較差異均無統計學意義(P>0.05),具有可比性,見表1。
納入標準:①年齡30~60歲,性別不限;②BMI 19~23;③ASA分級Ⅰ~Ⅱ級[10];④對本研究內容知情同意,并簽署了知情同意書;⑤清醒合作,無聽力障礙,能正確理解視覺模擬疼痛(visual analog pain score,VAS)評分、Ramsay鎮靜評分和Bruggrmann comfort scale(BCS)舒適度評分。排除標準:①惡性腫瘤患者;②存在認知功能障礙或患有精神疾病的患者;③消化道潰瘍病史;④藥物過敏病史;⑤成癮性藥物病史、吸毒史;⑥術中輸血的患者;⑦睡眠障礙病史患者。
本研究獲得醫院倫理委員會批準通過。
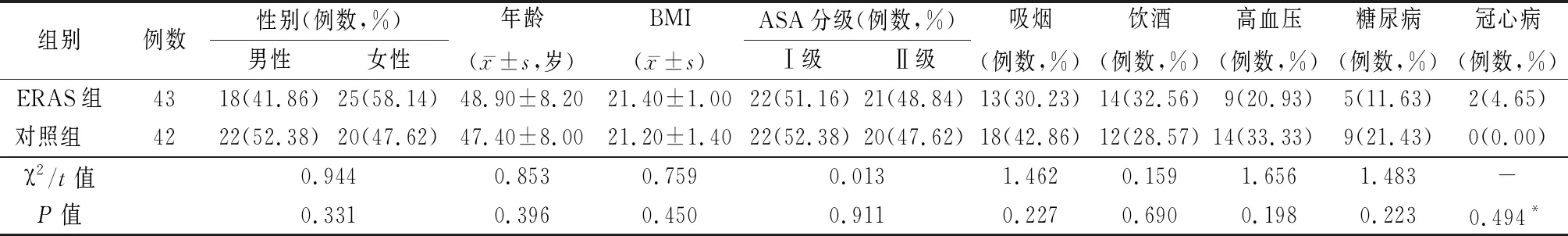
表1 ERAS組和對照組的一般資料比較Table 1 Comparison of general data between ERAS group and control group
1.2麻醉方法 麻醉方法:2組均行靜脈全身麻醉,入室后開放外周靜脈,面罩吸氧,連接多功能監測儀(CARESCAPE Monitor B650)常規監測心電圖(electrocardiogram,ECG)、心率(heart Rate,HR)、收縮壓(systolic blood pressure,SBP)/舒張壓(diastolic blood pressure,DBP)、中心靜脈壓(central venous pressure,CVP)、呼吸頻率(respiratory rate,RR)、血氧飽和度(blood oxygen saturation,SpO2)、呼氣末二氧化碳分壓(end-tidal carbon dioxide partial pressure,PETCO2)。麻醉誘導前給予右美托咪定。鹽酸右美托咪定注射液(江蘇恩華藥業股份有限公司,國藥準字H20110085,規格為2 mL:0.2 mg)0.5 μg/kg加入20 mL生理鹽水中,靜脈推注,時間長于10 min。此后給予0.2 μg·kg-1·min-1)持續靜滴至術畢。麻醉誘導:舒芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054171,規格為1 mL:50 μg)0.3 μg/kg、順式阿曲庫銨(江蘇恒瑞醫藥股份有限公司,國藥準字H20060869,規格為10 mg)0.2 mg/kg,丙泊酚(四川國瑞藥業有限責任公司,國藥準字H20040079,規格為10 mL:0.1 g)0.1~0.2 μg·kg-1·min-1,依托咪酯(江蘇恩華藥業股份有限公司,國藥準字H32022992,規格為10 mL:20 mg×5支)0.03 mg/kg,麻醉誘導給藥3 min后置入喉罩行機械通氣。麻醉維持:持續靜脈泵入瑞芬太尼(江蘇恩華藥業股份有限公司,國藥準字H20143314,規格為1 mg)0.15~0.20 μg·kg-1·min-1、丙泊酚4~8 mg·kg-1·min-1,定時追加順式阿曲庫銨0.05 mg/kg維持肌松,維持BIS為40~60。
1.3快速康復的方法 2組術后均接受自控鎮痛術(patient control analgesia,PCA)鎮痛,配方為舒芬太尼1 μg/kg+托烷司瓊注射液10 mg+右美托咪定1 μg/kg,輸注劑量1.4 mL/h,單次按壓沖擊劑量1 mL,鎖定時間15 min。
對照組給予常規圍術期干預和常規保溫措施:入院后干預健康宣教,做好環境管理,觀察病情。術中配合檢測其生命體征,配合醫生完成手術,進行常規加溫輸注液體溫度、保溫毯與暖風機為患者保溫。術后做好飲食、并發癥預防等基礎護理。
觀察在常規護理基礎上給予基于ERAS理念的圍術期干預和保溫措施。①成立小組,由1名高年資專科護士作為組長,5名專科護士作為組員,邀請胃腸外科主任醫師與組長一起對組員進行培訓,使組員熟練掌握圍術期護理技巧。②制定護理計劃:以常規護理為基礎整合手術室護理內容,訪視護士與主管醫生、器械護土、麻醉醫師等制定護理配合步驟,分析患者術中可能出現的問題,制定相關對策。護理路徑量表制作完成后由專家審核,要求成員按照路徑表實施護理工作。③術前3 d全面評估患者病情并進行飲食指導,通過人工講解、視頻講解與動畫模擬的方式向患者及家屬講解手術的過程與安全性,提高患者對疾病和手術的認知,對于患者的疑問,耐心解答。同時了解患者心理狀態,通過列舉康復良好病例,幫助患者緩解負面情緒來源,有針對性的給予情感與精神支持,幫助患者樹立康復信心。評估完成后由主管護士與醫生對接探討術中配合方案,并檢查儀器設備性能,確認儀器可正常運行。④術中除常規消毒器械外,在患者進入手術室后確認與患者對應的手術室計劃與病歷,耐心介紹手術各項操作。協助患者擺好體位并開通靜脈通道,常規協助手術醫師和麻醉師工作。⑤術后由責任護士一對一指導患者及其家屬患者的飲食的要求、對并發癥的情況除給予常規護理外予以科普視頻增加患者及其家屬對術后注意事項的重視,同時密切觀察患者,全面掌握病情,禁食期間可漱口緩解口渴不適,在術后6 h如無惡心、嘔吐癥狀可少量給予飲水,鼓勵并指導患者在早期下床進行輕度活動,并指導患者飲食禁忌、營養知識,指導患者進食以及進行功能鍛煉促進恢復。保溫干預:除了常規用保溫毯與暖風機為患者保溫外,還通過加溫輸注液體、避免使用揮發性的消毒液消毒、清洗時用常溫生理鹽水,同時注意在患者進入手術室前和出手術室后均及時調整室內溫度做好保暖工作,并注意非手術部位的保暖[11-12]。
1.4觀察指標 疼痛程度:根據VAS量表對2組不同時間點的疼痛程度進行評估,該量表依據患者主觀疼痛程度分別評分范圍0~10分,評分越高患者的疼痛程度越嚴重。先向2組詳細解釋評估方法,使患者對疼痛評估有較準確的理解后,患者根據自己的疼痛程度進行評估,分別記錄患者術后12 h、術后24 h、術后48 h在靜息狀態、咳嗽狀態下的VAS評分[13]。
睡眠質量評價:2組入院后均給予單人間監護病房以避免相互干擾,于術前、術后24 h采用多導睡眠監測(polysomnography,PSG)進行監測,記錄患者術前、術后24 h的非快速動眼睡眠,如非快速眼動睡眠期淺睡期(N1、N2期)和深睡期(N3期)。N1、N2、N3、快速眼動睡眠(rapid eye movement sleep,REM)、睡眠效率、覺醒指數。
應激反應及炎癥因子:分別于術前、術后24 h靜脈抽血,采用酶聯免疫吸附測定法(enzyme-linked immuno sorbent assay,ELISA)測定患者去甲腎上腺素(norepinephrine,NE)濃度,采用放射免疫法測定血漿皮質醇(cortisol,Cor)濃度,采用放射性免疫法檢測血白細胞介素6(interleukin-6,IL-6)濃度,采用放射免疫法檢測血漿C反應蛋白(C-reactive protein,CRP)濃度。
手術及術后鎮痛情況:記錄患者手術時間,丙泊酚總用用量、蘇醒時間、術后PCA按壓次數。
麻醉不良反應:觀察記錄2組在術后48 h內是否出現麻醉不良反應及不良反應的強度,包括頭暈、惡心、皮膚騷癢、心動過緩等典型癥狀。
1.5統計學方法 應用SPSS 26.0統計軟件分析數據。計量資料比較采用獨立樣本t檢驗、配對樣本t檢驗、重復測量方差分析、LSD-t檢驗;計數資料比較采用χ2檢驗、Fisher精確概率法。P<0.05為差異有統計學意義。
2 結 果
2.1ERAS組和對照組的VAS評分比較 2組靜息狀態下VAS評分均呈現先增高后降低的趨勢,ERAS組低于對照組,2組咳嗽狀態下VAS評分均一直降低,ERAS組低于對照組,差異有統計學意義(P<0.05),見表2。
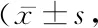
表2 ERAS組和對照組的VAS評分比較Table 2 Comparison of VAS scores between ERAS group and control group 分)
2.2ERAS組和對照組的睡眠質量比較 術前,2組睡眠質量比較差異無統計學意義(P>0.05)。術后24 h,2組N1、N2、覺醒指數均高于術前,N3、快速眼動睡眠(rapid eye movement sleep,REM)、睡眠效率均低于術前,ERAS組N1、覺醒指數均低于對照組,REM、睡眠效率值均高于對照組,差異有統計學意義(P<0.05)。見表3。
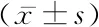
表3 ERAS組和對照組的睡眠質量比較Table 3 Comparison of sleep quality between ERAS group and control group
2.3ERAS組和對照組的應激及炎癥因子比較 術前,2組應激及炎癥因子比較差異無統計學意義(P>0.05)。術后24 h,2組NE、Cor、IL-6、CRP水平均高于術前,ERAS組NE、IL-6低于對照組,差異有統計學意義(P<0.05)。見表4。
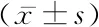
表4 ERAS組和對照組的應激及炎癥因子比較Table 4 Comparison of stress and inflammatory factors between ERAS group and control group
2.4ERAS組和對照組的手術及術后鎮痛情況 ERAS組和對照組的手術時間差異無統計學意義(P>0.05);ERAS組丙泊酚用量低于對照組,蘇醒時間短于對照組,PCA按壓次數少于對照組,差異有統計學意義(P<0.05),見表5。
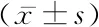
表5 ERAS組和對照組的手術及術后鎮痛情況Table 5 Operation and postoperative analgesia in ERAS group and control group
2.5ERAS組和對照組的麻醉不良反應比較 ERAS組的麻醉不良反應發生率低于對照組,差異有統計學意義(P<0.05),見表6。

表6 ERAS組和對照組的不良反應發生率比較Table 6 Comparison of adverse reaction rate between ERAS group and control group (例數)
3 討 論
腹腔鏡膽囊切除術已廣泛應用于臨床,但部分患者術后會出現睡眠剝奪,表現為患者易出現淺睡眠,快眼眼動睡眠和非REM減少甚至缺失,主觀睡眠質量較差[14-15]。多種因素可導致術后睡眠剝奪,其中最主要的因素是來自于術后的術區疼痛、體感異常、炎癥反應及麻醉不良反應[16]。睡眠剝奪及炎癥反應會給圍手術期患者的免疫功能帶來不良影響,使患者恢復緩慢甚至引起術后并發癥[17]。因此,如何避免術后睡眠剝奪,減輕氣腹、麻醉等的不良影響,對提高患者術后生活質量和恢復速度有著積極影響。
本研究探討ERAS聯合右美托咪定輔助麻醉在LC患者中的應用價值,側重于探索術前教育、術中保溫、術后康復管理、營養干預、康復指導等方法綜合應用在腹腔鏡膽囊切除術患者中的實用價值,因此2組均給予右美托咪定輔助麻醉,采用了相同的麻醉措施和術式。
本研究結果顯示,ERAS組在靜息與咳嗽狀態下,術后12 h、24 h、48 h時的VAS評分均低于對照組,術后24 h應激與炎癥因子水平低于對照組(P<0.05)。說明ERAS理念的圍術期干預和保溫措施可有效降低患者術后疼痛程度、緩解炎癥和應激水平,由于右美托咪定作為α腎上腺素能受體激動劑可通過多重機制起到快速鎮靜的作用;可直接作用腦干中的藍斑核α受體,抑制中樞神經系統釋放去甲腎上腺素,影響人體的覺醒活動;同時還可與G蛋白偶聯,抑制細胞內環磷酸腺苷的合成,促進鉀通道的開放,并抑制鈣離子的內流,減少遞質的釋放,進而可發揮鎮靜的作用。研究[18]顯示右美托咪定在大鼠腦缺血再灌注損傷的試驗中被證明有腦保護作用,同時還可減弱其對呼吸的抑制作用,安全性更高。用于術中輔助麻醉,可使術中血流動力學更穩定,術后不良反應較少,且可有效抑制炎癥和應激反應,同時還具有神經保護作用,可以有效緩解疼痛、減少譫妄情況的發生,更易于患者的術后恢復,減少術后并發癥的發生。而ERAS除了常規護理干預與保溫外,還由專家小組提前制定了護理路徑量表,根據患者的病史等臨床資料結合患者病情,判斷術中及術后可能發生的情況,制定了護理及治療對策,同時術中保溫措施還通過加溫輸注液體、避免使用揮發性的消毒液消毒、清洗時用常溫生理鹽水。同時在患者進入手術室前和出手術室后均及時調整室內溫度做好保暖工作、同時注意非手術部位的保暖。這些措施均使右美托咪定更好的的發揮抑制炎癥和應激反應、緩解疼痛的效果。
本研究結果顯示,ERAS組術后24 h的N1、覺醒指數均低于對照組(P<0.05),ERAS組REM、睡眠效率值均高于對照組(P<0.05),表明ERAS理念的保溫、團隊化干預措施還可有效提高患者睡眠質量,可能是由于ERAS通過更好地緩解疼痛、且在圍術期各個的階段均關注患者心理狀態,對于患者的疑問耐心解答。同時通過列舉康復良好病例,幫助患者緩解負面情緒來源,有針對性地給予情感與精神支持,幫助患者樹立康復信心。從生理上緩解了患者的疼痛,心理上緩解了患者焦慮抑郁,均可提高患者睡眠質量。
患者麻醉不良反應發生率明顯降低,丙泊酚用量、蘇醒時間、術后自主鎮痛PCA按壓次數均明顯降低。這是由于ERAS可貫穿患者整個住院治療過程,有效的優化患者的圍術期診療措施,從患者自身情志和身體多方面減輕應激刺激,進而促進康復進程。ERAS作為團隊化干預理念,可整合醫師、麻醉師、手術護士等人員,從手術方法、營養、用藥、康復、醫院管理等等多個環境進行干預,采用經證實的有效方法降低手術患者的應激及炎癥水平,加快患者康復速度[19]。
研究表明,有50%~70%患者在術中會出現低體溫現象,這一現象在全身麻醉手術中更為常見,低體溫的發生會造成患者機體多種功能和代謝異常,破壞凝血機制并降低機體免疫力[20]。本研究結果顯示,在術中對患者進行保溫措施,維持核心體溫不低于36 ℃能有效縮短患者蘇醒時間,也避免患者體溫過度散失,降低應激反應發生概率,保障患者術中安全。
ERAS分為醫護一體制定和實施快速康復措施,包括術前入院宣教并通過建立各項評估量表以識別高危患者,對患者進行飲食指導促進術前排便,評估患者術后疼痛的同時給予疼痛管理[21]。同時,鼓勵患者早期下床進行輕度的活動,并為患者制定術后每日康復鍛煉活動計劃。ERAS一方面通過改善患者的圍手術期主觀感受,提高患者機體免疫能力和康復速度,另一方面也可以減輕手術和麻醉所引起的應激反應[22]。本研究結果顯示,在同樣的術式和麻醉方法下,ERAS能降低手術過程中CO2使用、導管使用、麻醉等對患者帶來的不良影響,可有效提升患者在圍手術期的生活質量及身體康復速度。
綜上所述,ERAS不僅對大型手術患者有著巨大的應用價值,對腹腔鏡膽囊切除患者同樣有極大的實用價值,可使患者術后的睡眠效率和睡眠質量得到提高,減輕患者圍手術期的疼痛程度,同時降低手術所造成的應激反應,并減少手術時間、鎮痛藥劑用量、蘇醒時間,減少患者麻醉不良反應的發生率。ERAS可直觀、科學地評估監測患者狀態,能有效加速患者康復速度,提高患者圍手術期生活質量,減少并發癥的發生,值得推廣應用。

