針對性護理對胎膜早破孕婦行期待治療的應用價值
樊鴻 陳文 王瑋
1福建醫科大附屬三明市第一醫院產科 36500;2三明市第二醫院永安總醫院心內科 366000
胎膜早破(premature rupture of membranes,PROM)是妊娠晚期常見并發癥之一,是指胎膜在臨產前自然破裂〔1〕,會提高胎兒早產的發生率,因為胎兒肺部發育不成熟,導致呼吸窘迫,從而增加胎兒圍產期死亡的風險,同時還會造成產婦的宮內感染和產褥感染甚至死亡〔2〕。胎膜早破的原因有意外創傷、宮頸內口松弛、感染以及胎膜的發育不良,癥狀表現為孕婦陰道突然的排液。目前針對胎膜早破孕婦臨床中主要采取期待治療〔3〕,期待治療可以在一定程度上延長產婦的妊娠時間,為胎兒的肺部發育提供充足的時間。在孕婦出現胎膜早破時盡早進行密切監護和積極的治療,配合全面的護理可改善母嬰癥狀〔2〕,從而減少并發癥的發生。本研究探討針對性護理對胎膜早破孕婦行期待治療的應用價值。
1 資料與方法
1.1 一般資料
選取2019年1月至2020年6月在我院住院的胎膜早破孕婦100例,年齡23~35歲,平均(29.02±1.42)歲;孕周30周+~37周+,平均(33.12±2.01)周;初產婦54例,經產婦46例。按隨機數表法分為對照組和觀察組,每組50例。對照組年齡23~35歲,平均(28.46±2.01)歲;孕周30周+~37周+,平均(33.50±1.95)周;初產婦24例,經產婦26例。觀察組年齡23~35歲,平均(29.19±1.43)歲;孕周30周+~37周+,平均(33.60±1.77)周;初產婦30例,經產婦20例。兩組孕周、年齡、產婦類型等基線資料差異無統計學意義。納入標準〔4-5〕:①所有患者均為單胎,頭位,孕周7個月以上;②經臨綜合檢查及實驗室檢測,最終確診為PROM;③陰道內的pH值>6.5,患者自覺陰道內有不同程度的液體持續流出,癥狀不能緩解;④經實驗室取陰液進行涂片,鏡下發現一定量的羊齒狀結晶;⑤意識清晰,妊娠期間正常產檢。排除標準〔6〕:①患者對PROM臨床治療期間所使用的藥物有一定的過敏;②合并有重度妊娠合并證;③經檢查發現存在一定的精神疾病;④妊娠期間檢查發現存在嚴重的胎兒畸形;⑤合并有一定程度的生殖系統感染;⑥合并有較為嚴重的肝腎功能障礙;⑦自身合并有重度貧血;⑧患者入院診治時已進入臨產階段;⑨胎兒經檢查有一定程度的宮內窘迫;⑩不能配合研究,中途退出者。
1.2 方法
對照組采用常規護理。觀察組在其基礎上采用針對性護理,兩組患者均采用期待治療。期待治療:①一般處理:孕婦取臀高位或側臥位絕對臥床休息,保持大便通暢,避免便秘。咳嗽等以免增加官腔內壓力,防止過多的殘留羊水流出和臍帶脫垂,在治療過程中盡量避免做肛查和陰道檢查。②藥物治療:靜脈滴注25%硫酸鎂30~50 ml/d或硫酸沙丁肢醇2.4~4.8 mg po,3次/d,持續3~5 d;促胎;肌內注射地塞米松5 mg,2次d,每周2 d;青霉素或頭孢菌素。對照組采用常規護理措施,監測病情的發展,觀察孕婦是否發生臍帶脫垂,遵醫囑及時使用地塞米松和硫酸鎂,抑制宮縮,延長孕周,促進胎肺成熟。定期清潔會陰,保持會陰部的衛生,常規監測胎心每日3次,吸氧2次,靜脈輸液予以營養支持。觀察組在觀察組的常規護理基礎上實施針對性護理措施,具體如下:①心理護理:胎膜早破的孕婦一般都以急診方式入院,收治患者時要及時安慰患者以及家屬突發事件的發生會給孕婦帶來不良的情緒,以免加重病情。告知患者胎膜早破的原因和治療方案,減少患者因知識缺乏而焦慮,緩解負面情緒,能提高患者對治療的配合度。②健康宣教:護士應用合適的溝通方式,用容易理解的語言向患者及家屬講解胎膜早破的相關知識以及治療護理方法。叮囑患者絕對臥床休息,保持個人衛生,預防產后感染,知道患者正確監測胎動、胎心,并告知患者如有異常應及時通知護士,利于早期對病情的控制。③預防感染:在胎膜早破發生的12 h內遵醫囑使用抗生素治療,預防感染的發生。密切監測患者的生命體征,重點關注體溫和脈搏的變化。叮囑患者抬高臀部,使用干凈的護理墊,每日2次會陰消毒,保持陰部的清潔。觀察患者陰道流出液體的顏色,如有發現羊水渾濁,含有胎糞,應高度警惕,判斷是否發生了胎兒宮內窘迫,并及時匯報醫生,及時終止妊娠。④促進胎肺成熟:孕周<37周的孕婦每日一次10 mg地塞米松靜脈推注,3 d為一個療程,每隔1 w一個療程。⑤選擇合適的分娩方式以及分娩時期:胎膜早破后會增加早產的風險,但由于孕周不足,新生兒出生后的存活率會降低;長期的期待療法會增加感染的風險,因此選擇合適的分娩方式以及分娩時期至關重要。⑥新生兒護理:胎膜早破的新生兒極易出現宮內窘迫和窒息,因此在新生兒出生后應及時對進行新生兒評估,采用針對性護理,如心肺復蘇、保暖措施,提高新生兒的存活率。⑦產后護理:指導產婦正確的哺乳姿勢及哺乳方法,避免乳腺堵塞導致乳腺炎的發生,同時做好會陰護理,及時更換干凈的會陰墊。
1.3 觀察指標
對產婦期待治療的保胎時長進行觀察,并觀察兩組產婦經護理后最終的分娩方式,產婦在護理期間負性情緒情況、產婦圍產期并發癥發生情況,最終的新生兒結局情況。負性情緒以焦慮自評量表(SAS)和抑郁自評量表(SDS)進行評估,SAS、SDS均含有20個條目,均采用4級評分,其中SAS標準分為項目分值總和乘以1.25后的分值整數部分,60~69分提示為中度焦慮、69分以上提示存在重度焦慮,59分以下提示存在輕度焦慮。SDS 63~72分提示存在中度抑郁,62分以下提示存在輕度抑郁,73分以上提示存在重度抑郁。分娩后行為期3個月隨訪,記錄兩組孕婦分娩方式、相關并發癥發生情況。新生兒神經行為評估(NBNA)標準:分別于產后2~3 d,12~14 d,26~28 d測3次,1 w內37分以上為正常。新生兒Apgar評分標準:10分為正常,評分<7分為輕度窒息,評分<4分考慮重度窒息。
1.4 統計學分析
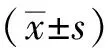
2 結果
2.1 兩組患者焦慮、抑郁情況
護理前兩組SAS評分、SDS評分差異均不顯著;護理后兩組SAS評分、SDS評分均顯著優于護理前(P<0.05),觀察組SAS評分、SDS評分均顯著優于對照組(P<0.05)。見表1。
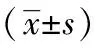
表1 兩組患者焦慮、抑郁評分
2.2 兩組保胎時長和最終的分娩情況
觀察組保胎時間少于對照組(P<0.05),兩組分娩方式無顯著差異。見表2。
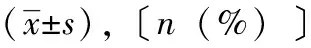
表2 兩組保胎時長和最終的分娩情況
2.3 兩組圍生期產婦的并發癥發生情況
兩組均有圍生期并發癥病例出現,觀察組并發癥發生率顯著低于對照組(P<0.05)。見表3。

表3 兩組圍生期并發癥發生情況〔n(%)〕
2.4 兩組新生兒結局
觀察組新生兒的Apgar評分顯著高于對照組(P<0.05);觀察組新生兒胎兒窘迫、窒息、膽紅素血癥、宮內感染、顱內出血發生率均少于對照組(P<0.05)。見表4。

表4 患者新生兒結局情況觀察
3 討論
胎膜由細胞外基質組織、絨毛膜層、羊膜層組成,絨毛膜層內有豐富的血管,可以為胎兒運輸氧氣、提供營養物質同時還能排除代謝的產物〔7〕;同時羊膜還有一定的營養作用,胎膜一旦破裂,就會極易發生感染,增加胎兒早產的肌力,還會發生窒息、呼吸窘迫綜合征〔8〕。導致胎膜早破的原因有很多,其中最主要的原因就是生殖道的感染,當孕婦抵抗力下降或者體內菌群失調,就很容易發生感染,牽連胎膜發生感染,破壞胎膜的結構,使脆性增加,柔韌性降低〔9〕。此外,胎位不正、羊水過多、妊高征、多胎妊娠也是胎膜早破發生的重要原因〔10〕。
因此,本研究多方面分析患者可能存在的護理問題,制定相對應的護理措施,在分娩前開始干預,產程中也高度警惕,密切觀察胎心的變化,這些都要求護理人員能正確地認識胎膜早破的危險因素,能及時預見性的采取措施,治療的過程中嚴格遵循醫囑用藥,做好患者的保暖,取得患者的配合,通過會陰清潔、墊高臀部、絕對臥床方式防止感染和臍帶脫垂的發生〔11-13〕。根據患者的實際情況,詳細告知患者及家屬不同分娩方式以及分娩時間選擇的利弊〔14〕,便于患者及家屬預先做好心理建設,降低了醫患糾紛的發生率,還能提高患者對護理服務的滿意度,同時為患者提供心理護理、健康教育以及飲食衛生指導,幫助患者建立信心,提高治療的依從性,用樂觀、積極的心態迎接新生命的到來,全方位的保障了孕婦以及胎兒的健康。
本研究結果顯示,經過干預后,觀察組患者的抑郁焦慮情緒相比于對照組有明顯的改善,說明針對性護理可減少患者因知識缺乏產生的不良情緒。同時患者的產后并發癥發生率明顯降低,新生兒的Apgar評分顯著高于對照組,母嬰健康狀況均良好。何紅〔15〕的研究認為,針對性護理干預能有效預防胎膜早破造成的早產,延長妊娠的時間,改善癥狀,減少新生兒的不良反應,保障母嬰健康,與本研究的結論一致。彭樹花等〔16〕研究結果表明,妊高征、感染、性交和流產史都是導致早產合并胎膜早破的誘發因素,在臨床護理的過程中予以胎膜早破的患者針對性的護理措施干預,能提高患者對護理服務的滿意程度,還能有效促進患者的預后康復,該結論在本研究中也到了證實。李海蓮等〔17〕研究也表明,針對性護理干預可以明顯降低胎膜早破相關的不良事件發生率,能促進母嬰的健康,提高換證對護士護理服務的滿意度,建議在臨床是推廣使用,與本次研究結論相符。
綜上所述,對胎膜早破的患者行期待治療給予針對性的護理措施,可以降低產后并發癥的發病率,提高新生兒的存活率,同時還能改善患者的抑郁焦慮情緒,具有顯著的臨床價值,值得至臨床推廣。
利益沖突所有作者均聲明不存在利益沖突

