某院醫務人員對危害藥品的認知現狀調查*
邱妮娜,張廣健,楊 娜,李 敏,孫兆榮,武夏明
(山東第一醫科大學第二附屬醫院,山東 泰安 271000)
危害藥品是指能產生職業暴露危險或危害的藥品,具有遺傳毒性、致癌性、致畸性,或對生育有損害作用,以及在低劑量下可產生嚴重的器官或其他方面毒性的藥品[1]。我國對危害藥品的認識尚無統一標準,較多同行認為危害藥品就是化學治療(簡稱化療)藥物或細胞毒性藥物[2-3]。美國國家職業安全衛生研究所(NIOSH)早在2004年就發布了《職業性接觸危害藥品的預防警告》,定義了危害藥品(危險藥品<HDs >),并給出了詳細的危害藥品清單,該清單自2010年起每2年更新1次。NIOSH危害藥品清單中分為抗腫瘤藥物、非抗腫瘤藥物及具有不良生殖影響的非抗腫瘤藥物三類,將部分抗病毒藥、激素類藥物、生物工程藥物、免疫抑制劑等列為危害藥品[4]。大量研究表明,醫務人員經常接觸抗腫瘤藥物會對其健康產生一定危害。國外的文獻報道,經常接觸抗病毒藥也會導致護士的自然流產率明顯升高[5]。朱玉蓉等[6]研究發現,長期暴露于抗病毒藥的醫務人員及交叉暴露于抗病毒藥和化療藥物的醫務人員的腹瀉和月經周期不正常的發生率明顯升高。抗腫瘤藥物及抗病毒藥以外的危害藥品對醫務人員的職業危害鮮有報道,為了解醫務人員對危害藥品及其職業暴露的認知現狀,本研究中根據NIOSH危害藥品清單,采用問卷調查方式對山東第一醫科大學第二附屬醫院相關科室的醫務人員進行調查與分析,為后續提高醫務人員的職業防護水平、減少職業暴露傷害提供參考。現報道如下。
1 資料與方法
1.1 資料來源
調查對象為我院腫瘤科、血液科、腎內科、風濕免疫科、呼吸內科、神經內科、乳腺外科、神經外科、婦科、產科、藥劑科等15個接觸危害藥品的科室的醫務人員,調查時間為2022年3月至4月。
1.2 調查方法
通過醫院信息系統,參照NIOSH 2016年發布的《抗腫瘤藥物及其他危險藥物清單和增補目錄》,統計該院危害藥品品種及使用科室。參考文獻[6-8],采用方便抽樣法自行設計調查問卷,內容包括以下五部分。1)年齡、學歷、職稱、科室、工作年限等一般資料。2)醫務人員對危害藥品分類的認知現狀,包括抗腫瘤藥物、非抗腫瘤藥物及具有不良生殖影響的非抗腫瘤藥物。3)醫務人員對危害藥品職業暴露的認知現狀,分為知道、有所了解和不知道[5]。知道,完全了解危害藥品職業暴露后的影響及危害;有所了解,聽說過部分危害藥品職業暴露的危害,但并不了解其具體致病機制;不知道,從未聽說過。4)危害藥品使用環節職業暴露的認知現狀,分為危害藥品在接收、轉移、存儲、調配、配送、輸注和終末處置環節的知曉情況。5)危害藥品職業暴露防護的認知現狀,包括醫務人員是否了解或接受過相關防護措施的培訓,科室配備相關防護裝置情況,非化療藥物危害藥品的職業防護認知情況及未對危害藥品進行職業防護的原因。
采用調查問卷對我院部分科室的醫務人員進行預調查,經SPSSAU統計學軟件檢驗問卷的信度,克隆巴赫系數(Cronbach′α)為0.713,結構效度為0.756,表明該問卷的信度和效度均良好。在此基礎上正式發放網絡問卷。
1.3 質量控制
為保證問卷調查數據真實、有效,調查前培訓調查員,審核回收問卷。存在以下情況列為無效問卷:1)科室醫務人員不接觸危害藥品;2)不能熟練使用智能手機;3)所有問題選項相同或存在缺失選項。
1.4 統計學處理
將回收問卷數據錄入Excel 2013 軟件中,采用SPSS 23.0統計學軟件分析。采用一般性描述分析,計數資料以率(%)表示,行χ2檢驗或精確概率法比較。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料
共發放網絡問卷200 份,回收187 份,有效回收率為93.50%。187 名受訪人員中,女149 名(79.68%),男38 名(20.32%);年齡以30~39 歲最多(59.89%);學歷以大學本科為主(68.98%),其次為碩士研究生(23.53%);職業以護士為主(65.24%);科室以藥劑科[包括靜脈用藥調配中心(PIVAS)]人員最多(24.06%);工作年限為5~<10 年最多(52.94%)。詳見表1。
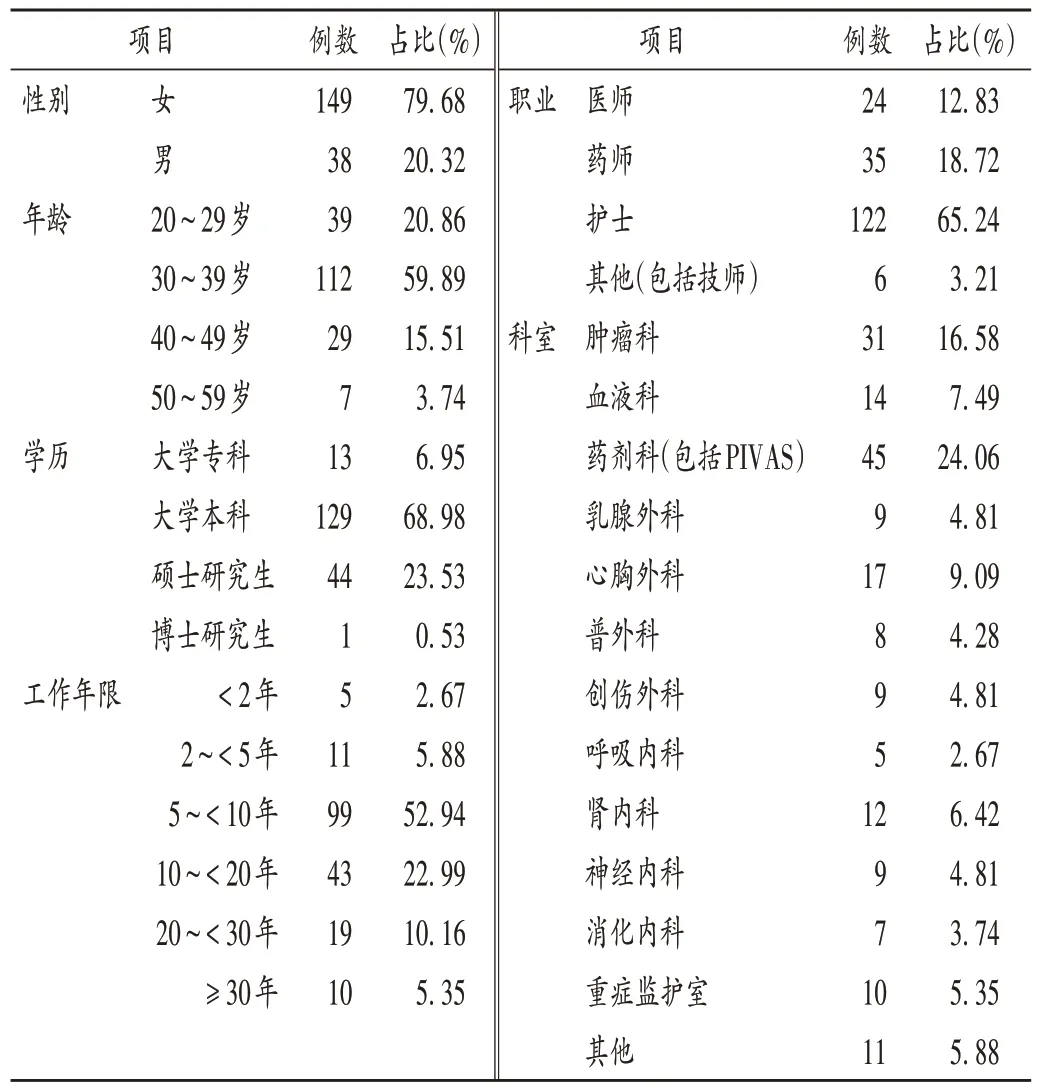
表1 受訪者一般資料(n=187)Tab.1 The general data of interviewees(n=187)
2.2 受訪者對危害藥品的認知現狀
187 名受訪者中,對抗腫瘤藥物、某些免疫抑制劑屬危害藥品的知曉率高(>75%),對抗病毒藥、激素類藥物、抗真菌藥等屬危害藥品的知曉率低,對部分抗癲癇藥的知曉率最低(18.72%)。詳見表2。
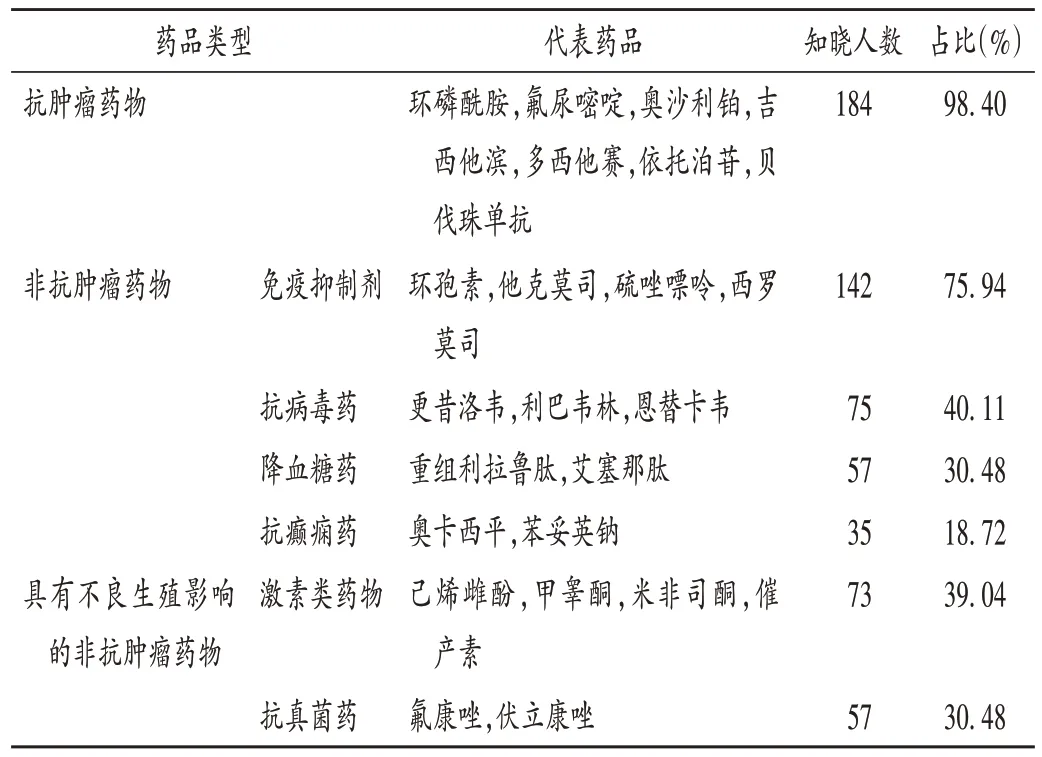
表2 受訪者對危害藥品的認知現狀(n=187)Tab.2 Cognitive status of the interviewees on hazardous drugs(n=187)
對危害藥品分類不明確的原因調查結果顯示,大部分受訪者認為培訓不到位、不知曉某種危害藥品有職業暴露風險是主要原因,不經常使用某些危害藥品也是造成分類不明確的原因。
2.3 對危害藥品職業暴露的認知現狀
187 名受訪者中,95 名(50.80%)知道危害藥品職業暴露后存在潛在危害,84 名(44.92%)為有所了解,8名(4.28%)為不知道。
在調查的科室中,藥劑科(包括PIVAS)有33 名(73.33%)知道危害藥品職業暴露后的影響及危害,在所有調查科室中占比最高;接觸危害藥品較少的科室知曉率占比相對較低。詳見表3。
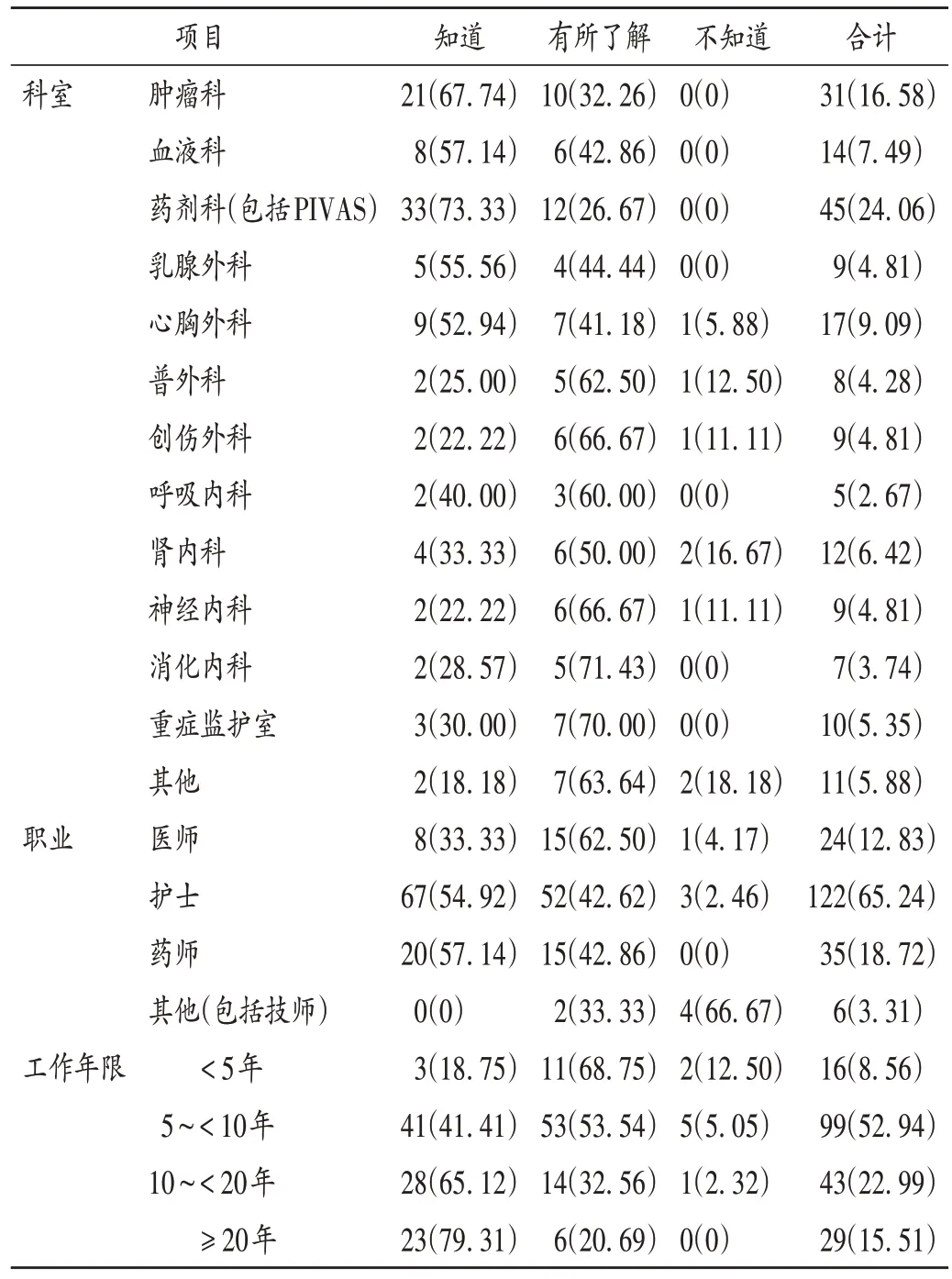
表3 不同科室、職業、工作年限醫務人員對危害藥品職業暴露的認知現狀[例(%),n=187]Tab.3 Cognitive status of occupational exposure on hazardous drugs among medical staff in different departments,with different occupations and working years[case(%),n=187]
在調查的職業中,藥師、護士對危害藥品職業暴露的知曉率較高,其次為醫師,其他(包括技師)人員知曉率低。詳見表3。
醫務人員工作年限的調查結果顯示,工作年限越長對危害藥品職業暴露的認知程度越高,總工作時間越長(已知的平均工作時長×工作年限)的醫務人員對危害藥品職業暴露危害的認知程度越高(P=0.031 2)[7]。詳見表3。
2.4 對靜脈用危害藥品使用環節職業暴露的認知現狀
靜脈用危害藥品使用過程中發生職業暴露的認知現狀調查結果顯示,危害藥品在藥品調配、成品配送、成品輸注和終末處置4 個環節的知曉率較高。詳見表4。
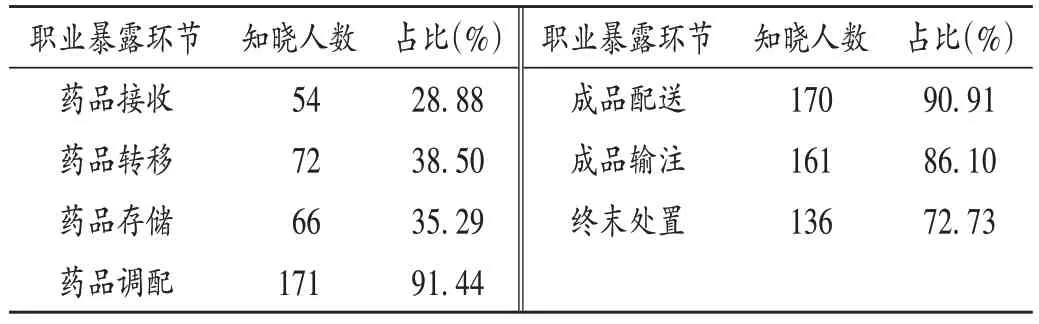
表4 受訪者對靜脈用危害藥品職業暴露環節的認知現狀Tab.4 Cognitive status of the interviewees on occupational exposure of intravenous hazardous drugs
2.5 對危害藥品職業暴露防護的認知現狀
危害藥品職業暴露防護措施培訓:86.10%的受訪者表示接受過,13.90%表示未接受。
科室配備職業防護裝置:85.56%的受訪者表示科室配備有相關防護裝置,14.44%表示未配備。
非化療藥物的危害藥品職業防護認知現狀:接觸非化療藥物的危害藥品時進行職業防護的頻率為總是、經常、偶爾、從來沒有的人數分別為19,49,53,66名,占比分別為10.16%,26.20%,28.34%,35.29%。
未對危害藥品進行職業防護的原因:主要為不知曉部分藥品屬危害藥品(如伏立康唑、利巴韋林)而未進行職業防護(54.55%),其次為接觸危害藥品的頻次少(32.62%)。詳見表5。

表5 受訪者未對危害藥品進行職業防護的原因(n=187)Tab.5 Reasons for the interviewees did not carry out occupational protection for hazardous drugs(n=187)
3 討論
3.1 醫務人員對危害藥品的認知現狀
根據NIOSH 危害藥品清單,危害藥品包括抗腫瘤藥物、抗病毒藥、抗真菌藥、激素類藥物、免疫抑制劑及某些生物工程類藥物[4]。本調查結果顯示,該院受訪者對抗腫瘤藥物、某些免疫抑制劑屬危害藥品的知曉率高(>75%),而對抗病毒藥、抗真菌藥、激素類藥物等屬危害藥品的知曉率低。調查發現,由于缺乏對危害藥品相關知識的培訓,部分醫務人員不知道危害藥品的概念及分類,甚至不知道危害藥品存在職業暴露的風險,提示應加大對危害藥品相關知識的培訓力度。調查發現,該院藥學相關人員、護理人員特別是PIVAS 人員對危害藥品的概念及分類有較清晰的認識,這是因為該院PIVAS 負責全院靜脈用危害藥品的集中調配,理論知識培訓是PIVAS 的重要工作之一。實踐證明,PIVAS的建立大大降低了醫療機構危害藥品調配中的職業暴露風險[9-10],但應提高有關危害藥品的認知,并加大對PIVAS的建設。
3.2 醫務人員對危害藥品職業暴露的認知現狀
研究證實,危害藥品均存在不同程度的職業暴露風險[11]。本研究中,有50.80%的受訪者知道危害藥品職業暴露后存在潛在危害,44.92%的受訪者對其有所了解,但仍有4.28%的受訪者不知道危害藥品職業暴露的危害。不同科室醫務人員對危害藥品職業暴露的認知調查中,藥劑科(包括PIVAS)有73.33%的受訪者知道危害藥品職業暴露后的影響及危害,在所有調查科室中占比最高。這是因為危害藥品作為高警示藥品,醫療機構在使用過程中均由藥學人員完成調配,且其對危害藥品的藥理作用有充分認識。不同職業醫務人員對危害藥品職業暴露的認知調查結果顯示,除藥師外,護士的知曉率較高,醫師與技師知曉率低,這與藥師、護士接觸危害藥品較多有直接關系。醫務人員工作年限越長,對危害藥品職業暴露的認知程度越高,與文獻[5]報道結果相同。
靜脈用危害藥品使用環節職業暴露的認知現狀調查發現,以調配、配送、輸注和終末處置4個環節知曉率較高。但有研究發現,危害藥品可能在生產過程中存在制備工藝和方法問題,從而造成藥品包裝表面的污染[12],故應重視藥品接收、轉移及存儲環節的危害藥品職業暴露問題。對于集中調配危害藥品的PIVAS,隨著運行年限的增長,危害藥品殘留污染有向普通控制區擴散的趨勢,不同醫院防護設備、防護措施、防護規范及對凈化設施的維護存在不同程度的差異[13-15]。張晶晶等[16]發現,PIVAS 中藥品準備間的藥架、電話、病區配送箱、冰箱等非潔凈控制區物體表面抗腫瘤藥物殘留較嚴重,應引起高度重視。
3.3 危害藥品職業暴露防護的建議
本調查結果顯示,盡管有85.56%的受訪者表示科室配有相關防護裝置,但仍有13.90%的受訪者表示未接受過危害藥品職業暴露防護措施培訓,特別是有35.29%的受訪者表示在接觸非化療藥物的危害藥品時從不做防護,表明該院醫務人員對危害藥品職業暴露防護的認知程度偏低,且存在醫務人員防護措施不到位、科室設備設施配備不齊全等問題。
醫療機構應加強對全院醫務人員危害藥品相關知識的培訓力度,提高醫務人員對危害藥品的認知及其職業防護意識和水平,可從以下三方面實現。1)及時學習更新后的NIOSH 危害藥品清單,并對相關醫務人員進行培訓。2)醫療機構應根據相關法律法規、職業標準、規范等,及時制訂并完善本機構危害藥品職業防護標準和醫務人員使用危害藥品的職業防護規范等相關制度[17]。3)強化培訓效果,充分運用FMEA,PDCA 等科學管理工具,持續、有效地降低危害藥品職業暴露的風險[9]。
危害藥品調配過程中,口罩、手套是職業防護的第一道關卡。《醫療機構靜脈用細胞毒性藥物調配質量管理工作規范》要求在細胞毒性藥品擺藥及配置環節應佩戴一次性乳膠或丁腈橡膠手套[18]。鄒東岑[19]、李云云[20]研究發現,不同材質的手套對于不同危害藥品的防護能力不同,在對危害藥品的職業防護中,建議應根據科室用藥情況推薦適宜的手套穿戴組合,且應避免在調配過程中應用醇類消毒劑進行清潔消毒,杜絕危害藥品對手套的滲透。在防護口罩的應用方面,《醫療機構靜脈用細胞毒性藥物調配質量管理工作規范》要求調配操作時使用N95(含)以上級別口罩。加拿大安大略癌癥治療中心(CCO)發布的細胞毒性藥物安全處理指南[21]及美國衛生系統藥師協會(ASHP)發布的危險藥物處理指南[22]建議,所有生物安全柜的調配人員均應使用全面型防毒面罩。
3.4 本研究不足之處
本研究中調查了我院醫務人員對危害藥品及其職業暴露的認知現狀,可為我院及其他醫療機構提高職業防護水平提供參考。但本調查僅針對1 家醫療機構,樣本量偏少,且未對職業暴露危害進行深入調研。后續應開展多中心調查,增加樣本量,延長調查時間,以獲得更多客觀的參考數據。

