子宮腺肌病臨床特點及病灶切除術(shù)療效分析
任健,李晟輝,代蔭梅,褚春芳,巫劍紅
(首都醫(yī)科大學(xué)附屬北京婦產(chǎn)醫(yī)院/北京婦幼保健院婦科,北京 100026)
子宮腺肌病(Adenomyosis,AM)是子宮內(nèi)膜的腺體及間質(zhì)侵入到子宮肌層形成彌漫或局限性的病變,癥狀復(fù)雜存在異質(zhì)性,且難治愈,根治性治療為全子宮切除術(shù)。近年來研究發(fā)現(xiàn),約30%的年輕婦女亦受到AM影響[1],保留子宮的病灶切除術(shù)需求在逐漸增加,然而其復(fù)發(fā)率高達(dá)50%[2]。為深入了解AM,大量研究根據(jù)病灶分布不同分析其與臨床癥狀的相關(guān)性,但結(jié)論存在很大爭議[3]。無論在解剖學(xué)還是在臨床癥狀上,AM從子宮正常大小到子宮異常增大,從嚴(yán)重痛經(jīng)和經(jīng)量過多到無癥狀均存在異質(zhì)性,近三分之一的患者無臨床癥狀[4]。也有部分英文文獻(xiàn)以臨床癥狀為研究主題,對痛經(jīng)或經(jīng)量增多等單一癥狀的病灶分布等進(jìn)行了研究,但尚缺少對無癥狀人群及痛經(jīng)合并經(jīng)量增多人群的相關(guān)臨床特征分析。為深入了解病灶切除術(shù)的療效以及不同癥狀患者的臨床特征,本研究通過回顧性分析北京婦產(chǎn)醫(yī)院婦科收治的AM病灶切除術(shù)患者的臨床資料,探討其臨床特征、診療方案及療效,以期提高對此疾病的認(rèn)識及診療水平。
資料與方法
一、研究對象
回顧性分析2017年7月至2022年7月于北京婦產(chǎn)醫(yī)院婦科行開腹或腹腔鏡AM病灶切除術(shù)的82例患者的臨床資料。納入標(biāo)準(zhǔn):(1)完成血常規(guī)、生化全項及彩色多普勒超聲檢查;(2)已擇期完成開腹或腹腔鏡手術(shù),術(shù)中無并發(fā)癥;(3)經(jīng)病理科術(shù)后閱片均確診為AM。排除標(biāo)準(zhǔn):(1)合并子宮肌瘤、子宮內(nèi)膜息肉、子宮內(nèi)膜癌等子宮良惡性疾病;(2)合并子宮畸形等先天性子宮異常;(3)合并凝血功能異常、高脂血癥及冠心病者。本研究獲醫(yī)院醫(yī)學(xué)倫理委員會審批通過(批號2022-KY-056-01)。
二、研究方法
1.分組:將患者按照癥狀不同分為4組:經(jīng)量增多組(A組,n=10),痛經(jīng)加重組(B組,n=22),經(jīng)量增多合并痛經(jīng)加重組(C組,n=42),子宮增大無痛經(jīng)及經(jīng)量增多組(D組,n=8)。
2.檢驗指標(biāo):患者在術(shù)前抽取空腹靜脈血完成血常規(guī)、生化全項、腫瘤標(biāo)記物等化驗檢查并行彩色多普勒超聲檢查,記錄影像學(xué)特征及各徑線值。
3.手術(shù)及治療方法:根據(jù)AM類型及患者是否有生育要求選擇腹腔鏡或開腹腺肌癥病灶切除術(shù),術(shù)中盡可能將病灶切除并逐層縫合修復(fù)子宮;行腹腔鏡病灶切除未穿透宮腔且術(shù)前知情同意者,同時放置左炔諾孕酮宮內(nèi)節(jié)育系統(tǒng)(LNG-IUS),術(shù)后對患者進(jìn)行抗感染治療。
4.觀察指標(biāo):對患者的一般情況、檢驗指標(biāo)、影像學(xué)特征、手術(shù)時間、術(shù)中出血、術(shù)后住院時間等治療及隨訪情況進(jìn)行統(tǒng)計分析。其中體質(zhì)量指數(shù)(BMI)=體重(kg)/身高的平方(m2);子宮體積(cm3)及腺肌瘤體積(cm3)計算公式:長(cm)×寬(cm)×厚(cm)×0.523;痛經(jīng)強度采用視覺模擬評分法(visual analogy scale,VAS)評價[5];月經(jīng)量使用失血圖評分法(pictorial blood loss assessment chart,PBAC)評估,評分≥100為月經(jīng)過多的標(biāo)準(zhǔn)[6]。復(fù)發(fā)定義為:術(shù)后患者的痛經(jīng)和(或)子宮體積和(或)月經(jīng)量過多再次達(dá)到或超過術(shù)前水平。
三、統(tǒng)計學(xué)分析
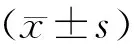
結(jié) 果
一、一般資料及臨床特征
本研究共納入82例患者,年齡21~52歲,平均年齡(38.2±6.9)歲;病程0.17~20年,平均病程(5.99±4.53)年。其中經(jīng)量增多者(A組)10例,占比12.2%;痛經(jīng)加重者(B組)22例,占比26.8%;經(jīng)量增多合并痛經(jīng)加重者(C組)42例,占比51.2%;子宮增大無痛經(jīng)及經(jīng)量增多者(D組)8例,占比9.8%。64例(78.0%)痛經(jīng)患者VAS 3~10分,平均(6.79±2.34)分;52例(63.4%)經(jīng)量增多患者的PBAC 105~330分,平均(229.43±76.40)分;C組中30例(71.4%)患者先出現(xiàn)痛經(jīng)癥狀,10例(23.8%)患者痛經(jīng)及經(jīng)量增多同時出現(xiàn),2例(4.8%)患者先出現(xiàn)經(jīng)量增多癥狀。30例(36.6%)患者術(shù)前未經(jīng)過任何治療,36例(43.9%)患者間斷使用過促性腺激素釋放激素激動劑(GnRH-a)治療,8例(9.8%)患者接受過中藥治療,8例(9.8%)曾口服避孕藥治療,1例(1.2%)使用過磁波治療,另14例(17.1%)患者曾放置LNG-IUS,其中4例出現(xiàn)環(huán)下移。
82例患者初潮年齡12~18歲,平均(13.5±1.4)歲;72例(87.8%)患者妊娠1~7次,平均(2.8±1.5)次;64例(78.0%)患者分娩1~3次,平均(1.3±0.5)次;26例(31.7%)患者有剖宮產(chǎn)史;58例(70.7%)有人工流產(chǎn)史,平均(1.8±0.9)次。2例(2.4%)有腹壁子宮內(nèi)膜異位癥手術(shù)史。4例(4.9%)患者合并高血壓,2例(2.4%)合并不孕癥,42例(51.2%)患者超重,BMI平均(24.37±3.65)kg/m2。4組患者的一般情況比較,妊娠次數(shù)總體分布差異有統(tǒng)計學(xué)意義(P<0.05),組間比較結(jié)果顯示B組的妊娠次數(shù)顯著高于C組(χ2=13.111,P=0.011),其他各組間差異無統(tǒng)計學(xué)意義(P>0.05)(表1)。
表1 四組患者一般情況比較[(-±s),M(P25,P75),n(%)]
二、臨床檢驗及影像學(xué)指標(biāo)分析
超聲結(jié)果顯示,患者子宮體積29.87~547.27 cm3,平均(209.58±103.58) cm3;腺肌瘤體積5.82~169.33 cm3,平均(66.87±38.95) cm3;內(nèi)膜厚度0.2~2.2 cm,平均(0.87±0.46) cm。82例(100%)患者超聲檢查均提示肌層回聲不均,其中58例(70.73%)肌層內(nèi)點狀強回聲,38例(46.34%)宮腔受壓變形,10例(12.20%)肌層內(nèi)見囊性暗區(qū),直徑0.4~1.0 cm。18例(21.95%)超聲檢查誤診為子宮肌瘤。行腫瘤標(biāo)記物檢查的患者中,68.42%(26/38)患者的糖類抗原125(CA125)升高,50.00%(16/32)患者的CA199升高,癌胚抗原(CEA)(32/32)均為正常。患者空腹血糖(FBG)4.51~6.29 mmol/L,平均(5.31±0.48) mmol/L,升高者占比5.41%(4/74);甘油三酯(TG)0.31~3.96 mmol/L,平均(1.23±0.81) mmol/L,升高者占比21.43%(12/56);低密度脂蛋白膽固醇(LDLC)1.27~3.63 mmol/L,平均(2.57±0.63) mmol/L,升高者占比14.29%(8/56);高密度脂蛋白膽固醇(HDLC)0.75~2.60 mmol/L,平均(1.48±0.44) mmol/L,降低者占比17.86%(10/56)。34.15%(28/82)的患者合并貧血。
本研究中子宮體積、腺肌瘤體積與PBAC均無線性相關(guān)(r值和P值分別為r=0.490,P=0.033;r=0.241,P=0.351);子宮體積、腺肌瘤體積與VAS評分也均無線性相關(guān)(r值和P值分別為r=-0.220,P=0.197;r=-0.403,P=0.022)。4組超聲結(jié)果比較,子宮肌層點狀回聲的總體分布差異有統(tǒng)計學(xué)意義(P<0.05),組間兩兩比較,采用調(diào)整后P’=0.05/6=0.008為統(tǒng)計學(xué)差異標(biāo)準(zhǔn),結(jié)果顯示C組顯著高于A組(χ2=8.390,P=0.004);其余組間比較差異均無統(tǒng)計學(xué)意義(P>0.05)(表2)。
表2 四組臨床檢驗及影像學(xué)指標(biāo)分析[(-±s),n(%)]
三、診斷及治療
同期住院治療的AM患者中45.57%的患者合并子宮肌瘤,未合并子宮肌瘤等子宮良惡性疾病的患者中63.75%行子宮切除術(shù),26.56%行宮腔鏡手術(shù),1.20%行子宮動脈栓塞術(shù);行腺肌病病灶切除術(shù)的患者僅占5.44%。本研究納入的82例患者中9.76%(8/82)為彌漫性AM,其中6例行開腹手術(shù);90.24%(74/82)為局限性AM,其中70.27%(52/74)病灶位于子宮后壁,4例行開腹手術(shù)。12.20%(10/82)的患者在手術(shù)同時放置LNG-IUS,24.39%(20/82)的患者術(shù)中創(chuàng)面穿透宮腔。手術(shù)時間60~210 min,平均(108.9±37.5)min;術(shù)中出血10~525 ml,平均(132.2±123.94) ml。術(shù)中發(fā)現(xiàn)31.71%(26/82)的患者合并盆腔子宮內(nèi)膜異位癥,19.51%(16/82)合并卵巢子宮內(nèi)膜異位囊腫。術(shù)后最高體溫37.1~39.0℃,平均(37.75±0.46)℃;住院6~12 d,平均(9.1±1.7) d。4組比較差異均無統(tǒng)計學(xué)意義(P>0.05)(表3)。

表3 四組手術(shù)及術(shù)后情況比較[M(P25,P75)]
四、隨訪
26例患者術(shù)后在門診放置LNG-IUS;本研究共36例患者放置LNG-IUS,其中2例因術(shù)后2年出現(xiàn)淋漓出血,4例分別在術(shù)后2年及5年出現(xiàn)環(huán)下移而改用地諾孕素治療,其余患者無明顯不適。4例患者術(shù)后持續(xù)口服地諾孕素,無明顯不良反應(yīng)。1例術(shù)后經(jīng)陰道分娩2次,均順產(chǎn)。未使用藥物或LNG-IUS治療的患者中14.29%(6/42)分別于術(shù)后4個月、1年及2年因癥狀復(fù)發(fā)行子宮切除術(shù),聯(lián)合LNG-IUS或地諾孕素治療的患者均無復(fù)發(fā),比較二者的復(fù)發(fā)率差異有統(tǒng)計學(xué)意義(χ2=4.239,P=0.04)。
手術(shù)前后不同隨訪時間的各觀察指標(biāo)比較,結(jié)果顯示,術(shù)后患者VAS評分、PBAC評分及子宮體積較術(shù)前均有所下降,總體分布差異有極顯著統(tǒng)計學(xué)意義(P<0.001)。組間兩兩比較,結(jié)果顯示,VAS評分術(shù)后3個月、1年及5年均顯著低于術(shù)前,χ2和P值分別為35.097(P<0.001)、34.262(P<0.001)及40.972(P<0.001);術(shù)后3個月、1年及5年的PBAC評分也均顯著低于術(shù)前,χ2和P值分別為27.974(P<0.001)、23.947(P=0.001)、26.634(P=0.002);術(shù)后3個月及1年的子宮體積顯著低于術(shù)前(P<0.05),術(shù)后5年子宮體積與術(shù)前比較無統(tǒng)計學(xué)差異(P>0.05)(表4)。
表4 手術(shù)前后不同隨訪時間各指標(biāo)比較[M(P25,P75),(-±s)]
討 論
AM病因復(fù)雜、患者子宮大小及臨床癥狀均無特定表現(xiàn),臨床癥狀與病灶特征的相關(guān)研究結(jié)論也不統(tǒng)一,給規(guī)范化治療帶來困難。目前國內(nèi)外對AM病灶切除術(shù)的研究重點在于療效評價及如何降低復(fù)發(fā)率,但對患者的臨床癥狀和病灶特征的相關(guān)性分析還有所欠缺,針對不同癥狀及病灶特征是否應(yīng)選擇個體化治療方案還有待研究。本研究從臨床癥狀角度出發(fā),將需行手術(shù)治療的患者分為經(jīng)量增多組、痛經(jīng)加重組、經(jīng)量增多合并痛經(jīng)加重組和子宮增大無癥狀組,探討AM病灶切除術(shù)治療效果的同時對不同癥狀患者的臨床特征進(jìn)行分析,以期提高對疾病的認(rèn)識并更好地指導(dǎo)臨床治療,具有重要的診療意義。
AM多發(fā)生于育齡期經(jīng)產(chǎn)婦,發(fā)病率為1.03%~35%[7-8]。但近年研究發(fā)現(xiàn),有慢性盆腔痛病史的10~20歲年輕女孩中,患病率高達(dá)46.0%[9]。22.2%~50%的AM患者出現(xiàn)月經(jīng)過多[10-11],痛經(jīng)發(fā)生率27.1%~48%[11-12],33%的患者沒有癥狀[13]。本研究中患者平均年齡(38.2±6.9)歲,病程平均(5.99±4.53)年,如果疾病早期不能及時診斷及治療,這種慢性疾病將造成異常子宮出血、盆腔疼痛和不孕,嚴(yán)重影響患者生活質(zhì)量及生育能力[14]。AM發(fā)病機制包括:(1)子宮內(nèi)膜-肌層界面的微創(chuàng)傷;(2)子宮內(nèi)膜侵入肌層的能力增強;(3)子宮肌層干細(xì)胞化生;(4)逆流經(jīng)血中的子宮內(nèi)膜細(xì)胞從漿膜侵入肌層;(5)局部類固醇和垂體激素異常誘發(fā)病變;(6)遺傳因素等[15]。本研究結(jié)果顯示,87.8%的患者平均妊娠(2.8±1.5)次,78.0%的患者平均分娩(1.3±0.5)次,70.7%的患者有人工流產(chǎn)史;78.0%的患者有痛經(jīng)癥狀,VAS平均(6.79±2.34)分;63.4%的患者經(jīng)量增多,9.8%的患者無明顯癥狀;痛經(jīng)且經(jīng)量增多者占51.2%,其中71.4%首先出現(xiàn)痛經(jīng),23.8%為兩種癥狀同時出現(xiàn);痛經(jīng)加重組妊娠次數(shù)顯著高于經(jīng)量增多合并痛經(jīng)加重組,提示多次妊娠、分娩、人工流產(chǎn)引起的內(nèi)膜肌層界面受損可能為AM發(fā)病病因,且患病風(fēng)險大小取決于損傷的嚴(yán)重程度及損傷的方式,這與之前文獻(xiàn)報道觀點[16]一致。痛經(jīng)是最常見且較早出現(xiàn)的癥狀,經(jīng)量增多常出現(xiàn)在痛經(jīng)之后,可能是疾病進(jìn)展的表現(xiàn)。青少年的痛經(jīng)可能與子宮過度蠕動有關(guān),繼而增加了子宮內(nèi)膜細(xì)胞及干細(xì)胞滲漏或遷移的風(fēng)險[17]。加強宣教、重視青少年痛經(jīng)癥狀的治療,緩解子宮過度收縮,避免非計劃妊娠,可能對疾病預(yù)防有益。
本研究中51.2%的患者超重,合并盆腔子宮內(nèi)膜異位癥或卵巢子宮內(nèi)膜異位癥者占51.22%。同期住院治療的AM患者中合并子宮肌瘤者占45.57%。AM是雌激素依賴性疾病,肥胖是體內(nèi)雌激素水平升高的原因之一,異位病灶促炎介質(zhì)也可上調(diào)芳香化酶表達(dá)增加局部雌激素水平[18],且研究發(fā)現(xiàn)AM患者在位子宮內(nèi)膜中KRAS突變導(dǎo)致孕酮受體水平降低,孕激素治療效果下降[19]。因此,全身及局部雌激素水平升高、孕激素受體水平降低可能是干擾藥物治療效果、促使內(nèi)膜細(xì)胞增殖及血管生成的重要因素。對于反復(fù)藥物治療失敗的患者,控制體重及徹底清除盆腔、子宮內(nèi)膜異位病灶是否能降低雌激素水平、增強孕激素療效值得進(jìn)一步研究。
文獻(xiàn)報道,AM患者經(jīng)量和疼痛程度均與肌層浸潤程度顯著相關(guān)[20],而與病灶深度之間缺乏明顯相關(guān)性[21]。AM臨床特征的異質(zhì)性導(dǎo)致術(shù)前診斷準(zhǔn)確率僅為36.4%[22],超聲是最常用的輔助檢查方法。研究發(fā)現(xiàn),子宮肌層囊腫是AM最特異的超聲特征,而肌層非均質(zhì)是最敏感的特征,敏感度為88%,準(zhǔn)確度為75%[23]。文獻(xiàn)報道子宮輸卵管造影術(shù)可以觀察到AM患者子宮腔變形,78%的彌漫性AM患者和54%的局限性AM患者會發(fā)生宮腔變形,而沒有AM的女性則為37%[24]。目前文獻(xiàn)中超聲檢查AM宮腔變形發(fā)生率的統(tǒng)計數(shù)據(jù)還比較缺乏,其與癥狀之間的關(guān)系尚不明確。本研究中21.95%的患者術(shù)前超聲誤診為子宮肌瘤,所有患者均提示肌層回聲不均,70.73%提示肌層內(nèi)點狀強回聲,46.34%提示宮腔受壓變形。可見肌層回聲不均及點狀強回聲是AM典型的超聲特征,對臨床癥狀不典型的患者可結(jié)合超聲特征及CA125、CA199與子宮肌瘤進(jìn)行鑒別,以提高術(shù)前確診率。本研究結(jié)果顯示子宮體積、腺肌瘤體積同VAS評分及PBAC均無明顯相關(guān)性,4組間子宮體積、腺肌瘤體積、宮腔變形比例均無顯著差異,而經(jīng)量增多合并痛經(jīng)加重組肌層內(nèi)點狀回聲比例顯著高于經(jīng)量增多組。之前亦有文獻(xiàn)報道,AM臨床癥狀與子宮大小及腺肌瘤體積均無顯著相關(guān)性[25],痛經(jīng)可能與異位病灶在肌層內(nèi)的彌散程度有關(guān),是否有線性相關(guān)還需擴大樣本量進(jìn)一步研究。經(jīng)量增多的影響因素可能比較復(fù)雜,本研究未發(fā)現(xiàn)特異性的評價指標(biāo),但4組間宮腔變形率比較P值為0.081,不能除外宮腔形態(tài)與出血或痛經(jīng)癥狀有關(guān),也可能是由于樣本量不足產(chǎn)生的結(jié)果偏倚,后續(xù)仍需進(jìn)行深入探索。
AM的手術(shù)或藥物治療目前尚沒有國際指南可以遵循[26]。本研究中36.6%的患者術(shù)前未接受過任何治療,17.1%的患者曾放置LNG-IUS,9.8%接受過中藥治療,43.9%間斷使用過GnRH-a,9.8%曾口服避孕藥治療,1例使用過磁波治療,接受非手術(shù)治療的患者病情未得到有效控制。對于藥物治療無效又希望保留子宮功能的患者來說,病灶切除術(shù)成為主要選擇。本研究中90.24%為局限性AM,4例行開腹手術(shù);9.76%為彌漫性AM,其中6例行開腹手術(shù),手術(shù)均順利完成,術(shù)后未發(fā)生感染等并發(fā)癥。手術(shù)途徑可根據(jù)患者年齡、有無生育要求、病灶分布及術(shù)者經(jīng)驗來決定,病灶局限者可選擇腹腔鏡,以楔形切除術(shù)為主;對于病灶較大或彌漫性腺肌病以開腹手術(shù)為宜,可采用三瓣法徹底清除病灶后進(jìn)行重疊縫合[27],縫合時應(yīng)注意不要留下腔隙。有文獻(xiàn)報道AM合并盆腔子宮內(nèi)膜異位癥的發(fā)生率在21.3%~91.1%之間[28]。本研究中此類情況的發(fā)生率為31.71%,但因12.2%為開腹手術(shù),視野受限可能會影響盆腔子宮內(nèi)膜異位病灶的探查及診斷,影響數(shù)據(jù)準(zhǔn)確性。因此在開腹手術(shù)過程中應(yīng)更加仔細(xì)探查,對同時存在的子宮內(nèi)膜異位病灶進(jìn)行清除。AM完全切除病灶后痛經(jīng)緩解率為70%~90%,月經(jīng)改善率為70%~92%[29],僅接受手術(shù)的患者中大約2.80%~13.95%在第1年末復(fù)發(fā),14.28%~49%在接下來的24個月內(nèi)復(fù)發(fā)[2]。本研究結(jié)果顯示與術(shù)前比較,術(shù)后3個月、1年及5年的VAS評分、PBAC評分均顯著降低(P<0.001),術(shù)后3個月及1年的子宮體積也顯著低于術(shù)前(P<0.05)。病灶切除術(shù)可顯著緩解癥狀,子宮體積在5年內(nèi)縮小明顯,給有生育要求的患者提供了備孕的機會。但隨時間延長,子宮仍會緩慢增大,放置LNG-IUS的患者中有6例(16.67%)在術(shù)后2~5年因陰道淋漓出血或環(huán)下移改用地諾孕素治療,遠(yuǎn)期效果還在隨訪觀察中。僅接受手術(shù)治療的患者中14.29%在2年內(nèi)復(fù)發(fā),術(shù)后輔助LNG-IUS或地諾孕素治療可有效減少復(fù)發(fā)率,因此對AM應(yīng)進(jìn)行長期系統(tǒng)的管理。
綜上所述,子宮體積及腺肌瘤體積與癥狀無明顯相關(guān)性,肌層內(nèi)病灶彌散程度可能與痛經(jīng)有關(guān)。AM病灶切除術(shù)可持久緩解癥狀、5年內(nèi)子宮體積縮小作用明顯,術(shù)后聯(lián)合LNG-IUS或地諾孕素治療可顯著減少復(fù)發(fā)風(fēng)險。但本研究因樣本量有限,且僅部分(20.73%~90.24%)患者隨訪至術(shù)后1~5年,結(jié)果可能存在一定偏倚,后續(xù)需進(jìn)一步擴大樣本量進(jìn)行深入研究,不斷提高對AM疾病的認(rèn)識及診療水平。

