探討3D可視化技術與個體化精準治療在骨與軟組織腫瘤中的運用效果
韓先偉 蔣惠君
(空軍軍醫大學附屬唐都醫院骨七科,陜西 西安 710000)
骨與軟組織腫瘤發生于骨骼系統組織,患者表現為局部疼痛、腫脹,并會出現壓迫癥狀、病理性骨折,嚴重危害患者的身體健康[1]。3D可視化技術利用3D重構模型,清晰的顯示骨骼結構以及腫瘤與周圍組織的解剖形態,具有可視化、立體化、動態化的特點,能夠為手術方案的制定提供精準的參考依據,進而選擇正確的手術路徑。根據患者的實際情況,實施個體化精準治療,將腫瘤組織完整切除的同時,減輕手術創傷,有利于術后的快速、良好恢復[2]。相比于常規的手術治療方式,3D可視化技術與個體化精準治療在手術療效和安全性方面有著顯著的優勢。本研究選取我院2018年4月~2021年9月期間收治的42例骨與軟組織腫瘤患者作為研究對象,探討以3D可視化技術為指導的個體化精準治療方法及其應用療效。報告如下。
1 資料與方法
1.1一般資料 研究對象為我院2018年4月至2021年9月期間收治的42例骨與軟組織腫瘤患者,應用隨機數字表法,行分組對照研究(觀察組和對照組各21例)。觀察組:男/女=13/8,年齡29~71歲,平均年齡(47.21±15.06)歲。內生軟骨瘤7例,骨肉瘤5例,骨巨細胞瘤3例,多形性未分化肉瘤4例,透明細胞肉瘤2例。對照組:男/女=11/10,年齡27~80歲,平均年齡(46.93±14.92)歲。內生軟骨瘤5例,骨肉瘤7例,骨巨細胞瘤3例,多形性未分化肉瘤5例,透明細胞肉瘤1例。基本資料經統計差異無統計意義,具有可比性(P>0.05)本研究經由醫院倫理委員會批準,研究對象均知情同意。納入標準:(1)符合骨與軟組織腫瘤的診斷標準[3]。(2)原發性腫瘤。(3)單發病灶。排除標準:(1)不符合手術指征。(2)合并其他惡性腫瘤疾病。(3)中途退出研究者。
1.2方法 對照組(常規手術治療):經過CT、MRI檢查,確定腫瘤病灶位置。行全身麻醉,根據腫瘤病灶位置,作手術切口,暴露腫瘤組織,將腫瘤組織完整切除。完成手術操作后,出現骨缺損情況時,填充骨水泥異體骨,應用鋼板固定。完成手術后,應用石膏對患肢進行外固定。觀察組(3D可視化技術+個體化精準治療)應用3D可視化技術,將影像學檢查數據(CT、MRI)輸入計算機,經相關軟件處理后,進行圖像融合、三維重建,形成3D可視化模型,將腫瘤病灶及周圍組織清晰顯示出來,應用不同顏色區分。結合3D可視化模型,進行旋轉、放大及透明化處理,分析腫瘤病灶的解剖形態,以此為參考,制定手術治療方案。明確手術路徑以及手術操作的角度、深度,通過模擬手術的效果,評估手術方案是否安全、可行。然后以3D可視化模型為指導,實施手術操作,行全身麻醉,沿手術路徑作切口,暴露腫瘤組織,精準實施手術切除操作。術后填充骨水泥異體骨,進行鋼板固定、石膏外固定處理。術后隨訪6個月,觀察兩組患者的術后恢復情況。觀察指標:(1)手術指標:在3D可視化技術+個體化精準治療(觀察組)和常規手術治療(對照組)期間,針對骨與軟組織腫瘤患者的手術時間、住院時間進行記錄,檢測術中出血量、引流量,對比兩組患者各項手術指標的差異性。(2)術后并發癥:經手術治療后,觀察兩組骨與軟組織腫瘤患者是否發生神經損傷、感染、出血等并發癥,統計發生并發癥的患者比例。
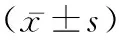
2 結 果
2.1兩組骨與軟組織腫瘤患者的手術指標 相比于對照組,觀察組患者的手術時間、住院時間相對更短(P<0.05),術中出血量、引流量相對更低(P<0.05),見表1。
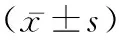
表1 兩組骨與軟組織腫瘤患者的手術指標對比
2.2兩組骨與軟組織腫瘤患者的術后并發癥發生情況 觀察組患者的術后并發癥發生率相對更低(P<0.05),見表2。
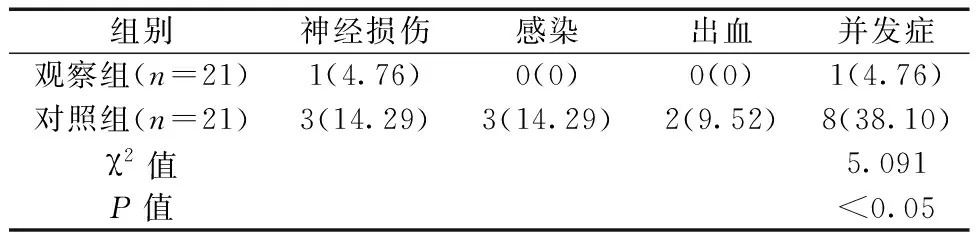
表2 兩組骨與軟組織腫瘤患者的術后并發癥發生情況觀察[n(%)]
2.3手術治療過程中的3D可視化分析 根據1例骨與軟組織腫瘤患者的診療情況進行分析,術前腫瘤部位的影像學資料進行分析。術中,應用圖像融合、三維重建處理,形成立體化的模型。模擬手術操作,精準個體化手術方案。以3D可視化模型為指導,實施個體化精準治療,預后良好。
3 討 論
骨與軟組織腫瘤的發生,會引起疼痛、腫脹等癥狀,嚴重則會出現病理性骨折,導致肢體活動受限。手術是骨與軟組織臨床治療的主要選擇,通過切除腫瘤病灶,控制病情進展[4]。但是骨與軟組織腫瘤的手術治療存在較高的技術難度,主要與腫瘤及周圍組織的解剖結構復雜有關,在實施手術操作的過程中,切除腫瘤時,往往會對周圍的血管、神經形成損傷,導致并發癥的發生,影響手術治療效果以及術后康復[5]。在常規的手術治療中,更多的依賴于醫生的專業技能、臨床經驗,同時需要具備良好的空間想象能力,進而處理好腫瘤病灶毗鄰的組織,但是實際的應用效果并不理想,術后并發癥發生風險較高。患者術后康復進程緩慢[6]。
為了提高骨與軟組織腫瘤手術治療的安全性,需要更加精準、精細的實施手術操作[7]。術前,應用3D成像技術,將腫瘤部位的影像學資料進行圖像融合、三維重建處理,形成立體化的模型,能夠將腫瘤及周圍組織的解剖形態、結構清晰顯示出來,可以利用該模型進行模擬手術的操作演示,制定更為安全、可行的手術方案[8]。術中,以3D可視化模型為指導,按照正確的手術路徑,實施個體化精準治療,手術操作的精準度與安全性得以顯著提升。在徹底切除腫瘤組織的同時,避免周圍的血管、神經受到損傷,降低并發癥的發生風險,進而促進患者的快速、良好康復[9]。應用3D成像技術,可以有效減少手術操作中的誤差,進而有效減輕手術的創傷性[10]。
本組研究結果顯示,觀察組骨與軟組織腫瘤患者的手術治療過程中,以3D可視化技術為指導,實施個體化精準治療,手術耗時比接受常規手術治療的對照組更短,患者術中出血量、引流量比對照組更低,患者住院時間比對照組更短。相比之下,觀察組患者的各項手術指標均優于對照組,充分反映出3D可視化技術+個體化精準治療的優勢。應用3D可視化技術,能夠具體了解腫瘤病灶及周圍組織的解剖形態,進而制定安全、可行的手術方案,為手術操作提供精確的指導,可以更加高效的完成手術操作,縮短了手術時間。手術操作精確度的提升,可以有效減少術中出血,保障手術治療的安全性,對于加快術后恢復有著積極的影響。本文結果顯示,4.76%的觀察組患者出現并發癥,顯著低于接受常規手術治療的對照組,進一步反映出了3D可視化技術聯合個體化精準治療的安全性。手術治療期間,以3D可視化模型為參考,實施個體化精準治療,能夠更好的保護腫瘤病灶周圍的神經、血管,降低神經損傷、感染、出血等并發癥的發生風險。但是本研究存在著一定的局限性,由于研究樣本量較少,得出的研究結果,并不能完全反映出3D可視化技術+個體化精準治療骨與軟組織腫瘤的優勢,還需要進一步擴大樣本量,更加深入的進行研究,進而得出更為精準的研究結論,為骨與軟組織腫瘤的臨床治療提供重要的參考與指導。
綜上所述,在3D可視化技術在骨與軟組織腫瘤個體化精準治療中的運用,可以有效提高手術治療的安全性,降低手術治療風險,進而有效促進患者的快速良好康復。

