關節鏡下髕骨成形聯合外側支持帶松解對髕股關節炎患者的臨床療效分析
張璇,姚五平,李玉吉,王宇杰,方雨婷,趙興龍,柳直*
(1.甘肅中醫藥大學,甘肅 蘭州 730000;2.甘肅省中醫院關節骨二科,甘肅 蘭州 730050)
髕股關節炎是骨關節炎中最常見的一種類型,包括脛股骨關節炎和髕股骨關節炎,其中髕股關節炎由于長期膝關節外側支持帶攣縮纖維化,導致髕股關節生物力學的改變,造成髕骨外傾,關節面壓力異常增高,最終導致髕股關節軟骨退變[1]。此外由于外側支持帶緊張攣縮,也會導致神經叢、肌腱炎、滑膜炎和髕骨內的局灶性病變[2]。本文探討采用關節鏡輔助下髕骨成形聯合外側支持帶松解治療髕股關節炎,同時進行術前、術后影像學指標及步態參數改變的對比研究,以期通過影像學指標及步態參數的改變,客觀評估治療效果并探討影像學參數與步態兩者之間的相關性。
1 資料與方法
1.1 納入與排除標準 納入標準:(1)髕股關節炎患者均為單側患病;(2)kellgren-lawrence(K-L)分級為Ⅰ~Ⅲ級,髕股關節炎嚴重程度分級為Ⅰ~Ⅲ度;(3)經保守治療至少3個月以上且效果不佳。(4)脛股關節間隙正常,不合并交叉韌帶、半月板及內外側副韌帶損傷;排除標準:(1)風濕性、類風濕性及存在化膿性膝關節類患者;(2)心、肝、腎及骨髓造血系統嚴重疾病患者;(3)凝血功能障礙、結核及骨腫瘤疾病患者。
1.2 一般資料 選取2020年12月至2022年1月在甘肅省中醫院關節骨科確診為髕股關節炎行關節鏡手術的患者,按照納入與排除標準共75例納入研究,其中男32例,女43例;年齡42~67歲,平均(56.10±8.17)歲;病程3.4~5.7年,平均(4.20±2.44)年;左膝42例,右膝33例;身高1.51~1.77 m,平均(1.62±0.05) m;體重51~77 kg,平均(67.80±3.54) kg;身體質量指數(body mass index,BMI)為22.6~29.9 kg/m2,平均(25.81±1.89) kg/m2。
本研究受試者及家屬均簽署知情同意書,課題經甘肅省中醫院倫理委員會許可。
1.3 治療方法 麻醉成功后,術區常規消毒鋪巾,關節鏡選用標準的前內外側常規入路。患者進行全面探查,明確髕骨軌跡及髕股關節軟骨退變情況,對軟骨缺損進行分級。鏡下探查在屈伸膝關節時髕骨軌跡向外側偏移的情況,在距離髕骨外上緣1.0 cm處自近端向遠端縱向松解髕骨外側支持帶,逐層松解關節囊與髕骨外側支持帶的淺深兩層,并對病變的滑膜進行清理。再次屈伸膝關節,顯示髕骨軌跡改善、髕骨內外側張力平衡、髕股軌跡恢復時結束松解。繼續探查髕股關節及股骨外髁軟骨的退變情況,觀察滑車和髕骨外側關節面之間的撞擊情況,并量化骨關節炎的嚴重程度。使用磨鉆或髓核鉗修整髕股關節面,髕骨外側行1.0~1.5 cm骨切除術,包括骨贅和髕骨外側小關節面,使其邊緣光整,以恢復正常的髕骨解剖結構,并減少因髕股撞擊引起的骨內壓力,電刀對滑車周圍神經進行阻滯(見圖1)。沖冼關節腔,縫合切口,無菌敷料加壓包扎。

a 外側支持帶松解 b 清理髕骨周圍滑膜增生 c 髕骨成形 d 去神經化
1.4 術后處理 術后密切觀察患者雙下肢血運、感覺及皮溫,2~3 d后可行股四頭肌收縮鍛煉,1周后部分負重行膝關節屈伸鍛煉,術后2周可完全負重狀態下行膝關節屈伸及股四頭肌鍛煉。術后6、12個月復查影像學指標及步態參數。
1.5 觀測指標
1.5.1 影像學指標 所有患者術前、術后6個月、術后12個月常規拍30 °髕骨軸位X線片、膝關節負重正側位X線片及膝關節CT。通過測量髕骨Insall指數、Peel指數評價是否為高位髕骨或低位髕骨。在髕骨軸位片及膝關節CT上測量外側髕骨角、髕股適合角、髕骨傾斜角,評價髕股關節是否正常,有無髕股外傾、脫位等情況。
(1)Insall指數:攝屈膝30 °側位X線片,測量髕腱長度,即自髕骨下極至脛骨結節頂點上緣;再測量髕骨最長對角線的長度。兩者之比正常值為0.8~1.2,>1.2為高位髕骨,<0.8為低位髕骨。(2)Peel指數:攝屈膝30°側位X線片,作脛骨平臺線,由髕骨關節面最下點至脛骨平臺線做垂線,測算與髕骨關節面長度的比值(b/a)。男性正常值為0.85~1.09,女性正常值為0.79~1.09;高于正常值為高位髕骨,低于正常值為低位髕骨。(3)外側髕骨角:股骨內外髁最高點連線與髕骨外側面切線延長線的夾角。開口朝外為正值,正常人群為(7.8±3.1) °。(4)髕股適合角:畫一線平分滑車溝角,再畫第2條線連接滑車凹最低點和髕骨嵴最低點,兩線之間的夾角為適合角,夾角在平分線的外側為正值,在內側為負值。正常人群為(-8±9)°,>16°為髕骨外側半脫位。(5)髕骨傾斜角:髕骨內外側頂點連線和股骨內外側髁連線的夾角。開口向內為正值,向外為負值,正常人群為(11.0±2.5) °,正常值不應>15 °。
1.5.2 步態檢測參數 所有患者在術前、術后12個月檢測步行時空參數;雙腳的步速、步頻、步距、支撐時間、步幅持續時間、重量分配等參數的測量,所收集的數據通過采集接口盒,進入電腦端軟件處理。
1.5.3 步態測試 步態周期是一系列循環進行的動作,一個步行周期由腳的觸地開始,而一般而言觸地的是腳跟,所以周期的起始位置一般也就由腳跟觸地作為參考點,而完成位置則是由前面觸地的同一只腳再次和地面接觸作為依據。步態分析測量能夠客觀反應患者的平衡能力、步行能力、步行適應能力,術前及術后步態分析結果的對比研究可以客觀評價測試的效果(見圖2)。

圖2 患者進行步態參數檢測照
1.6 儀器與設備 C-Mill(步態復健系統),序列號:SY011-0040,制造商:Motek Medical BV。
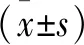
2 結 果
2.1 影像學指標 治療前及治療后6個月、12個月進行影像學指標比較,對比治療前后Insall指數、Peel指數、外側髕骨角、髕股適合角、髕骨傾斜角,結果治療后較治療前各指標改善明顯,差異有統計學意義(P<0.05,見表1)。說明關節鏡下髕骨成形聯合外側支持帶松解術在一定程度上能改善膝關節的功能,且隨著治療時間的增加,外側髕骨角、髕骨適合角、髕骨傾斜角有更進一步的改善。
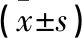
表1 治療前后影像學指標比較
2.2 步態參數 術前、術后12個月進行步態測試分析,獲得步行時空參數;雙腳的步距、步頻、步速、支撐時間、重量分配等數據。對比治療前后步態參數,術后12個月患者步態改善明顯,差異有統計學意義(P<0.05,見表2)。
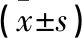
表2 治療前后步態參數比較
2.3 影像學指標與步態參數相關性分析 通過影像學指標與步態參數的對比,影像學參數的改善與步態存在一定相關性,其中外側髕骨角與步態呈正相關,相關系數(r值)范圍為0.512~0.682,與步速相關性最高,而Insall指數、Peel指數、髕股適合角、髕骨傾斜角呈負相關,相關系數(r值)范圍為-0.831~-0.143。從整體來分析影像學參數與步頻、步距相關性較低,與支撐相、重量分配相關性較高(見表3)。

表3 影像學指標與步態參數的相關性分析
2.4 典型病例 49歲女性患者,右膝疼痛不適1年余,既往體健。查體:右膝關節局部壓痛,膝關節屈曲、伸直活動均受限,余四肢關節未見明顯異常;診斷:右膝髕股關節炎(K-L分級Ⅲ級)。擇期行關節鏡下髕骨成形聯合外側支持帶松解術。術后2~3 d后可行股四頭肌收縮鍛煉,1周后部分負重行膝關節屈伸、股四頭肌等長收縮及直腿抬高鍛煉,術后2周可在完全負重狀態下行膝關節屈伸及股四頭肌鍛煉。手術前后影像學資料見圖3~5。

圖3 術前膝關節CT示髕骨傾斜,髕股關節面增生,外側髕骨骨贅生成 圖4 術后1個月膝關節CT示髕骨傾斜角恢復,骨贅清除 圖5 術后6個月膝關節CT示髕骨傾斜角度明顯恢復,髕骨關節恢復正常
3 討 論
髕股關節炎是一種累及軟骨及其周圍軟組織的退行性關節疾病[3]。發病率隨年齡的增長而增加,女性的發病率高于男性[4]。除了關節軟骨的損傷外,還有關節下骨的重塑、骨贅的形成、外側支持帶的攣縮、關節周圍肌肉的弱化[5-6],這些變化可能是由于髕股關節組織的破裂和異常增生致生物力學不平衡的結果[7]。發生髕股關節炎的風險是由全身因素和局部因素決定的,這些因素包括氧化損傷、軟骨變薄、肌肉無力和本體感覺減少[8]。此外,維持組織穩態的基本細胞機制隨著年齡的增長而下降,導致對應激或關節損傷的反應不足,從而導致關節軟骨的進一步破壞[9]。
3.1 髕股成形聯合外側支持帶松解的優勢 近年來隨著快速康復理念的深入,以往開放手術盡管能夠獲取較為穩定的生物力學環境,但需要不斷剝離軟組織,獲取較為清晰的手術視野,不可避免地損傷神經與血管,導致術后發生并發癥的概率增加,因此追求骨科手術的安全性、精細度和準確度成為目前手術發展的方向之一。對于輕中度髕骨關節炎患者,髕骨成形聯合外側支撐帶松解是臨床中較為認可的手術方式,具有手術創傷小、術野直觀、恢復較快等優勢,符合微創理念。據既往研究報道,術后患者滿意度達90%[10]。劉效仿等[11]通過回顧性研究發現髕骨成形聯合外側支撐帶松解,對髕股關節炎患者影像學指標采用西安大略和麥克馬斯特大學(the Western Ontario and McMaster Universities,WOMAC)骨關節炎指數、健康調查表-12(12-item short form health survey,SF-12)評估膝關節整體功能狀態、生活質量的改善情況,結果均有明顯改善。關節鏡下髕骨成形聯合外側支持帶松解對改善髕股關節炎的機制,國內外學者研究表明[12-13]:(1)髕股關節在整個下肢活動中起到了維持動態平衡的作用,通過股四頭肌整體牽拉使得髕骨關節在規定的骨性結構中滑動,由于股外側肌的肌力遠遠大于股內側肌肌力,這就解釋了在大多數髕股關節炎患者都存在髕股外傾的現象。松解髕骨外側支持帶,解決了外側軟組織的緊張,從而糾正髕骨的外移和傾斜。(2)由于髕骨關節炎患者長期髕骨外傾,導致生物力學紊亂,造成髕股關節面壓力進一步增大,髕骨成形聯合外側支持帶松解術一方面改善了髕骨關節的滑車軌跡,恢復正常的生物力學,另一方面通過清除髕骨外側的異常增生,恢復外側髕骨角和髕股間隙,減輕髕股關節的壓力。
另外需要說明的是,并不是所有的髕骨關節炎患者都可以用此手術方式治療,對于重度髕骨關節炎,單純的關節鏡手術可能達不到預期效果,需要行髕股關節置換等進一步的治療。對于合并脛股關節炎患者,需要在術前做詳細的體格及影像學檢查,如果存在多間室的病變,則需要改變治療方式。
3.2 髕股關節生物力學與步態的關系 在解剖功能上,膝關節由脛股關節和髕股關節組成,其中脛股關節通過人體自身重量從股骨傳遞到脛骨,同時提供鉸鏈狀的矢狀面關節旋轉以及較小程度的脛骨軸向旋轉[14]。髕股關節通常為伸膝裝置中最主要的組成部分,髕股關節在整個膝關節屈伸過程中起到動力學的支點作用,隨著身體進入步態周期的站立階段,股四頭肌群和髕股關節以及脛骨前關節和踝關節會消散向前的壓力[15]。與膝關節其他區域相比,髕股關節負荷可能達到體重的6.5倍,而改變力分布的軟骨損傷可能導致更高的負荷[16]。髕骨傾斜異常、對齊不良、跟蹤不良以及髕骨或滑車發育不良可進一步改變力的分布,從而導致步態的改變。雖然這個運動單元的同心動作是膝關節的延伸,但髕股關節在步態、跑步或跳躍時是偏心的[17]。在臨床中,目視檢查髕股關節炎患者是一個人行走表現的第一印象,也是進一步分析的基礎。定量的步態分析可以幫助識別任何病理狀況,提供有關疾病進展的信息,因此通過步態參數的改變來分析髕股關節的影響有一定的指導意義[18-19]。
3.3 步態參數與影像學指標的相關性 髕股關節炎患者在臨床中主要表現為膝前區的疼痛,尤其對膝關節屈伸影響較大,也是患者就診過程中急需解決的問題[20]。當股四頭肌無力時,膝關節的關節負荷增加可能引發髕股關節進一步退變,特別是當關節有癥狀時,髕股關節炎本身可能會導致廢用性股四頭肌無力[21-22]。對于髕骨關節炎療效評價多傾向于患者主觀判斷,由于患者的主觀感受為疼痛及膝關節功能的影響,個體差異較大,不同個體之間對疼痛的耐受以及敏感程度具有很大的差異,易造成影像學改變與患者主訴不相符等問題[23]。近年來隨著影像學指標及步態參數的研究越來越深入,可以從動態、客觀的角度來評價膝關節的功能,通過數字的量化指標來評價膝關節的功能[24]。本研究通過Pearson相關系數對影像學指標和步態分析指標進行相關性分析,研究結果顯示:影像學參數的改善與步態存在一定相關性,其中外側髕骨角與步態呈正相關,相關系數(r值)范圍為0.512~0.682,與步速相關性最高;而Insall指數、Peel指數、髕股適合角、髕骨傾斜角與步態呈負相關,相關系數(r值)范圍為-0.831~-0.143。從整體來分析影像學參數與步頻、步距相關性較低,與支撐相、重量分配相關性較高。
3.4 小結與展望 本研究基于步態分析和影像學指數的改變,探討關節鏡下髕骨成形聯合外側支持帶松解對髕股關節炎患者的影響,研究結果顯示:(1)關節鏡下髕骨成形聯合外側支持帶松解術治療髕股關節炎,對髕股關節影像學Insall指數、Peel指數、外側髕骨角、髕股適合角、髕骨傾斜角等參數的改善在術后第6個月較明顯,且隨著治療時間的增加,在術后12個月Insall指數、Peel指數、髕骨傾斜角參數趨于穩定,而髕股適合角、髕骨傾斜角有進一步的改善。(2)關節鏡下髕骨成形聯合外側支持帶松解術可有效改善步態參數,對比治療前后雙腳的步距、步頻、步速、支撐相、重量分配等步態參數改善明顯。總之,關節鏡下髕骨成形聯合外側支持帶松解對髕股關節炎患者影像學及步態的改善有一定的指導意義,且影像學與步態存在一定相關性。本研究不足之處,由于受課題研究時間限制,收集病例的樣本量相對較少,術后隨訪時間較短,希望今后可以開展更為嚴謹的前瞻性的大樣本臨床對照研究,為指導臨床提供更為科學的依據。

