頭穴叢刺結合康復技術在急性腦卒中康復治療中的應用價值分析
范振林 高玉竹
腦卒中為臨床常見腦血管疾病, 發病基礎為腦循環障礙引發腦神經功能損傷及語言、運動等神經損傷障礙癥狀, 影響患者日常生活能力[1]。其中急性腦卒中為患者腦循環障礙急性期, 此階段患者存在進行性腦神經功能損傷, 有效治療方案可降低其腦神經損傷程度、改善預后。對急性腦卒中患者常規康復技術治療中, 以良肢位擺放、障礙癥狀針對性治療為主, 但治療效果相對有限[2]。針刺為中醫傳統治療方案, 其在對卒中患者治療中, 通過改善腦循環可緩解患者腦神經損傷情況。其中頭穴叢刺為針灸專家于致順教授結合臨床經驗、科研工作提出的腦卒中針刺治療方案, 其中以叢刺長留針在臨床研究中備受關注, 通過結合患者不同時期運動狀態進行頭部穴區刺激, 可通過生物電效應作用, 加強大腦皮質刺激, 改善臨床癥狀[3]。為此, 本次研究選取吉林省人民醫院2021 年1~12 月期間收治的86 例急性腦卒中患者, 探究在其常規康復技術治療基礎上應用頭穴叢刺技術治療的臨床價值, 報告如下。
1 資料與方法
1.1 一般資料 選取吉林省人民醫院2021 年1~12 月期間收治的86 例急性腦卒中患者, 隨機分為A 組與B 組, 各43 例。兩組患者一般資料對比差異無統計學意義(P>0.05), 具有可比性。見表1。
表1 兩組一般資料對比[n(%), ±s]
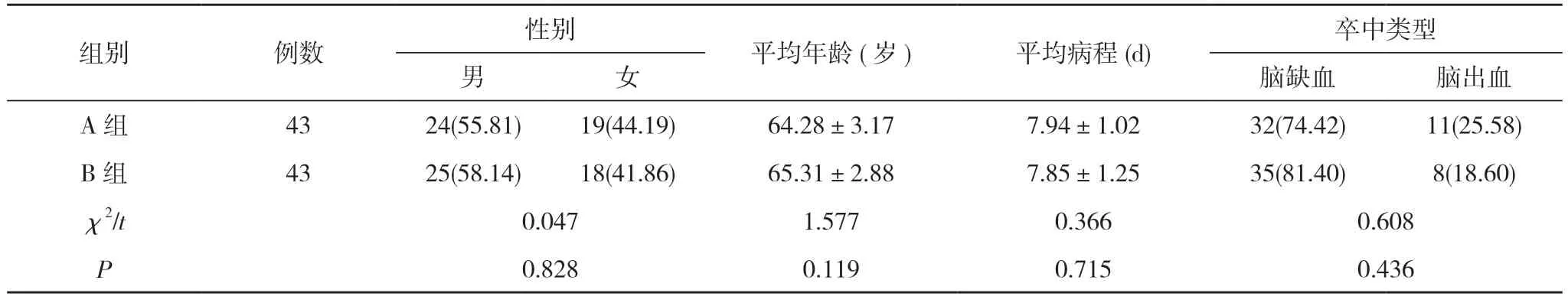
表1 兩組一般資料對比[n(%), ±s]
注:兩組對比, P>0.05
組別 例數 性別 平均年齡(歲) 平均病程(d) 卒中類型男女腦缺血 腦出血A 組 43 24(55.81) 19(44.19) 64.28±3.17 7.94±1.02 32(74.42) 11(25.58)B 組 43 25(58.14) 18(41.86) 65.31±2.88 7.85±1.25 35(81.40) 8(18.60)χ2/t 0.047 1.577 0.366 0.608 P 0.828 0.119 0.715 0.436
1.2 納入及排除標準 納入標準:①均符合缺血性腦卒中[4]、腦出血[5]診斷標準;②均經臨床體征、頭顱CT 等診斷確診;③病程<14 d;④患者和(或)家屬對研究知情同意。排除標準:①腦梗死后腦出血;②短暫性腦缺血;③腔隙性梗死、后循環梗死;④不可控高血壓;⑤取穴部位皮膚表面潰瘍、感染性疾病;⑥存在嚴重關節畸形等影響患者肢體功能康復疾病。
1.3 方法 A 組采用常規康復技術治療:床上良肢位擺放, 給予患側關節床上被動活動及肌肉按摩, 定時翻身按摩受壓部位, 避免壓瘡;隨患者進入恢復期后, 結合患者功能障礙情況實施針對性康復治療, 包括偏癱肢體運動治療、語言障礙治療、吞咽障礙治療等。
B 組采用頭穴叢刺結合康復技術治療:①頭穴叢刺:取頂區、頂前區, 皮膚表面常規消毒后, 取毫針(華佗牌, 0.35 mm×40 mm), 與皮膚呈15°進針刺入30 mm, 以進針角度為方向進行毫針捻轉, 200 次/min,5 min;②長留針、間斷捻轉:捻轉后留針6~8 h;留針期間, 每間隔30 min 捻轉1 次, 直至出針;留針期間與A 組應用相同方法進行康復技術治療。
15 d 為1 個療程, 兩組均治療1~3 個療程。
1.4 觀察指標及判定標準 ①腦神經功能:以NIHSS 評分[6]評價, 總分范圍0~42 分, 評分越高患者腦神經功能障礙越嚴重;②肢體運動能力:以Fugl-Meyer 評分[7]評價, 總分范圍0~100 分, 評分越高患者肢體運動能力越好;③生活能力:以Barthel 指數[8]評價, 總分范圍0~100 分, 評分越高患者日常生活能力越好;④腦血流指標:治療前后以腦血流動力學檢查儀(深圳市瑞森, CVHD-3000)檢查, 統計頸動脈舒張期末血流速度、腦血管外周阻力水平。
1.5 統計學方法 采用SPSS24.0 統計學軟件處理數據。計量資料以均數±標準差(±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組治療前后腦神經功能、肢體運動功能、日常生活能力對比 治療前, 兩組NIHSS 評分、Fugl-Meyer評分、Barthel 指數對比, 差異無統計學意義(P>0.05);治療后, B 組NIHSS 評分低于A 組, Fugl-Meyer 評分、Barthel 指數高于A 組, 差異均有統計學意義(P<0.05)。見表2。
表2 兩組治療前后腦神經功能、肢體運動功能、日常生活能力對比( ±s, 分)

表2 兩組治療前后腦神經功能、肢體運動功能、日常生活能力對比( ±s, 分)
注:與A 組對比, aP<0.05
組別 例數 NIHSS 評分 Fugl-Meyer 評分 Barthel 指數治療前 治療后 治療前 治療后 治療前 治療后A 組 43 15.36±2.88 11.97±2.35 51.24±6.87 61.69±6.20 48.80±5.17 54.59±6.76 B 組 43 16.01±3.15 9.58±1.63a 50.59±7.22 65.87±5.34a 47.65±4.98 60.42±7.11a t 0.999 5.480 0.428 3.350 1.051 3.897 P 0.321 0.000 0.670 0.001 0.296 0.000
2.2 兩組治療前后腦血流指標對比 治療前, 兩組頸動脈舒張期末血流速度、腦血管外周阻力對比, 差異無統計學意義(P>0.05);治療后, B 組頸動脈舒張期末血流速度高于A 組, 腦血管外周阻力低于A 組, 差異均有統計學意義(P<0.05)。見表3。
表3 兩組治療前后腦血流指標對比( ±s)

表3 兩組治療前后腦血流指標對比( ±s)
注:與A 組對比, aP<0.05
組別 例數 頸動脈舒張期末血流速度(cm/s) 腦血管外周阻力(kPa·s/ml)治療前 治療后 治療前 治療后A 組 43 68.77±5.29 87.41±6.34 2.16±0.28 1.97±0.23 B 組 43 67.02±6.11 91.26±5.37a 2.19±0.30 1.82±0.24a t 1.420 3.039 0.479 2.959 P 0.159 0.003 0.633 0.004
3 討論
急性腦卒中患者特征為肌肉痙攣、生命體征穩定性差, 在對其實施常規康復技術治療中, 常采用良肢位擺放、床上關節及肌肉被動運動, 可改善患者肌張力異常情況, 并避免發生關節粘連、肌肉萎縮, 在此基礎上, 隨患者進入恢復期, 結合其功能障礙情況實施針對性康復治療, 可基本滿足患者康復需求, 改善其神經缺損性功能障礙癥狀[9]。近年來在對急性腦卒中患者疾病治療中, 中醫技術治療應用頻率逐漸提升, 其中針刺技術為基礎中醫治療方案, 通過針刺機械性刺激, 可增強局部神經興奮性, 改善局部血液循環, 并可改善腦細胞代謝、減輕腦組織缺氧性損傷。
頭穴叢刺屬于氏針刺方案。于氏認為, 十四經循經均可通達頭部, 通過穴位刺激, 可起到調節氣血、平衡陰陽等作用, 并通過透經、透穴治療, 可起到一經帶多經、一穴帶多穴整合作用[10]。其在頭穴劃分中, 分為7 個治療區, 通過頭穴刺激治療, 通過“針場”效應而起到生物電效應, 對大腦皮層神經進行刺激, 達到調節皮層功能區域之間協調及代謝作用, 完成腦神經功能重組, 改善患者腦神經功能。同時, 頭穴針刺治療中,對血管具有直接刺激作用, 能夠擴張血管、改善缺血區域腦循環狀態, 以加速患者腦神經功能重建, 改善其神經功能障礙癥狀[11]。
本次研究結果顯示, 治療后, B 組NIHSS 評分低于A 組, Fugl-Meyer 評分、Barthel 指數、頸動脈舒張期末血流速度高于A 組, 腦血管外周阻力低于A 組, 差異均有統計學意義(P<0.05)。提示在對急性腦卒中患者實施常規康復技術治療基礎上, 應用頭穴叢刺治療, 可改善患者腦組織血液循環, 改善其腦神經功能及肢體功能, 考慮原因為, 頭穴叢刺治療中, 通過叢刺、長留針、間斷捻轉進行頭皮穴位刺激, 并配合患者康復運動, 可增強其局部神經運動能力, 促進腦神經興奮傳導, 加速腦神經網重建, 代償患者腦神經損傷癥狀, 因此可降低NIHSS 評分, 并減輕其腦神經功能障礙癥狀, 提升其Fugl-Meyer 評分、Barthel 指數, 改善患者運動功能及日常生活能力;而在頭穴叢刺治療中,在運動神經、感覺神經刺激下, 可直接擴張血管、改善腦循環, 進而可改善患者腦血流指標, 且經本次研究結果顯示, 聯合頭穴叢刺治療可促進其運動功能恢復,改善其整體血流狀態, 可進一步改善其腦循環狀態, 對減輕其腦神經缺血性損傷、促進其運動功能恢復具重要意義[12]。
綜上所述, 康復技術聯合頭穴叢刺治療急性腦卒中患者可改善其腦神經功能、肢體運動功能、日常生活能力及腦循環狀態。

