新型冠狀病毒Omicron變異株與Delta變異株感染患者的臨床特征分析
黃華艷,林春光,吳昌儒,陳永東,黃煥謀
(防城港市第一人民醫(yī)院 a.醫(yī)院感染管理科;b.神經內科;c.重癥醫(yī)學科;d.心血管內科,廣西 防城港 538021)
新型冠狀病毒(severe acute respiratory syndrome coronavirus 2,SARS-COV-2,以下簡稱新冠病毒)感染引發(fā)的新型冠狀病毒肺炎(COVID-19)疫情曾經在全球多個國家和地區(qū)蔓延流行,對全球公共衛(wèi)生健康造成極大威脅[1]。COVID-19曾經被世界衛(wèi)生組織(WHO)定義為全球大流行并先后出現了5個“關切的變異株(VOC)”。2020年10月新型冠狀病毒Delta變異株首次在印度被發(fā)現并迅速波及全球[2]成為主要流行毒株[3]。此外,新型冠狀病毒Omicron變異株2021年11月9日首次在南非被發(fā)現,其以突變嚴重、傳染性更強等特點而受到全世界高度關注,并且已取代Delta 變異株成為主要流行株[4-5]。目前關于 Delta 變異株臨床特點及與Omicron變異株差異的研究還未見報道。因此,本研究旨在對比分析新冠病毒Omicron變異株與Delta變異株感染者的臨床特點、實驗室檢查及影像學特征,為更好地診治新冠病毒變異株提供參考依據。
1 資料與方法
1.1病例選擇 回顧性納入我院應急救治中心隔離病區(qū)2021年12月至2022年3月收治的COVID-19確診患者96例,根據新型冠狀病毒病毒基因測序結果分為Omicron 變異株組(BA.2進化分支)(51例)與Delta變異株組(45例)。本研究獲防城港市第一人民醫(yī)院倫理委員會批準,所有患者均已知情同意并充分保障個人隱私。
1.2納入排除標準 所納入患者均符合新型冠狀病毒肺炎的診斷標準[6-7],并根據臨床特點分為輕型、普通型、重型、危重型。排除標準:(1)臨床資料不能完整收集的患者;(2)拒絕進入本研究的患者。
1.3研究方法 收集數據資料包括:(1)一般人口統(tǒng)計學數據(年齡、性別、吸煙史);(2)流行病學資料(患者接觸病例時間、入院時間、確診時間、接種疫苗史);(3)既往病史(高血壓、糖尿病、心腦血管、呼吸疾病等);(4)臨床癥狀(包括發(fā)熱、乏力、呼吸道、消化道及其他臨床癥狀等);(5)入院時的實驗室檢查,包括外周血白細胞計數(WBC)、血紅蛋白(HGB)、血小板(PLT)、淋巴細胞計數(LYM)、C反應蛋白(CRP)、谷草轉氨酶(AST)、谷丙轉氨酶(ALT)、肌酸激酶(CK)、乳酸脫氫酶(LDH)、D-二聚體等;(6)胸部CT影像學資料。
我院采用實時熒光定量PCR法進行新型冠狀病毒的核酸檢測,所用試劑為上海伯杰和廣州達安基因快檢,方法步驟均是先提取片段再點樣擴增,最終得出擴增區(qū)曲線判斷結果為定性試驗。
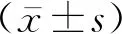
2 結 果
2.1一般資料 96名確診患者均為中國公民,Omicron變異株組51例與Delta變異株組45例。兩組人群各個年齡段均有發(fā)病,發(fā)病高峰均集中在成人,但Omicron變異株組兒童感染人數要多于Delta變異株組,并以女性感染多見,而Delta變異株組以男性感染為主(P<0.01)。在合并基礎疾病方面,除高血壓病差異有統(tǒng)計學意義外(P=0.045),余其他疾病差異無統(tǒng)計學意義。在臨床分型方面,Omicron變異株組中的輕型患者要明顯多于Delta變異株組(P<0.01)且無重型和危重型患者;而Delta變異株組患者以普通型為主(55.5% vs 2.0%),見表1。
2.2接種疫苗情況 Omicron變異株組與Delta變異株組接種疫苗3針(15例 vs 10例),接種疫苗2針(20例 vs 30例),接種疫苗1針(8例 vs 1例),未接種疫苗(8例 vs 4例),兩組差異無統(tǒng)計學意義(P>0.05),見表1。
2.3臨床特征
2.3.1臨床癥狀 所有患者最常見的臨床表現為發(fā)熱、咽痛癥狀,還有少部分患者伴有消化道癥狀。在入院發(fā)熱的患者中,Omicron變異株組為44例和Delta變異株組23 例(86.3% vs 51.5%),兩組差異有統(tǒng)計學意義(P<0.01),見表2。
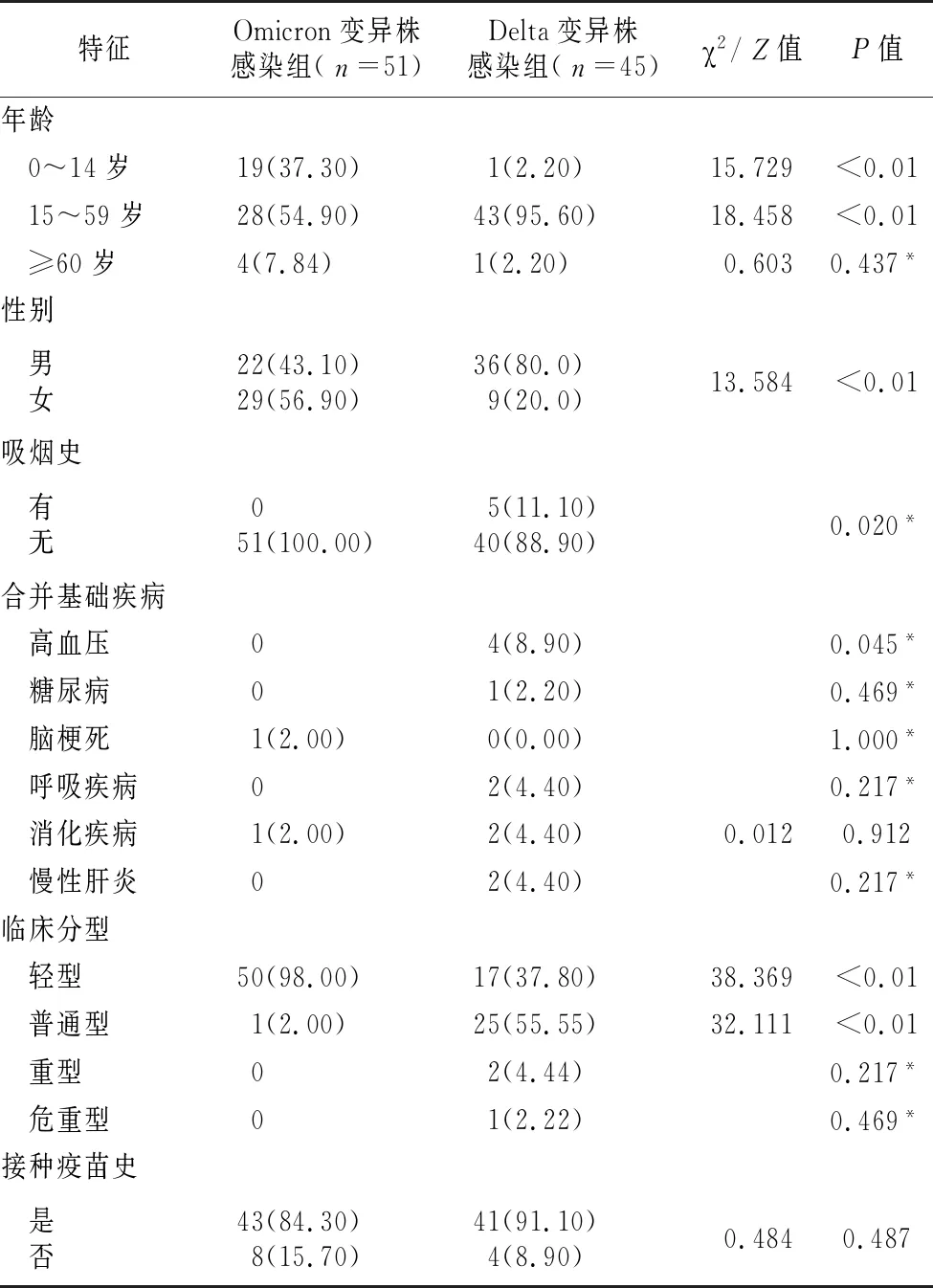
表1 2組一般資料比較[例(%)]Tab.1 Comparison of general information between the two groups (n [%])
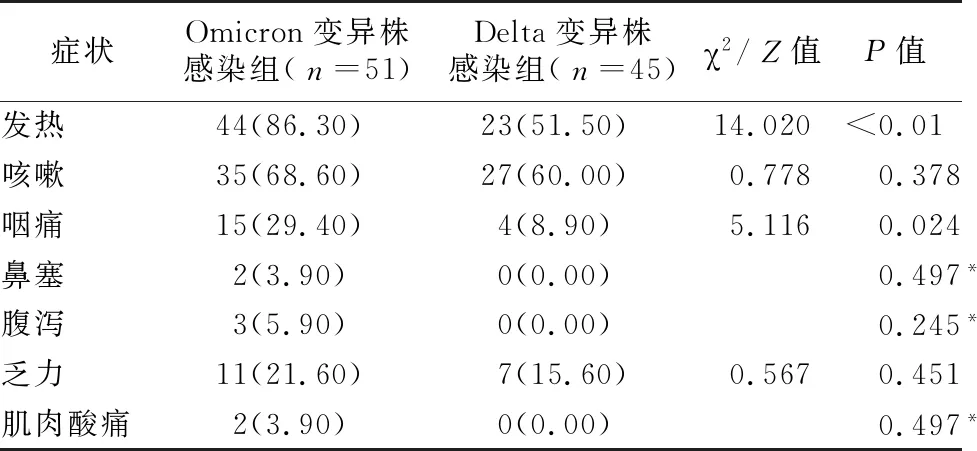
表2 2組臨床癥狀比較[例(%)]Tab.2 Comparison of clinical symptoms between the two groups (n [%])
2.3.2實驗室檢查結果 在入院實驗室檢查中,兩組血常規(guī)中的WBC、LYM計數大多在正常范圍內,但Delta變異株組的 CRP異常人數多于Omicron變異株組(P<0.01)。血生化指標中AST、LDH、CK、D-二聚體異常人數方面,兩組差異無統(tǒng)計學意義,見表3。
2.3.3肺部CT檢查結果 所有患者入院均行CT檢查,Omicron變異株組新型冠狀病毒肺炎影像學特征改變僅有1例(2.0%),且表現為毛玻璃影;而Delta變異株組新型冠狀病毒肺炎影像學特征改變33例(73.3%)。在出現 CT 陽性表現的患者中,Delta變異株組26例(57.8%)表現為毛玻璃影,6例(13.3%)出現肺實變,兩組影像學特征存在差異(均P<0.05),見表3。

表3 2組實驗室指標及肺CT比較[例(%)]Tab.3 Comparison of laboratory indexes and lung CT between the two groups (n [%])
2.3.4發(fā)熱持續(xù)時間 Omicron變異株組發(fā)熱45例,體溫波動在37.3~39.7 ℃,發(fā)熱持續(xù)時間(2.51±1.41) d,Delta變異株組發(fā)熱23例,體溫波動在37.3~39.6 ℃,發(fā)熱持續(xù)時間(4.26±3.48) d,兩組差異無統(tǒng)計學意義(Z=-1.560,P=0.119),見圖1。
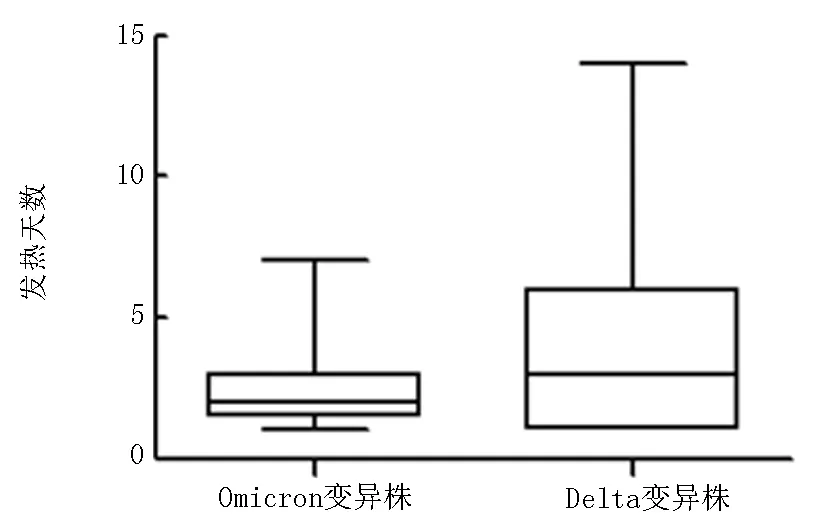
圖1 2組發(fā)熱天數比較Fig.1 Comparison of fever days between the two groups
2.3.5核酸檢測變化 經治療后Omicron變異株組鼻咽拭子核酸檢測轉陰時間為(29.96±8.17) d,而Delta變異株組鼻咽拭子核酸檢測轉陰時間為(25.82±10.73) d,兩組差異有統(tǒng)計學意義(Z=-2.483,P=0.013),見圖2。此外,Omicron變異株組中與鼻咽拭子檢測相比,肛拭子檢測核酸轉陰時間更短(10.09±5.23 d,Z=-7.136,P<0.01),見圖3。
2.3.6血清IgG和IgM抗體動態(tài)變化 Omicron變異株組39例入院時血清IgG水平為(6.504±1.33) S/CO,在1周后明顯升高,平均為(218.6±14.51) S/CO,治療前后差異有統(tǒng)計學意義(P<0.01)。并且Omicron變異株組26例入院時血清IgM水平為(0.05±0.01) S/CO,1周后也呈升高趨勢,平均為(1.205±0.22) S/CO,治療前后差異有統(tǒng)計學意義(P<0.01),見圖4。
2.4治療情況 96例新型冠狀病毒肺炎患者均按照《新型冠狀病毒肺炎診療方案(試行第八版修訂版)》及《新型冠狀病毒肺炎診療方案(試行第九版)》進行治療,經給予阿比多爾、干擾素抗病毒及中藥治療后,所有患者核酸轉陰、達到出院標準后給予出院,并按相關規(guī)定進行隨訪管理。
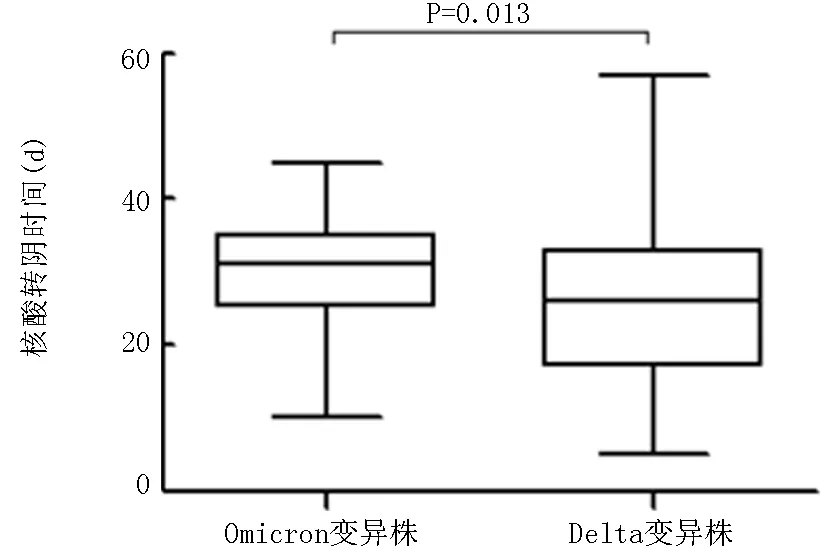
圖2 2組核酸轉陰時間比較Fig.2 Comparison of nucleic acid conversion time between the two groups
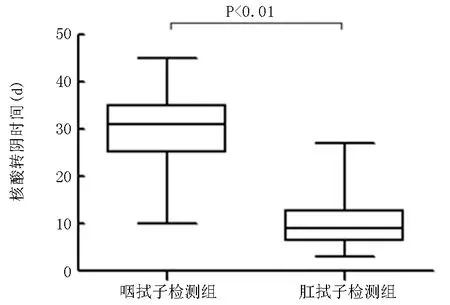
圖3 Omicron變異株組2種方法檢查核酸轉陰時間比較Fig.3 Comparison of two methods for checking nucleic acid conversion time in the Omicron variant group
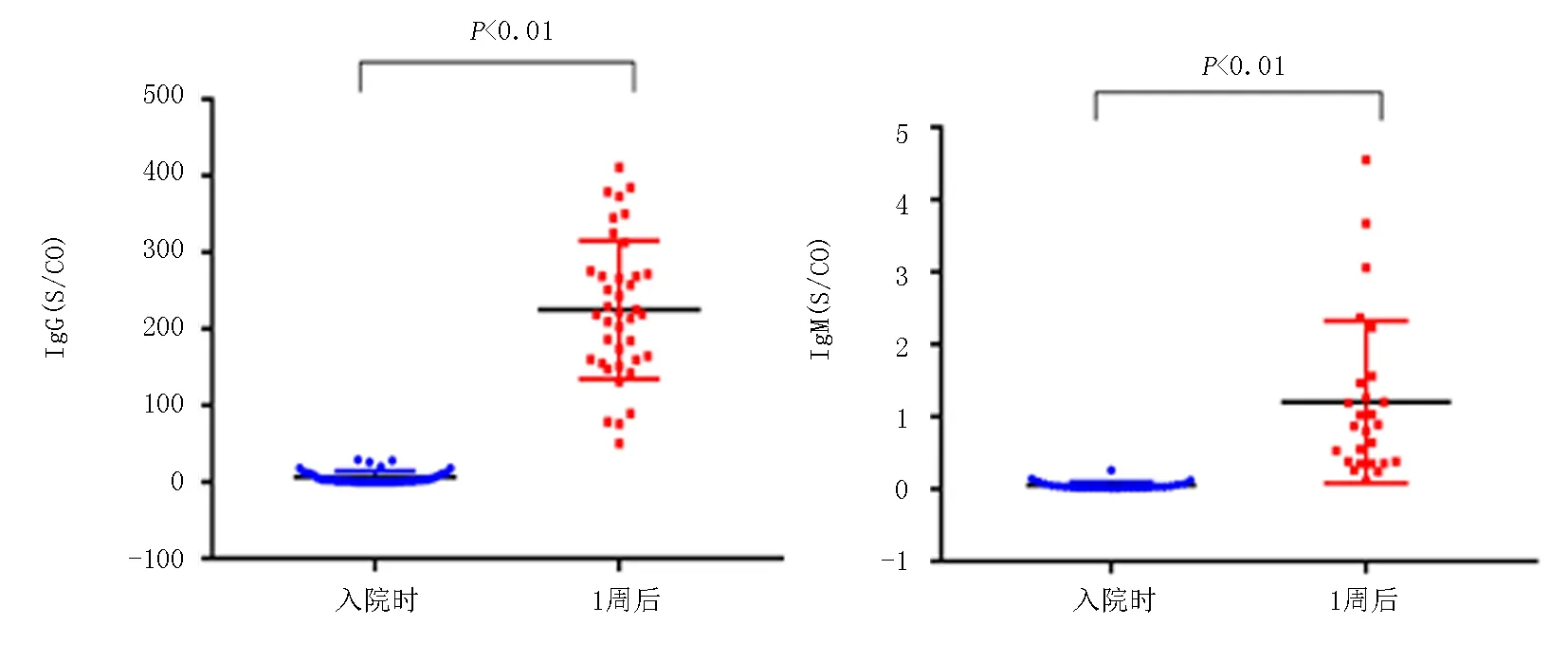
圖4 Omicron變異株感染組血清IgG和IgM在入院時與1周后的比較 a.IgG;b.IgMFig.4 Comparison of serum IgG and IgM in the Omicron variant group at admission and after one week a.IgG;b.IgM
3 討 論
2020年新型冠狀病毒開始出現全世界大流行[8-9],并已經出現多種變異株。在Delta變異株出現1年后,Omicron變異株開始出現并迅速成為主要流行株。與其他變異株相比,Omicron變異株因具有抗原性變化更大,傳染性更強,感染率更多及免疫逃逸等特點而備受關注[10-11]。我市是與東南亞國家接壤的沿海沿邊城市,新型冠狀病毒肺炎疫情防控形勢嚴峻,不斷有境外輸入及本土病例出現。因此,及時掌握當前Omicron變異株感染病例的臨床特征及病情評判,可為疫情防控提供參考依據。
本研究發(fā)現,兩組發(fā)病年齡高峰均集中在成人,各個年齡段均有發(fā)病,但Omicron變異株組兒童及女性患者的人數要多于Delta變異株組,考慮可能是以局部的社區(qū)感染與傳播特點相關。兩組最常見的臨床表現為發(fā)熱、上呼吸道感染癥狀,有少部分患者伴有消化道癥狀,這與新型冠狀病毒肺炎確診患者的典型臨床表現相符合[6-7]。Omicron變異株組出現發(fā)熱的患者要多于Delta變異株組,但兩組發(fā)熱持續(xù)時間差異無統(tǒng)計學意義。此外,Omicron變異株組的咽痛患者要明顯多于Delta變異株組,這與之前的相關報道一致[12]。在病例的分型方面,Omicron變異株組中的輕型患者要明顯多于Delta變異株組,且無重型和危重型患者,而Delta變異株組患者以普通型為主,且兩組接種疫苗情況并無差異。這說明與Delta變異株相比,Omicron變異株毒力已經明顯降低[12-14]。
在實驗室檢查中,兩變異株組WBC、LYM計數大多在正常范圍內;在生化指標方面,兩組患者的AST、LDH、CK、D-二聚體差異均無統(tǒng)計學意義,但在炎癥指標CRP上具有差異。既往研究顯示,CRP在各種炎癥、感染、組織損傷等疾病中可迅速升高,并與新型冠狀病毒肺炎病情嚴重程度呈正相關[15-16]。本研究發(fā)現,Omicron變異株組的 CRP異常人數比Delta變異株組少,考慮可能與Omicron變異株毒力降低相關。并且,Omicron變異株組肺部CT的特征性新型冠狀病毒肺炎影像學改變明顯減少,感染的主要部位在支氣管以上呼吸道,對肺部損害已明顯減低有關[17-18]。
此外,Omicron變異株組鼻咽拭子檢測核酸轉陰比Delta變異株組長,提示Omicron變異株組體內病毒清除時間長。但Omicron變異株組中鼻咽拭子檢測核酸轉陰時間比肛拭子更短,這與2020年新型冠狀病毒原始株感染的相關報道結果相反[19-21],可能需要進一步的研究探討。在產生抗體方面,Omicron變異株組入院時血清IgG抗體多為陽性且數值較低,考慮與接種疫苗后的反應相關;在1周后患者發(fā)熱等臨床癥狀好轉,血清IgG抗體水平開始顯著升高。而Omicron變異株組患者入院時血清IgM多為陰性,1周后也呈升高趨勢。感染者血清IgG、IgM動態(tài)變化符合之前的相關研究報道[22-23]。并且,血清IgM抗體水平明顯低于IgG抗體水平,這與宋云等[24]報道基本一致。
本研究尚存在不足之處。(1)本研究納入的變異毒株患者例數較少,且為單中心研究,缺乏多中心的數據;(2)研究指標主要為入院時的數據,觀察時間短,未能提供各項指標的動態(tài)變化過程。有待今后進一步進行Omicron變異株和Delta 變異株患者多中心大樣本的深入研究。
綜上所述,與Delta 變異株組相比,Omicron變異株組兒童及女性患者較多;主要表現為發(fā)熱、咽痛等上呼吸道感染癥狀。臨床分型以輕型為主,無重型和危重型患者;肺部CT出現新冠肺炎影像學特征性改變較少且輕微。Omicron變異株組鼻咽拭子檢測核酸轉陰比Delta變異株組長;鼻咽拭子檢測核酸轉陰時間比肛拭子更短。Omicron變異株組患者入院時血清IgM、IgG抗體陰性或數值較低,發(fā)病1周后顯著升高。

