經膽囊后三角解剖入路腹腔鏡手術治療膽囊結石伴慢性膽囊炎的臨床效果觀察
齊寧
【摘要】? 目的? ? 探究經膽囊后三角解剖入路腹腔鏡手術治療膽囊結石伴慢性膽囊炎的效果。方法? ? 選取2017年9月—2020年9月婺源縣中醫院收治的120例膽囊結石伴慢性膽囊炎患者,按入路方式不同分成2組,各60例。2組均接受腹腔鏡膽囊切除術(LC)治療,常規組經常規膽囊三角入路,試驗組經膽囊后三角解剖入路。對比2組圍術期指標,術后并發癥發生率,術前和術后1 d、3 d、5 d炎癥應激指標[白細胞計數(WBC)、白細胞介素-6(IL-6)、白細胞介素-8(IL-8)]。結果? ? 試驗組術中出血量較常規組低,腸功能恢復時間、住院時間、手術時間較常規組短(P<0.05);術后1 d、3 d,試驗組血清IL-6、IL-8、WBC水平低于對照組(P<0.05);試驗組并發癥發生率為3.33%,較常規組的18.33%低(P<0.05)。結論? ? 經膽囊后三角解剖入路LC治療膽囊結石伴慢性膽囊炎可有效減少術中出血量,縮短腸功能恢復時間、住院時間及手術時間,降低術后并發癥發生風險,且對炎癥應激影響較小。
【關鍵詞】? 膽囊結石; 慢性膽囊炎; 膽囊后三角解剖入路; 常規膽囊三角入路; 療效對比
中圖分類號:R575.6? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)19-0145-03
DOI:10.19435/j.1672-1721.2023.19.048
膽囊結石為臨床常見病癥,研究顯示,發病率約10%~16.2%。慢性膽囊炎為膽囊結石患者常見并發癥之一,多由于膽囊結石長期對膽囊黏膜產生刺激作用所致,若患者未得到有效治療,極易引發重癥胰腺炎、休克,危及患者生命安全[1-2]。臨床針對膽囊結石伴慢性膽囊炎患者多以腹腔鏡膽囊切除術(LC)治療,具有出血少、創傷小、術后恢復快等優勢,但不同入路方式治療效果不盡相同。本研究選取120例膽囊結石伴慢性膽囊炎患者,旨在探究經膽囊后三角解剖入路LC的臨床應用價值,報告如下。
1? ? 資料與方法
1.1? ? 一般資料? ? 選取2017年9月—2020年9月婺源縣中醫院收治的120例膽囊結石伴慢性膽囊炎患者,按入路方式不同分成2組,各60例。試驗組男32例,女28例,年齡25~54歲,平均年齡(39.51±4.24)歲;體質量指數18.6~27.5 kg/m2,平均(22.47±1.08)kg/m2;體溫37.7~38.9 ℃,平均(38.50±0.32)℃;臨床表現:腹痛42例,噯氣30例,嘔吐22例。常規組男33例,女27例,年齡27~55歲,平均年齡(40.61±4.32)歲;體質量指數18.7~27.9 kg/m2,平均(22.75±1.09)kg/m2;體溫37.6~38.8 ℃,平均(38.21±0.33)℃;臨床表現:腹痛45例,噯氣28例,嘔吐18例。2組基線資料(年齡、性別、體質量指數、體溫、臨床表現)均衡可比(P>0.05)。本研究經醫學倫理委員會批準通過。
1.2? ? 納入及排除標準? ? (1)納入標準:經X線、MRI、CT、B超、實驗室等相關檢查確診為膽囊結石伴慢性膽囊炎;單發膽囊結石;患者及其家屬知情并簽署同意書。(2)排除標準:不符合手術及麻醉指征;有腹部手術史;全身急慢性感染;膽囊壁充血水腫;合并肝、腎、心、肺功能障礙;凝血功能障礙;其他病因所致慢性膽囊炎;臨床資料缺失。
1.3? ? 方法? ? 2組均于術前禁食,并行常規術前檢查,維持水電解質及酸堿平衡。
1.3.1? ? 試驗組? ? 接受膽囊后三角解剖入路LC治療。四孔法入腹,經臍下或臍上做10 mm切口,建立氣腹(壓力10~14 mm Hg),置入腹腔鏡鏡頭和10 mm Trocar,于劍突下部做10 mm切口,并置入腹腔鏡器械,仔細探查膽囊區、肝臟、右上腹等區域,查看是否存在充血、粘連、形態異常、水腫等情況。經右肋弓下方和腋前線交界處下方位置、鎖骨中線及肋弓下交界下方位置各做1個5 mm切口,置入腹腔鏡器械,以辨認肝十二指腸韌帶走向、第一肝門、膽總管窗及Rouviere溝平面,明確膽囊壺腹部后,翻轉牽拉至左上方位置,暴露膽囊后三角區疏松組織,鈍性分離。暴露膽囊管、壺腹部,明確肝總管、膽囊管、膽總管位置,離斷膽囊管,夾閉膽囊血管(鎖孔夾),分離解剖膽囊管,剝除膽囊(超聲刀),經劍突下切口取出,止血,并沖洗腹腔。若膽囊周圍存在粘連,或解剖結構較難辨認,則先不離斷膽囊管,采用順逆結合法將膽囊切除,待解剖關系明確后方可行離斷處理。常規置管引流,自右下腹切口引出,皮膚切口美容縫合。
1.3.2? ? 常規組? ? 接受常規膽囊三角入路LC治療。建立操作孔、觀察孔的方法同試驗組。入腹后,充分暴露肝門部及膽囊三角,提起膽囊壺腹部,由膽囊三角入路,同時打開漿膜層,觀察膽囊解剖結構,以Hemo-lok夾閉膽囊動脈,切除膽囊,常規置管引流。2組術后均予以抗感染、止痛等基礎治療。
1.4? ? 觀察指標? ? (1)圍術期指標,包括術中出血量、腸功能恢復時間、住院時間、手術時間。(2)分別于術前及術后1 d、3 d、5 d收取1 mL肘靜脈血,離心15 min(2 500 r/min),取上清液,血清白細胞計數(WBC)采用全自動生化分析儀(貝克曼DXC800型)測定,白細胞介素-6(IL-6)、白細胞介素-8(IL-8)采用酶聯免疫吸附法測定,參照上海研尊生物科技有限公司提供的試劑盒說明書操作。(3)術后并發癥發生率,包括膽瘺、出血、膽管損傷等。
1.5? ? 統計學方法? ? 使用SPSS 22.0統計學軟件進行數據分析,計量資料以x±s表示,采用t檢驗,計數資料以百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2? ? 結果
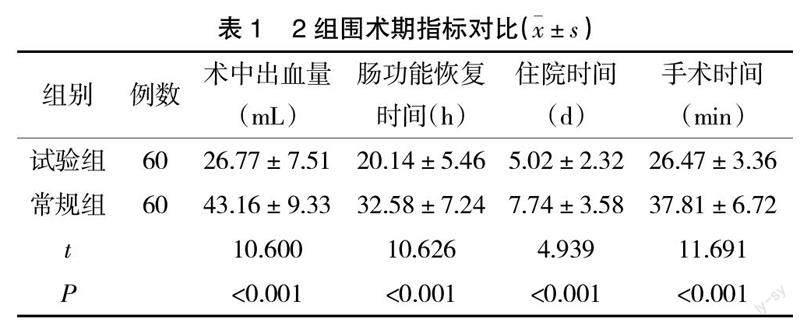
2.1? ? 2組圍術期指標對比? ? 試驗組術中出血量較常規組低,腸功能恢復時間、住院時間、手術時間較常規組短(P<0.05),見表1。
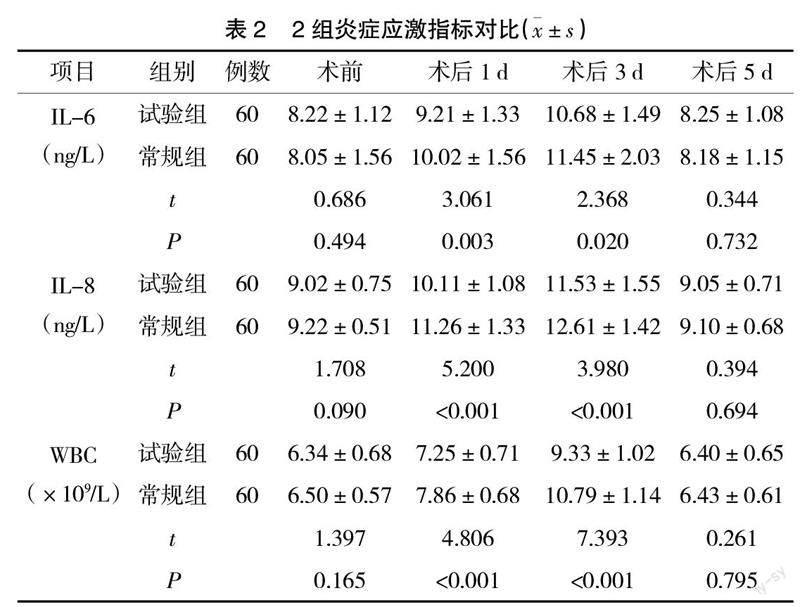
2.2? ? 2組炎癥應激指標對比? ? 術前、術后5 d ,2組血清IL-6、IL-8、WBC水平比較,差異無統計學意義(P>0.05);術后1 d、3 d,試驗組血清IL-6、IL-8、WBC水平低于對照組(P<0.05),見表2。
2.3? ? 2組并發癥發生率對比? ? 試驗組發生2例膽瘺,并發癥發生率為3.33%(2/60);常規組術后出現4例膽管損傷,4例出血,3例膽瘺,并發癥發生率為18.33%(11/60),差異顯著(χ2=6.988,P=0.008)。
3? ? 討論
隨著人們生活方式及飲食習慣的改變,膽囊結石伴慢性膽囊炎發病率呈逐年遞增趨勢,嚴重影響患者生活質量[3]。常規膽囊三角入路LC為臨床針對膽囊結石伴慢性膽囊炎患者常用治療方式,效果顯著;但由于機體膽囊三角區解剖結構較為模糊,常規膽囊三角入路易對膽總管和血管等組織產生一定損傷,致使膽管損傷等并發癥發生,影響預后[4-5]。而膽囊后三角緊貼膽囊漿膜,底部相對寬大,幾乎不會有膽囊動脈出現,有相對固定解剖結構,故選擇膽囊后三角解剖入路利于減少牽拉次數,降低對腸道功能造成的影響。本研究結果顯示,試驗組術中出血量較常規組低,腸功能恢復時間、住院時間、手術時間較常規組短(P<0.05)。由此可見,經膽囊后三角解剖入路LC治療膽囊結石伴慢性膽囊炎在減少術中出血量、縮短腸功能恢復時間、住院時間及手術時間方面更具優勢。分析原因為:膽囊后三角與膽囊漿膜緊貼,底部寬大,幾乎不會出現膽囊動脈,解剖結構相對固定,且膽囊壺腹經單次牽拉、翻轉即能滿足手術操作需求,因此,經膽囊后三角解剖入路可有效減少牽拉次數,有助于減少術中出血量,縮短手術時間,降低對腸道功能造成的影響,更利于促進患者術后恢復,縮短住院時間[6-7]。此外,本研究結果還顯示,術后試驗組并發癥發生率較常規組低(P<0.05)。提示,經膽囊后三角解剖入路LC治療膽囊結石伴慢性膽囊炎更能有效降低術后并發癥發生風險。究其原因可能與膽囊后三角解剖入路能減少術中翻轉、牽拉,對機體產生創傷較小有關。但行膽囊后三角解剖入路LC時仍需注意,術中游離相關組織時需緊靠膽囊壺腹部實施鈍性分離,為防止術后發生組織壞死,術中切記不可實施電凝操作。
應激反應是圍術期常見現象,主要是由手術創傷、疼痛所引起的心血管、神經內分泌、炎癥免疫等一系列反應引起,強烈應激反應可降低疼痛閾值,誘發炎癥反應及免疫抑制,三者相互影響,增加手術并發癥,降低治療效果[8-9]。IL-6、IL-8、WBC均為常見炎癥應激指標,其中IL-6為促肝細胞合成急性蛋白因子,主要作用為調節免疫應答及機體防御。相關研究表明,IL-6濃度升高與手術刺激、組織損傷程度密切相關,可作為反映機體炎癥重要指標之一[10-11]。IL-8為促炎因子,可分泌炎癥細胞因子,啟動炎癥反應[12]。WBC檢查目的在于了解手術創傷反應恢復情況。研究指出,WBC升高與手術創傷大小有關,術后7 d可逐漸恢復正常[13]。因此,統計膽囊結石伴慢性膽囊炎患者圍術期IL-6、IL-8、WBC水平變化可在一定程度上反映機體炎癥應激狀態。本研究結果發現,術后1 d、3 d,2組血清IL-6、IL-8、WBC水平均高于術前(P<0.05),說明兩種術式均存在組織創傷性,可誘發炎癥應激反應;術后1 d、3 d,試驗組血清IL-6、IL-8、WBC水平低于常規組(P<0.05),說明與常規膽囊三角入路相比,經膽囊后三角解剖入路LC創傷小,炎癥應激反應輕,更利于術后恢復。術后7 d 2組各血清指標呈現下降趨勢,且與術前水平近似,可見兩種入路方式所致炎癥應激反應均為短時性,并未造成遠期不良影響。
此外,筆者總結幾點注意事項:(1)針對膽囊三角區重度粘連患者,提倡采用膽囊前后三角聯合解剖、貫通分離方案,總體以膽囊后三角入路為主、前三角為輔。(2)術中若膽囊三角危險區域出血,快速更換分離鉗,夾住出血處數分鐘,吸盡積血,結合實際情況電凝;若膽囊三角上方區域出血,建議在出血近端采用電凝鉤尖適度壓迫止血,直視條件下電凝止血;若上述操作均未能有效止血,建議中轉為開腹手術。(3)針對膽總管占位、膽囊損傷者,建議在術中選擇膽總管造影。
綜上所述,經膽囊后三角解剖入路LC治療膽囊結石伴慢性膽囊炎可有效減少術中出血量,縮短腸功能恢復時間、住院時間及手術時間,降低術后并發癥發生風險,且對炎癥應激影響較小,值得臨床推廣。
參考文獻
[1]? ? 潘登.經膽囊后三角解剖入路腹腔鏡手術對膽囊結石伴慢性膽囊炎患者術后腸道功能恢復及血清T細胞亞群水平的影響[J].中國基層醫藥,2019,26(11):1305-1310.
[2]? ? 顧宏,阮汝娟,盧小冬.經膽囊后三角解剖入路腹腔鏡手術治療膽囊結石伴慢性膽囊炎患者臨床研究[J].現代消化及介入診療,2020,25(4):507-510.
[3]? ? BANGASH M,ALVI A R,SHAHZAD N,et al.Factors associated with premalignant epithelial changes in chronic calculous cholecystitis:a case-control study[J].World J Surg,2018,42(6):1701-1705.
[4]? ?ALEXANDER H C,BARTLETT A S,WELLS C I,et al.Reporting of complications after laparoscopic cholecystectomy:a systematic review[J].HPB(Oxford),2018,20(9):786-794.
[5]? ? 沈劍濤,汪東樹,宋康頡,等.經膽囊后三角解剖入路腹腔鏡膽囊切除術治療膽囊結石伴慢性膽囊炎的臨床療效[J].醫學綜述,2019,25(18):3741-3745.
[6]? ? 周超.經膽囊后三角解剖入路腹腔鏡膽囊切除術治療膽囊結石伴慢性膽囊炎的臨床分析[J].中外醫療,2020,39(21):29-31.
[7]? ? PARK J W,KIM K H,KIM S J,et al.Xanthogranulomatous cholecystitis:Is an initial laparoscopic approach feasible[J].Surg Endosc,2017,31(12):5289-5294.
[8]? ? 朱宏升,徐亮.腹腔鏡手術對黏連性腸梗阻患者的應激及炎癥指標的影響[J].海南醫學,2019,30(11):1391-1394.
[9]? ? 程雪,李麗,沈新玲,等.循證護理干預對腹腔鏡手術患者應激反應及預后的影響[J].醫學臨床研究,2019,36(1):206-208.
[10]? ? 孔嵐,白玉.右美托咪定對胸腔鏡肺癌根治術患者圍手術期炎癥反應及氧化應激反應的影響[J].醫藥導報,2019,38(7):910-913.
[11]? ? 劉宛靈,于金貴.單劑量氫化潑尼松與地塞米松對全麻下胸腔鏡肺葉切除術圍術期應激反應影響的比較[J].腹腔鏡外科雜志,2019,24(8):625-629.
[12]? ? 陳平安,董立朋,黎璐璐,等.疏肝利膽湯對急性膽囊炎患者腹腔鏡術后應激反應及全身炎癥反應的影響[J].貴州醫藥,2019,43(8):1261-1264.
[13]? ? 王玉璇,李強,尚志杰,等.胸腔鏡食管癌根治術與開放食管癌根治術后患者圍手術期并發癥發生率及機體創傷應激反應程度比較[J].中國醫師雜志,2019,21(1):28-30,35.
(收稿日期:2023-04-12)

