小骨窗血腫清除術與微創穿刺血腫引流術治療高血壓腦出血患者的臨床效果比較
李健,褚榮濤,孫成法,黃煒,張志越
(常熟市第二人民醫院神經外科,江蘇常熟 215500)
高血壓性腦出血是由于長期高血壓導致腦內小動脈管壁發生變性、缺血、壞死、微小動脈瘤形成等病理改變,在此基礎上,當血壓劇烈升高時,這些小血管發生破裂出血導致的腦實質內出血[1]。高血壓性腦出血在人群中的發病年齡多見于50~70歲,男性略多,冬春季易發。顱內的小動脈在血壓突然波動時發生破裂,血液進入腦實質或腦室內進而導致高血壓性腦出血的發生[2]。高血糖、高血脂、高膽固醇、肥胖、吸煙、飲酒、食用刺激性食物或者藥物等因素等都會增加該病的發病風險[3]。該病主要在活動、激動、用力時突然起病,表現為突然出現的劇烈頭痛、惡心、嘔吐,多伴有一側肢體偏癱、感覺障礙和失語等癥狀,可伴有意識障礙,如躁動、嗜睡甚至昏迷。早期患者會出現兩側瞳孔縮小,血腫范圍擴大,腦水腫加重情況的發生,從而嚴重威脅患者的生命安全[3]。臨床中治療的主要目的是清除血腫、降低顱內壓和盡可能地減少血腫對周圍腦組織的損傷,以挽救生命并降低致殘率[4]。目前,手術方式主要包括開顱血腫清除術、微創手術兩大類。微創穿刺血腫引流術治療高血壓腦出血,大大提高了手術的安全性與有效性,有效降低了患者的病殘率與病死率,從而提高患者的生存質量[5]。因此,本文選取我院2017年1月到2022年3月期間的60例高血壓腦出血患者為研究對象進行此次研究分析,具體報告內容如下。
一、資料和方法
(一)一般資料
本研究選取我院2017年1月到2022年3月期間的60例高血壓腦出血患者為本次研究對象,并采取計算機表法對并其進行研究,分為研究組和對照組,每組30例患者。研究組的患者男女比例為17∶13,年齡為43~74歲,平均年齡為62.32歲;對照組患者男女比例為18/12,年齡為45~75歲,平均年齡為62.64歲。將研究組與對照組患者的基本資料進行分析對比發現,差異無統計學意義(P>0.05),因此可以進行比較。
(二)方法
對照組高血壓腦出血患者采用常規小骨窗血腫清除術方式。具體方法為:對患者采取全麻插管,根據頭部CT影像顯示的血腫位置,在血腫最薄頭皮的投影處作馬蹄形或者直切口,小骨窗給予骨窗血腫清除術,電鉆或手搖鉆顱骨鉆孔,并將其擴大為小骨窗,小窗直徑大約為3 cm×3 cm左右,在顯微鏡下電凝切開無血管區皮質,進入血腫腔,將血腫引流去除后,進行止血,用生理鹽水沖洗后,放置一次性引流管。
研究組高血壓腦出血患者采取微創穿刺血腫引流術治療方式。具體方法為:采取全身麻醉措施,首先根據神經導航頭顱CT影像所顯示的血腫實際具體位置,注意避開側裂部位,選擇血腫最大層面的中心點作為手術的穿刺點,確定好穿刺點位置后,以穿刺點為中心作直切口,切口的長度大約為3~5 cm,顱骨鉆孔后將硬腦膜以“十”字形切口切開,將硅膠引流管置入血腫中心,并拔出引流管的導芯,緩慢抽出血凝塊,首次抽吸血腫總量約40%~60%,結束后,對局部頭皮進行縫合,并將置入引流管固定,引流管外可外接一次性閉式引流裝置,持續進行引流;手術完成后,根據患者的實際情況復查CT,確定血腫的殘余量以及引流管固定的位置,進行適當調整;在治療過程中,給予常規止血、防脫水、控制血壓以及顱內壓、營養神經治療、防止并發癥等常規治療措施。
(三)評價指標及判定標準
對比兩組高血壓腦出血患者臨床治療指標,主要包括術中出血量、手術時間以及術后住院時間等三個方面。
對比兩組高血壓腦出血患者的臨床治療效果,主要包括死亡、重殘以及有效等情況。
對比兩組高血壓腦出血患者的并發癥發生情況,主要包括肺部感染、再出血以及顱內感染等情況。
(四)統計學處理
采用統計學軟件SPSS 17.0進行分析,計數資料采取卡方檢驗,用率(n%)表示,計量資料行t檢驗,用(均數±標準差)表達,以P<0.05作為統計學意義存在的判定標準。
二、結果
(一)兩組患者臨床治療指標比較
研究組高血壓腦出血患者手術情況,主要包括術中出血量、手術時間以及術后住院時間明顯少于對照組,差異有統計學意義(P<0.05)。詳見表1。

表1 兩組臨床治療指標比較(χ±s)
(二)兩組患者臨床治療效果比較
研究組高血壓腦出血患者的臨床治療總有效率(90.00%)明顯高于對照組(66.67%),差異有統計學意義(P<0.05)。詳見表2。
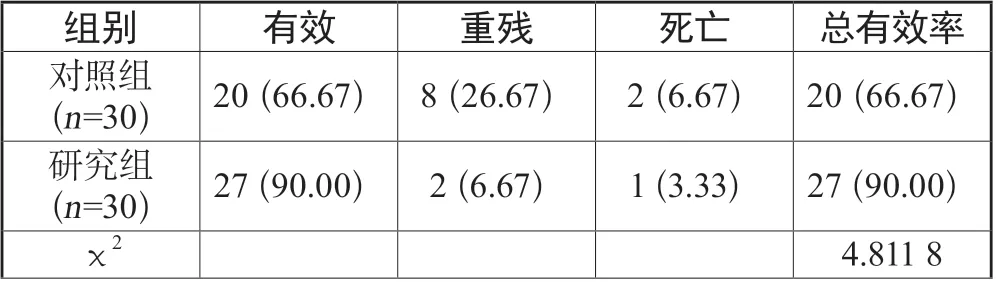
表2 兩組患者臨床治療效果比較[n(%)]

續表
(三)兩組患者的并發癥發生情況比較
研究組高血壓腦出血患者出現的并發癥,主要包括肺部感染、再出血以及顱內感染等情況的總發生率(6.67%)明顯低于對照組(26.67%),差異有統計學意義(P<0.05)。詳見表3。

表3 兩組患者的并發癥發生情況比較[n(%)]
三、討論
高血壓性腦出血是高血壓患者在臨床中極易出現的嚴重并發癥,50~70歲患者為高發人群,男性患者較多,冬春季節為發病的高發季節[6]。高血壓疾病通常會引起腦底的小動脈發生一系列的病理性變化情況,其中典型的臨床表現為在相應的小動脈的管壁上出現玻璃樣或者纖維樣變性和局灶性出血、缺血和壞死情況,使血管壁的強度減弱,并引發局限性的擴張現象,從而導致微小動脈瘤的形成[7]。情緒激動、過度腦力或者體力勞動等因素都會導致患者的血壓急劇上升,從而使已經病變的腦血管出現破裂出血,致使疾病的發生[8]。其中,豆紋動脈破裂是目前臨床中的常見情況,丘腦穿通動脈、丘腦膝狀動脈以及脈絡叢后內動脈等都是血壓增高的最主要緣由。患者在劇烈活動或者情緒激動時極易發病。絕大多數學者研究發現,長期高血壓會導致腦動脈發生玻璃樣變性,首先會使血管內膜下基質發生腫脹,內膜下出現脂質沉淀,在內膜與內彈力層之間形成無結構的相關物質,使血管彈力降低,脆性增加[9]。血管壁張力消失并出現纖維素性壞死情況,產生粟粒狀動脈瘤,血液還可進入血管壁中導致夾層動脈瘤的形成。在血壓極速升高時,動脈瘤破裂,將引發出血情況。高血壓還極易引發腦小動脈痙攣,導致遠端腦組織出現缺血、缺氧甚至壞死情況,引發出血。腦內動脈壁的薄弱、中層肌細胞及外膜結締組織減少、無外彈力層這些因素都可能會引發高血壓腦出血并且多于其他內臟出血的情況[10]。給予積極及時的治療可以有效提高患者的搶救成功率,降低神經功能殘疾的概率并減少復發。如果腦出血的出血量非常大,位置也非常關鍵,患者會有生命危險,就算是度過了危險期,以后也會有明顯的后遺癥,很有可能會出現肢體活動不靈、言語不靈、反應異常遲鈍等情況。急性期治療重點是控制出血、降低顱內壓力和預防血腫擴大。高血壓腦出血患者的預后與出血的部位、出血量以及并發癥防治的情況密切相關[11]。
高血壓腦出血患者的治療原則是控制出血、降低顱內壓和防治并發癥發生。小骨窗血腫清除術止血效果確切,對腦組織損傷小,但是需要一定的手術經驗和技巧,對血腫量大、腦組織水腫明顯的患者無法有效的降低顱內壓[12]。微創穿刺血腫引流術是向血腫內植入引流管并通過引流管進行抽吸、藥物溶解、引流等操作,從而達到清除血腫的目的[13]。近年來出現的精準立體定向穿刺利用CT、MRI、VR設備指導穿刺方向和深度,大大提高了手術的安全性和有效性。此種手術方式具有手術創傷小、手術時間短等優勢[14]。高血壓腦出血患者在日常生活中一方面要嚴格控制血壓、血脂、血糖等卒中危險因素,另一方面也要在生活方式、飲食和運動上注意,避免后遺癥所帶來的繼發傷害。
此次研究發現,將小骨窗血腫清除術與微創穿刺血腫引流術應用于高血壓腦出血患者中,研究組高血壓腦出血患者手術情況,主要包括術中出血量、手術時間以及術后住院時間明顯少于對照組,研究組高血壓腦出血患者的臨床治療總有效率(90.00%)明顯高于對照組(66.67%);研究組高血壓腦出血患者的并發癥發生情況,主要包括肺部感染、再出血以及顱內感染等情況的總發生率(6.67%)明顯低于對照組(26.67%),差異有統計學意義(P<0.05)。研究表明,微創穿刺血腫引流術治療高血壓腦出血,可以明顯降低術中出血量,縮短手術時間和術后住院時間,治療效果較好,能有效降低并發癥的發生率,從而提高患者的生活質量。
綜上所述,將小骨窗血腫清除術與微創穿刺血腫引流術應用于高血壓腦出血患者中,二者治療方式均有效果 。微創穿刺血腫引流術治療效果更為顯著,對患者的創傷較小,能明顯縮短患者的治療時間,有效降低并發癥的發生率,值得在目前臨床中推廣應用。

