腹膜良性多囊性間皮瘤合并慢性闌尾炎1例及文獻復習
韓潔,楊露,高金榮
(廊坊市人民醫院婦科,廊坊 065000)
腹膜良性多囊性間皮瘤(BMPM)是一種罕見的來源于腹膜的良性腫瘤,多發生在育齡期女性,年發病率在女性中為每百萬人2例。BMPM于1979年由Mennemeyer等[1]首次定義,此后文獻中描述了約200例[2],其中大多數是個案。BMPM病因不明,多考慮與慢性炎癥有關,通常難以根據臨床癥狀和影像學資料確定診斷,需術后病理免疫組織化學確診。迄今為止,尚無推薦用于BMPM的標準治療方案,多建議手術治療為主。我們收治了1例BMPM合并慢性闌尾炎病例,結合臨床資料及文獻回顧,總結BMPM的臨床診治,便于更好地了解這種罕見疾病。
一、病例資料
患者47歲,圍絕經期女性,因“發現盆腔腫物4年,間斷下腹痛3個月”于2021年6月25日入院。既往月經規律,孕3產1,順產1次,既往無手術史;2017年因月經不規律診刮病理提示子宮內膜單純性增生,后口服孕激素藥物6個月后月經正常,近1年來月經周期延長至1~3個月,經期及經量無明顯改變。末次月經:2021年6月21日。
患者4年前體檢查超聲提示盆腔囊腫大小約3.7 cm×1.8 cm,無腹痛,未處理。此后每年復查超聲提示盆腔腫物逐漸增大。2021年3月無明顯誘因出現間斷下腹痛,經抗炎治療后癥狀減輕。2021年6月11日復查超聲提示:右附件區形態不規則多囊樣回聲,范圍約8.7 cm×4.2 cm,邊界欠清,內部未探及明顯血流信號。血腫瘤標記物正常范圍。
2021年7月6日行剖腹探查術,術中見:清亮腹水約300 ml;子宮、雙附件大小正常,表面散在多發粟粒樣濾泡,子宮直腸窩見多囊濾泡樣不規則腫物約8 cm×6 cm×6 cm,濾泡直徑約1~8 mm,內容清亮液體,與子宮后壁及直腸表面粘連(圖1A);盆腹腔腹膜、膀胱表面、大網膜、腸系膜、闌尾系膜表面散在多發粟粒樣濾泡(圖1B);闌尾細長,與周圍組織有粘連帶。行全子宮加雙附件切除術加子宮直腸窩腫物切除術,加盆腹腔腫物多點活檢。術中冰凍病理:(直腸窩腫物、盆腔腹膜、膀胱反折腹膜、闌尾系膜、大網膜)傾向于少量間皮源性微囊性腫物組織;子宮內膜局灶呈單純性增生。考慮腫物呈現惡性腫瘤的廣泛種植行為,同時切除闌尾及大網膜,切除腹膜表面肉眼可見病灶。手術順利,術中出血300 ml。
術后石蠟病理回報:(1)腫物:腫瘤組織由大小不一,形狀不規則的囊腫組成,囊壁內襯扁平上皮,部分區域上皮呈釘突樣突入腔內,可見乳頭形成,囊腔間可見疏松的粘液樣組織分隔(圖1C),考慮為多囊性間皮瘤,腫物易復發。(2)闌尾:慢性闌尾炎。中國人民解放軍總醫院病理會診:(大網膜、盆腔腹膜、雙卵巢表面、直腸窩及闌尾系膜)病變符合腹膜多囊性間皮瘤。免疫組化:淋巴管內皮細胞標志物(D2-40)+、鈣視網膜蛋白(Calretinin)+、細胞角蛋白5/6(CK5/6)+、波形蛋白(Vimentin)+、Wilms腫瘤基因1(WT1)+、細胞角蛋白(CK)+,Ki-67(+10%)。
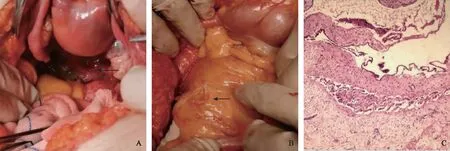
A:術中探查子宮直腸窩處大小不等多囊濾泡樣腫物(箭頭示);B:術中探查腸系膜表面散在多發濾泡樣腫物(箭頭示);C:組織結構觀察圖,鏡下示盆腔囊泡,被覆扁平、立方上皮,囊泡間為疏松結締組織(HE 染色 ×100)。圖1 術中探查大體圖和組織結構觀察圖
術后恢復良好,術后20個月隨訪無復發情況。遠期情況有待隨訪。
二、討論
間皮細胞構成體內各種器官表面的漿膜面的一部分。間皮瘤代表由間皮細胞的上皮細胞和間充質細胞組成的增殖性腫瘤,大致可分為良性和惡性類型。BMPM占腹部間皮瘤所有病例的3%~5%,多發生于20至40多歲的育齡期女性,也有少數發生于男性和兒童的報道[3-4]。BMPM雖然被稱為“良性”,但在切除后,這些病變表現出局部復發的高度傾向,并且在極少數情況下,它們可能會發生惡性轉化。此病通常起源于盆腔區域器官的漿膜表面,例如膀胱、子宮、卵巢、大網膜或直腸。這種疾病的病理生理學不確定,已經提出了一些假設,例如與先前腹部手術的炎癥反應相關的疾病、子宮內膜異位癥、盆腔炎和其他類似原因[5]。腹痛和非特異性腹部癥狀是患者主要表現。到目前為止,BMPM在診斷、治療和隨訪方面還沒有達成共識,診斷主要依靠組織病理,手術為主要治療方式。BMPM死亡率低、復發率高,但完全切除可顯著降低局部復發。
BMPM病因和發病機制尚不清楚。文獻復習總結有3種假設:首先,BMPM起源于與腹膜相關的慢性炎癥性疾病,慢性炎癥、既往手術史、子宮內膜異位癥或與腹膜透析相關的復發性腹膜炎發作在文獻中被描述為BMPM的誘發因素,有研究顯示30%~87%的BMPM患者既往接受過腹部手術,慢性刺激物的腹膜反應致使間皮細胞反應性增殖和囊性形成[6];其次,腹膜漿膜有一個更基本的腫瘤起源,與共存的慢性炎癥疾病沒有任何關系;最后,BMPM的發展和進展與其對性激素的敏感性有關。BMPM在育齡婦女中的發病率較高這一事實支持了這一假設,并且其對內分泌藥物(如他莫昔芬和促性腺激素釋放激素類似物)有反應[7]。
雖然沒有關鍵證據,但第一種假設是最廣泛接受的,其中慢性炎癥是間皮細胞增殖和化生的關鍵因素。我們的病例中患者既往未確診急性闌尾炎病史,但存在間斷下腹痛病史,術中見闌尾細長與周圍組織有粘連帶,術后病理提示慢性闌尾炎,考慮慢性闌尾炎即盆腔存在慢性炎癥有可能是BMPM發病的直接因素。
BMPM患者通常表現為腹部癥狀,大多數癥狀是非特異性的,當腫瘤較小時無明顯癥狀,當腫瘤擴大壓迫其他器官時出現腹部不適或疼痛。BMPM的其他少見癥狀包括體重減輕、惡心、嘔吐、便秘、腸梗阻征象和尿潴留[6]。當囊腫塊靠近并粘在一起時,可能會發生腹水[8]。有報道指出BMPM癥狀類似于闌尾炎的癥狀[9]。在我們的病例中,患者同時合并慢性闌尾炎。最近有BMPM急性起病的報道,患者32歲女性因腹痛24 h就診,手術病理確診此病[10]。體格檢查可能有助于發現BMPM,但無助于區分BMPM與其他疾病,BMPM的體格檢查包括腹部壓痛和可觸及的一個或多個腹部腫塊或僅為觸診區域增厚。
BMPM腹部超聲檢查顯示無回聲至輕度回聲、多隔囊性結構,囊壁薄、無回聲區透聲好,血流信號不明顯。超聲診斷時應與腹腔內囊性淋巴管瘤、卵巢囊腺瘤、假黏液瘤等囊性腫塊鑒別。囊性淋巴管瘤通常位于形狀不規則的腹膜后,并在腹膜后器官的擠壓下與組織空間一起生長。卵巢囊腺瘤發生在盆腔附件區域,漿液性囊腺瘤瘤壁可有實質性回聲,黏液性囊腺瘤為單側多室結構,內部透聲性差,有助于與腹部BMPM鑒別。假黏液瘤的超聲可表現為大量透聲差腹水,腹水呈黏液狀,包繞腹部器官,腹膜可見不規則增厚。但亦有超聲提示腹膜增厚實性囊腫塊誤診腹膜假黏液瘤術后病理為BMPM的病案報道[11]。故超聲發現腹腔內多囊腫塊、囊壁薄、無回聲區透聲好,應考慮診斷腹膜內多囊間皮瘤的可能。
放射學檢查可能有助于BMPM的診斷。在計算機斷層掃描(CT)中,BMPM表現為低密度、多房源、多囊性和薄壁病變,可以評估囊性腫塊的位置和范圍,但CT影像無法與其他囊性病變鑒別。同時,磁共振成像(MRI)可以確定病變的腹膜起源,并將BMPM與其他囊性病變區分開來,T1加權像的MRI表現為低信號,T2加權像的MRI表現為高至中等強度,伴有壁輕度增強[12]。
BMPM大體外觀為腫瘤由多個半透明囊腫組成,呈葡萄狀排列;囊腫的大小從微觀到直徑>20 cm不等,并由多個寬度不等的隔膜隔開;大多數囊腫內充滿透明漿液,偶爾有些會含有出血性或凝膠狀物質。BMPM通常呈彌漫性,廣泛粘附于盆腔周圍器官如闌尾、子宮、卵巢、膀胱、腸管和大網膜,其中,腹膜表面是最常見的。
病理學檢查上,BMPM的微觀特征顯示囊腫內襯立方體或單層扁平的間皮細胞,隔膜通常由松散的纖維血管結締組織組成,伴有稀疏的炎性浸潤,伴有纖維蛋白、肉芽組織和囊壁出血,囊腫充滿漿液。然而,許多不尋常的形態學特征使得難以區分良性和惡性病變。例如,囊腫內壁的細胞表現出異型性,伴有深染增大的細胞核和腔內小、腺樣結構和篩狀模式。間皮細胞對鈣視網膜蛋白(Calretinin)、Wilms腫瘤基因1(WT1)、淋巴管內皮細胞標志物(D2-40)具有免疫反應性,特別是D2-40陽性染色可有力地支持BMPM的診斷,這與間皮細胞的特異性相關;未觀察到因子FVIII-RA、糖類抗原CA-199、糖類抗原CA-125和癌胚抗原CEA抗體染色。在我們的案例中,免疫組織化學染色顯示D2-40、Calretinin、WT1、CK5/6、Vimentin、CK均為陽性。總之最終需要免疫組織化學分析才能明確診斷。
到目前為止,已經報道了多種BMPM治療策略。輔助激素治療、四環素硬化治療和腹腔內熱化療(HIPEC)已被推薦為治療選擇[13]。然而,完全切除囊性病變的手術是最首選的治療方法,并且其降低了局部復發的幾率。RENAPE(法國專家中心網絡)數據庫對1999~2019年期間收錄接受細胞減滅術(CRS)治療的60名BMPM患者進行了回顧性研究,證實了CRS獲得的良好長期結局[14];其中,考慮到BMPM疾病廣泛的播散性的粟粒樣轉移,部分患者是接受完全性CRS同時術中輔助腹腔熱灌注化療(HIPEC),其復發率相對較低,安全性可以接受,但統計學結果顯示,接受HIPEC治療的患者的復發風險在數值上雖降低,但相較單純CRS差異無統計學意義。另有病例報道亦推薦手術切除聯合HIPEC治療BMPM[15-16]。然而治療BMPM的經驗有限,盡管進行了這類積極治療,復發率降低但伴隨而來的并發癥發生率升高及對生育力的影響,讓人疑惑這種激進方法是能否給患者帶來最大獲益,是否應成為標準治療手段仍存在較大爭議,特別是對于無癥狀或癥狀輕微的患者。治療方案的制定也需結合患者的年齡及生育要求,這是日后值得探索的地方。我們所報告的病例在切除肉眼可見腫物即完全性CRS的基礎上未進行輔助化療便是考慮了此病良性的性質及輔助化療帶來的副作用。迄今為止,還沒有比較BMPM治療方式的隨機對照試驗,何種治療方案更優需大樣本病例數據證實。鑒于這種疾病的患病率低,前瞻性試驗亦難以實施。
BMPM的預后良好,只有極少數惡性轉化的報道。然而,BMPM的治療后復發率仍然很高,手術減瘤后復發率為40%~50%,即使在完全減瘤聯合HIPEC后復發率仍為21%[17]。因此,建議在治療后進行長期隨訪,建議在手術后的第1年每3個月進行1次隨訪CT掃描,然后在接下來的5年內每年進行1次。這樣可能早期發現復發,但該策略對總生存期的影響尚未確定。BMPM生長緩慢,復發后仍建議手術,治療預后較好。

