腔內修復術在腹主動脈瘤患者中的應用研究*
歐陽亮遠 陽普根 劉 俊 吳 靜
江西省宜春市人民醫院血管外科 336000
腹主動脈瘤是一種局部腹主動脈瘤樣擴張超過正常腹主動脈直徑50%的主動脈疾病,多數患者發病呈隱匿性,嚴重時可導致瘤體破裂、遠端臟器栓塞、鄰近臟器受壓等并發癥,危及患者的生命安全。目前,國內尚無腹主動脈瘤的大宗流行病學調查報告,但隨著我國老齡化的加劇和臨床檢測技術的提升,該病的發病率逐年升高,已經引起了臨床醫師的廣泛關注,及早確診并采取有效的治療干預是降低患者死亡率的關鍵[1]。臨床治療腹主動脈瘤的主要方式為外科手術,傳統的腹主動脈瘤開放手術一般采取開腹行腹主動脈瘤切除聯合人工血管移植術,能夠有效治愈腹主動脈瘤并減少腹主動脈瘤的復發,改善患者的遠期生存質量,但具有創傷大、并發癥多等缺點[2]。腹主動脈瘤腔內修復術采用血管腔內置入人工覆膜支架重建新的血流通道來隔絕腹主動脈瘤,能夠避免瘤體受到腹主動脈高壓血流的沖擊而發生破裂,具有微創、恢復快等優點,近年來在腹主動脈瘤治療中逐漸得到臨床醫師的認可[3]。本研究即對腔內修復術與傳統腹主動脈瘤開放手術在腹主動脈瘤治療中的應用效果進行比較,以期為優化該病的治療方法提供指導,報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月—2022年1月我院行手術治療的60例腹主動脈瘤患者。采取隨機數字表法分為兩組,每組30例。觀察組男19例,女11例;年齡35~72歲,平均年齡(57.12±6.05)歲;瘤體直徑4.0~7.5cm,平均瘤體直徑(5.71±1.34)cm。對照組男18例,女12例;年齡35~72歲,平均年齡(57.41±6.17)歲;瘤體直徑4.0~7.4cm,平均瘤體直徑(5.68±1.27)cm。兩組上述基本資料比較無統計學差異(P>0.05)。
1.2 選擇標準 (1)納入標準:①經影像學檢查確診為腹主動脈瘤,瘤體直徑超過4cm且未破裂;②符合手術治療指征;③無精神疾病或認知交流障礙;④患者或家屬對本研究內容了解并簽署知情同意書。(2)排除標準:①合并嚴重心腦血管病、糖尿病及肺部疾病者;②腹主動脈瘤破裂出血者;③有腹部手術史者;④合并嚴重感染性疾病者。
1.3 方法 觀察組行腔內修復術治療:(1)手術入路:局麻下切開雙側股動脈或經皮穿刺雙側股動脈、置入股動脈鞘。(2)經股動脈造影:通過左側股總動脈的動脈鞘送入豬尾導管和導絲,豬尾造影導管位于第1腰椎體中間造影。明確雙側腎動脈的位置,測量瘤頸的直徑、長度、角度及腹主動脈的長度、雙側髂動脈情況、髂內動脈的情況,選擇合適的支架系統。(3)釋放主體支架:通過右側股總動脈的動脈鞘送入豬尾導管和導絲,再置換為超硬導絲,沿超硬導絲送入選定的支架主體,支架主體的第一節覆膜區位于腎動脈水平以下。支架釋放前,注意通過左側造影導管再次定位腎動脈位置,同時通過支架主體的標記物,旋轉支架以確保其左側髂支位于正確的位置。釋放發架主體的近端,直至釋放出左側髂支,此時保持主體的右側髂支不釋放,以保證支架穩定。(4)釋放對側髂腿:自左側股動脈送入超滑導絲,在瘤腔內將導絲選入支架主體的左側髂支。確認導絲在支架內后,置換為超硬導絲。使用路圖明確髂內動脈開口位置,沿超硬導絲送入髂腿支架,髂腿的近端與主體髂支重疊3cm左右,髂腿的遠端以不覆蓋同側髂內動脈為宜。(5)釋放同側髂腿:完全釋放主體右側髂支,使其覆蓋部分右側髂總動脈,根據右側髂總動脈是否存在瘤樣改變以及是否被完整覆蓋決定是否需要追加右側髂腿,釋放方法同左側,也以保護髂內動脈為宜。(6)球囊擴張:使用專用的順應性球囊,在支架主體的第一節覆膜區、髂腿最后一節覆膜區、主體支架與髂腿的連接部位分別行擴張。(7)完成最后的造影,確認有無內漏以及雙側腎動脈和髂內動脈有無被覆蓋。對照組行腹主動脈瘤切除+人工血管置換術治療:全麻下取仰臥位,常規開腹入路后顯露腎下腹主動脈段和瘤體,將瘤體切開后清理瘤體內血栓。將“Y”型人工血管分別與瘤頸部、雙髂動脈端進行端—端吻合,置換瘤體,使腹主動脈瘤壁包裹人工血管。檢查血流是否通暢、吻合口是否滲血,若無異常則縫閉腹膜,逐層關腹。
1.4 觀察指標 比較兩組患者的手術情況(手術成功率、手術時間、術中輸血量)、術后情況(術后禁食禁水時間、ICU停留時間、術后住院時間)、術后死亡率、術后并發癥(心功能不全、呼吸功能不全、腎功能不全、休克、感染、內漏、支架移位、支架閉塞、跛行、腹痛)發生率以及術后1年生活質量的差異。生活質量采用生活質量綜合評定問卷(GQOLI-74)[4],包含軀體功能(含5個因子,計分范圍為20~100分)、心理功能(含5個因子,計分范圍為20~100分)、社會功能(含5個因子,計分范圍為20~100分)、物質生活狀態(含4個因子,計分范圍為16~80分)共4個維度,評分越高表示生活質量越好。
1.5 統計學方法 數據的處理使用軟件SPSS22.0完成,計量數據以均數±標準差表示,行t檢驗,計數數據以百分比(%)表示,行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術及術后情況比較 兩組患者的手術成功率均為100%,術中無1例死亡。觀察組手術時間、術后禁食禁水時間、ICU停留時間、術后住院時間均短于對照組,術中輸血量少于對照組,有統計學差異(P<0.05),見表1。
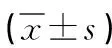
表1 兩組手術及術后情況比較
2.2 兩組術后死亡率及并發癥發生率比較 觀察組患者術后無1例死亡,對照組1例因術后多器官功能衰竭死亡,兩組死亡率分別為0.00%、3.33%,無統計學差異(P>0.05);觀察組術后并發癥總發生率為6.67%,低于對照組的26.67%,有統計學差異(χ2=4.320,P<0.05),見表2。

表2 兩組術后并發癥發生率比較[n(%)]
2.3 兩組術后1年GQOLI-74評分比較 觀察組術后1年軀體功能評分、心理功能評分、社會功能評分、物質生活狀態評分均高于對照組,有統計學差異(P<0.05),見表3。
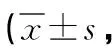
表3 兩組術后1年GQOLI-74評分比較分)
3 討論
腹主動脈瘤是指腹主動脈的瘤樣擴張,一般腹主動脈直徑>3cm可診斷腹主動脈瘤,該病已成為臨床常見的、存在巨大潛在風險的血管疾病之一。多數腹主動脈瘤患者發病較為隱匿,一般在體格檢查中被發現腹部存在搏動性包塊且進一步聽診可聞及血管雜音。腹主動脈瘤的最嚴重并發癥為瘤體破裂,破裂后患者的死亡風險急劇升高,死亡率超過90%。臨床上對于腹主動脈瘤直徑>5cm的患者建議及時采取手術治療以降低該病的死亡率[5]。
開腹手術是治療腹主動脈瘤的傳統方法,目前臨床技術已經十分成熟,尤其適用于年輕、機體狀態良好、耐受性好的患者,一般選擇腹部正中開腹入路,能夠充分暴露病變動脈瘤體,具有術野清晰、視野開闊,操作空間充足的優點[6]。但相關調查研究顯示該術式的手術創傷較大,術后需要較長時間恢復,并發癥也較多,在患者后期的身體康復方面存在不足[7]。近幾年隨著人工血管材料技術的不斷進步,腔內修復術在腹主動脈瘤治療中的應用效果逐漸得到臨床醫師的認可,國內相關報道也逐漸增多[8]。該術式主要通過在血管腔內置入人工覆膜支架重建新的血流通道來隔絕腹主動脈瘤,避免瘤體受到腹主動脈高壓血流的沖擊而發生破裂,其以微創、安全的優勢在國外獲得了大量臨床專家的認可[9]。國內部分研究報道中也指出,腹主動脈瘤腔內修復術中無須進行主動脈的阻斷操作,對患者的機體循環系統影響較小,因而在創傷小、術后恢復快等方面優勢較為明顯,對于合并多種臟器并發癥的患者以及老年或中高危人群也適用[10]。當然,也有專家指出腔內修復術仍存在一定的不足,主要表現在對血管解剖條件的要求較高,對于存在近端瘤頸<1.5cm、瘤頸與主動脈成角<120°、血管壁嚴重鈣化、瘤腔內附壁血栓超過50%等情況的患者不適用[11]。
本研究結果顯示,兩組患者的手術成功率均為100%,術中無1例死亡,可見兩種外科手術方式均對腹主動脈瘤有顯著的治療效果,手術成功率很高。而觀察組手術時間、術后禁食禁水時間、ICU停留時間、術后住院時間均短于對照組,術中輸血量少于對照組,且術后并發癥總發生率明顯低于對照組,有統計學差異(P<0.05),則表明相比于傳統開放手術,腔內修復術治療腹主動脈瘤的微創優勢十分明顯,手術的創傷更小、手術步驟更為簡單、術中出血更少,術后恢復更快,并發癥更少,利于患者術后盡快恢復正常功能,同時這也為高齡、基礎疾病多、不能耐受傳統開腹手術治療的患者提供了新的途徑[12]。兩組術后死亡率分別為0.00%、3.33%,均較低,可見兩種術式在符合適應證后開展均有較好的安全性,能夠保障患者的生存率。另外在術后生活質量方面,觀察組術后1年軀體功能評分、心理功能評分、社會功能評分、物質生活狀態評分均高于對照組,有統計學差異(P<0.05),分析原因主要為觀察組術后1年內進行了數次CT增強復查,患者瘤腔隔絕情況良好,人工血管血流通暢且形態結構正常,并未出現內漏、支架移位、支架感染、支架閉塞等不良情況,也無跛行、腹痛等癥狀,使得患者的恢復效果和生活質量有所提升。
綜上所述,腔內修復術治療腹主動脈瘤創傷小、術后恢復時間短、并發癥少,有利于提升患者的生活質量,值得臨床推薦。

