自體富血小板凝膠聯合微氧滲透及改良雙負壓療法對Ⅲ~Ⅳ期壓力性損傷患者的影響*
黃建民 劉勝元 李世斌 甘國敏 呂洪蓮 王 冰 蘇月園 李 靜
廣西柳鋼醫療有限公司醫院,廣西柳州市 545002
壓力性損傷(Pressure injury,PI)是由于醫療器械或者其他原因壓迫骨隆突部位,導致局部皮膚或軟組織損傷,可分為四期,主要表現為初期皮膚完整但局部皮膚存在紅斑,按壓過后紅斑不變色,Ⅲ~Ⅳ期嚴重者為皮膚部分組織存在缺失,并存在明顯疼痛感,創口可見脂肪層和肉芽組織等,不同部位的組織損傷程度存在差異[1]。臨床對于Ⅲ~Ⅳ期PI患者常以負壓治療為主,雖能夠改善創口狀態,但單一使用療效不佳。改良雙負壓治療是在常規負壓治療的基礎上,在創口深處多置入1根引流管,可以有效清除創面深處滲出物和壞死組織,對減輕創面周圍組織水腫、創面感染具有顯著效果[2]。有研究顯示[3],創面缺血缺氧及創面滲液會加重創面的損傷程度。因此給予創面局部持續微氧滲透對促進創面愈合具有積極作用,而自體富血小板也是治療難愈性創面的常用藥物,具有抗炎促進創面愈合的作用[4],臨床上未見三者聯合用于Ⅲ~Ⅳ期壓力性損傷患者治療的相關報道,因此本研究將自體富血小板凝膠聯合微氧滲透及改良雙負壓療法用于Ⅲ~Ⅳ期壓力性損傷患者治療中,旨在探究三者聯合對其的影響,詳情如下。
1 資料與方法
1.1 一般資料 選取2020年1月—2022年1月于我院治療的84例Ⅲ~Ⅳ期壓力性損傷患者,根據擲硬幣法隨機分為研究組和對照組,各42例。研究組男21例;女21例,年齡45~85歲,平均年齡(75.23±6.84)歲;PI分期:Ⅲ期8例、Ⅳ期34例。對照組男22例,女20例,年齡46~88歲;平均年齡(75.65±6.87)歲;PI分期:Ⅲ期7例、Ⅳ期35例。兩組患者上述基線資料比較,差異無統計學意義(P>0.05)。本研究經本院醫學倫理委員會批準。
1.2 納入及排除標準 (1)納入標準:①符合《壓瘡/壓力性損傷的預防和治療:臨床實踐指南》[5]中PI的診斷標準;②損傷分級均為Ⅲ期、Ⅳ期;③患者年齡≥45歲;④患者知情同意,并簽署知情同意書。(2)排除標準:①合并惡性腫瘤患者;②存在凝血功能障礙;③合并其他嚴重的軀體疾病。
1.3 方法 對照組實施改良雙負壓聯合持續微氧滲透治療,把管壁有多個小孔的導管置于創面最深處。并將導管的另一頭固定于創面最低位處,之后與一次性負壓引流器連接,并使用聚氨酯敷料覆蓋至創面周圍4~5cm。在負壓吸引力最大的部位放置吸盤并連接積液管路,將負壓調整為-20kPa,對創面表層給予負壓持續吸引,同時打開一次性負壓引流器對創面深處進行負壓引流。持續治療24h,并密切關注引流量,直至一次性負壓引流器中24h引流液量在5ml以內時,可拔除深部負壓引流管,繼續實施表層負壓吸引。同時采用微氧傷口治療儀24h持續給予創面微氧滲透,微氧傷口治療儀氧氣濃度≥95%,給氧流量≥6ml/h,30%~80%氧氣濕度,壓力12kPa,連續治療4周。研究組在對照組基礎上聯合自體富血小板凝膠治療,在負壓聯合持續微氧滲透治療1周后開始使用自體富血小板凝膠,根據創口面積采血,損傷1cm2需要采集血液10ml,以2 000r/min的速度離心5min,取血小板源生長因子層,以4 000r/min的速度離心5min,收集富血小板血漿,將10%的氯化鈣加入,生成富血小板血漿凝膠,清理創面,并將自體富血小板凝膠噴灑于整個創面,并采用凡士林紗布覆蓋,每日更換1次紗布敷料,3d更換1次自體富血小板凝膠,并在連續治療15d后繼續給予負壓與持續微氧滲透治療6d。累計治療4周。
1.4 觀察指標 (1)臨床療效[6]:顯效:患者創面無分泌物,有新生肉芽生長,創面面積明顯縮小;有效:患者創面有部分分泌物,創面有部分肉芽生長,創面面積縮小1/4以下;無效:創面組織紅腫,創面面積無縮小,肉芽組織無生長趨勢,創面存在大量分泌物。總有效=顯效率+有效率。(2)壓瘡愈合計分量表(PUSH)評分[7]:治療前、治療4周后使用PUSH量表進行評估,PUSH量表主要包括創面形態(0~4分)、創面面積(0~10分)、24h滲液量(0~3分),得分與創面愈合情況成反比。(3)炎癥因子及生長因子:選取兩組患者治療前后創面肉芽組織,采用ELISA法檢測兩組患者的白細胞介素-6(IL-6)、白細胞介素-8(IL-8)、C反應蛋白(CRP)水平以及血管內皮生長因子(VEGF)、結締組織生長因子(CTGF)。
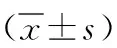
2 結果
2.1 兩組臨床療效比較 治療后,研究組患者創面愈合總有效率高于對照組,差異有統計學意義(χ2=5.126,P=0.024<0.05)。見表1。

表1 兩組臨床療效比較[n(%)]
2.2 兩組CTGF、VEGF水平比較 治療后,研究組患者CTGF、VEGF水平比對照組高,差異均有統計學意義(P<0.05)。見表2。

表2 兩組CTGF、VEGF水平比較
2.3 兩組炎癥因子比較 治療后,研究組患者的IL-6、 IL-8、CRP水平比對照組更低,差異均有統計學意義(P<0.05)。見表3。
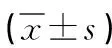
表3 兩組炎癥因子比較
2.4 兩組PUSH評分比較 治療后,研究組患者的PUSH各項評分低于對照組,差異有統計學意義(P<0.05)。見表4。
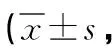
表4 兩組PUSH評分比較分)
3 討論
PI是指發生于潛在皮下軟組織及皮膚處的局限性損傷,造成PI的因素主要為長期持續性的剪切力及外在壓力作用,造成局部皮膚的缺血、缺氧性損傷,其中Ⅲ、Ⅳ期PI患者的損傷為全層皮膚和組織缺失,創口恢復難度較大,若不及時治療,容易對患者日常生活及身體健康造成嚴重影響[8]。
負壓治療通過負壓海綿及透明貼膜將傷口密封后,連接引流管負壓源持續負壓引流,可使患者創口處于相對密封狀態下,防止外界細菌侵入傷口造成交叉感染,能夠減少創口滲透液流出,達到治療疾病的目的[9]。是目前臨床上治療PI患者的主要方式,但對于Ⅲ~Ⅳ期PI創面深處的壞死組織及滲液無法及時清除,導致創面炎癥反應和組織缺血缺氧[10]。因此有學者將持續微氧滲透用于小創面的治療中,效果較好,但是對于Ⅲ~Ⅳ期壓力性損傷患者,效果仍然不太理想,Ⅲ~Ⅳ期壓力性損傷創面大、傷口深,需要探尋更為有效的治療方式[11]。自體富血小板凝膠不僅含有大量的組織生長因子,而且用于自身創面的修復不產生排斥反應,對Ⅲ~Ⅳ期壓力性損傷患者的療效已經被證實[12]。因此,本研究將自體富血小板凝膠聯合微氧滲透及改良雙負壓療法應用于Ⅲ~Ⅳ期壓力性損傷患者的治療中,取得了顯著的效果。
Ⅲ~Ⅳ期壓力性損傷患者創面大、程度深、周圍存在硬性結痂或瘢痕組織等,導致患者創面缺血缺氧,且創口滲透液無法及時排出而加重創面炎癥反應,導致創面IL-6、 IL-8、CRP等炎癥介質水平升高,進而加重創面的損傷和水腫程度,甚至引起感染[13]。本研究中,治療后研究組的IL-6、 IL-8、CRP水平低于對照組, CTGF、VEGF水平高于對照組,差異均有統計學意義(P<0.05)。提示自體富血小板凝膠聯合微氧滲透及改良雙負壓療法能夠減輕Ⅲ~Ⅳ期壓力性損傷患者創面的炎癥反應,促進患者創面恢復。分析其原因在于,負壓治療可以促進創口滲液引流排出,減少創面分泌物,避免滲液浸漬、壞死組織溶解,減輕患者創口的炎癥反應,同時持續地給予創面供氧,提高了創面氧氣含量,并在負壓作用下于創面上形成一個負壓的高濃度氧氣環境,對抑制創面細菌具有一定作用,同時還能改善創面組織血液循環,加快創面組織生長,為創面愈合提供良好條件。而自體富血小板凝膠作為來自患者血液的生物制劑,患者免疫原性低,且自體富血小板凝膠在創面釋放生長因子,加快創面組織生長,促進創面愈合。有研究顯示[14],自體富血小板凝膠中的白細胞可以有效地殺滅創面病原體,發揮抗感染作用。同時自體富血小板凝膠能夠釋放生長因子,而生長因子可促進細胞增殖,不僅可以加快創面修復,還能刺激瘢痕組織或上皮組織,修復受損的神經功能[15]。本研究中,治療后研究組的PUSH評分低于對照組,而總有效率高于對照組,差異有統計學意義(P<0.05)。進一步說明了自體富血小板凝膠聯合微氧滲透及改良雙負壓療法對Ⅲ~Ⅳ期壓力性損傷患者的治療效果更佳。有研究顯示[16],自體富血小板凝膠應用于難治性創面的治療中,能夠提高創面肉芽組織VEGF、CTGF、TGF-β1水平,進而促進創面恢復。
綜上所述,自體富血小板凝膠聯合微氧滲透及改良雙負壓療法對Ⅲ~Ⅳ期壓力性損傷患者具有積極影響,能夠有效減輕創面炎癥反應,促進創面快速生長,提高治療效果。

