足月新生兒細菌性腦膜炎早期頭顱MR和腦脊液指標臨床表現分析
楊亞茹
河南省平頂山市第一人民醫院 467000
新生兒細菌性腦膜炎是新生兒常見的中樞性感染性疾病,由于發病早期癥狀不典型,且缺乏腦膜刺激征等特異性表現,因此為早期診斷造成一定的困難。有研究調查顯示,新生兒細菌性腦膜炎的病死率可達10%~15%,而經治療存活的患兒也大多遺留癲癇、腦癱、聽力障礙、智力或(和)運動障礙等,致殘率可達20%~50%[1-2]。因此對于新生兒腦膜炎的早期診斷和治療對于新生兒的長期生存有著極大的影響。目前臨床治療新生兒細菌性腦膜炎采取基于腦脊液病原菌培養結果的針對性抗生素治療為主,而在腦脊液培養結果確定之前多以經驗性抗生素治療為主。磁共振(MR)作為顱腦疾病檢測的重要手段,相比腦脊液培養更加快速、簡便,有學者認為不同病原菌感染腦膜炎患者在MR表現上存在一定的差異性,這對于早期經驗性治療有重要的指導作用[3],但在我國尚缺乏明確依據。鑒于此,本研究通過分析足月新生兒細菌性腦膜炎患兒病原菌感染特點,并對比主要病原菌感染下患兒的MR表現特點進行對比,旨在探討MR對早期經驗性治療的指導價值,現將相關研究內容和結果報道如下。
1 對象和方法
1.1 研究對象 選取2019年3月—2021年4月我院NICU收治的118例足月新生兒細菌性腦膜炎作為腦膜炎組,患兒胎齡37~40周,平均胎齡(35.31±1.60)周,出生體重2.5~4.1kg,平均出生體重(3.40±0.29)kg;選取同期無腦膜炎患兒62例作為無腦膜炎組,患兒胎齡37~40周,平均胎齡(35.70±2.20)周,出生體重2.3~4.0kg,平均出生體重(3.30±0.39)kg。兩組患兒在胎齡、出生體重上差異并無統計學意義(P>0.05)。
1.2 選擇標準 (1)腦膜炎組納入標準:①符合《歐洲臨床微生物和感染病學會急性細菌性腦膜炎診治指南》[4]中的診斷標準;②經腦脊液細菌培養、常規、生化檢測;③新生兒胎齡37~42周;④發病7d內自愿接受MR檢查。(2)膜膜炎組排除標準:①合并有先天畸形或其他原因引起的中樞神經系統感染;②因腦積水或外科治療所致腦膜炎者。(3)無腦膜炎組納入標準:①臨床癥見發熱、嗜睡、喂養困難等疑似腦膜炎癥狀;②經MR檢查無明顯異常改變,且腦脊液培養排除腦膜炎;③有明確非中樞神經系統感染疾病,且經對癥治療后好轉或痊愈。
1.3 方法 收集患兒出生基本情況,包括胎齡、出生體重及Apgar評分;實驗室檢查結果,包括腦脊液常規、生化檢查,腦脊液和血液細菌培養;影像學檢查,采用頭顱MR對顱內病變特點進行檢查,以2名醫師確認為依據。
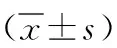
2 結果
2.1 細菌性腦膜炎患兒病原菌分布特點 118例細菌性腦膜炎患兒血培養陽性、腦脊液培養陰性77例,血培養陰性、腦脊液培養陽性14例,血培養和腦脊液培養均為陽性27例。培養陽性患兒中以革蘭陽性菌占比最高,為61.02%,其中以無乳鏈球菌為主,占總菌株的35.59%,占革蘭陽性菌的58.33%;革蘭陰性菌中以大腸埃希菌為主,占總菌株的22.88%,占革蘭陰性菌的58.70%,詳見表1。

表1 培養陽性病原菌分布情況[n(%)]
2.2 無乳鏈球菌和大腸桿菌感染腦脊液和MR表現 無乳鏈球菌和大腸桿菌患兒腦脊液白細胞計數、葡萄糖以及總蛋白水平比較差異均無統計學意義(P>0.05);MR表現上,腦積水在大腸桿菌感染患兒中明顯增加,腦梗死在無乳鏈球菌感染患兒中明顯增加,組間比較差異均具有統計學意義(P<0.05),詳見表2。

表2 無乳鏈球菌和大腸桿菌感染腦脊液和MR表現
3 討論
本研究結果顯示,新生兒細菌性腦膜炎感染以大腸桿菌、無乳鏈球菌感染為主,分別占感染總人數的22.88%和35.59%,這與近年細菌性腦膜炎相關流行病學調查結果一致[5]。在腦脊液常規和生化檢測指標中,兩種主要病原菌感染患兒并未見顯著差異。通過對比早期MR表現可見,相比無乳鏈球菌感染患兒,大腸桿菌感染細菌性腦膜炎患兒在發病早期多顯示有腦積水表現,而無乳鏈球菌感染細菌性腦膜炎患兒相比大腸桿菌感染患兒則更容易發生梗死,占比分別為22.22%和40.48%。由此提示,對于新生兒細菌性腦膜炎早期腦脊液變化在不同病原菌感染下具有相似性,但MR表現出的顱內變化差異性與病原菌種類有關,這也可能是導致不同神經系統并發癥或后遺癥的主要原因。
腦梗死和腦積水作為細菌性腦膜炎的常見并發癥,有研究調查顯示其發生率分別為28%~43%和20%~25%[6-7],這與本研究結果較為一致。但對于不同病原菌感染下患兒的臨床表現或影像學表現是否存在差異則尚無定論,其原因推測與診斷標準、CT或MR的檢測手段以及發病至檢查時間等因素不同有關。目前普遍研究認為,頭顱MR的表現可顯示出細菌性腦膜炎的病理改變過程,并且與患兒的預后有密切的關系,其中腦白質損傷被認為是遠期神經系統發育滯后的重要指標,甚者則可遺留腦性癱瘓或死亡[8-9]。既往的研究中有學者認為梗死并不是無乳鏈球菌感染的特異性表現,肺炎鏈球菌感染亦可有明顯的梗死[10]。但通過與大腸桿菌的比較所表現出的突出的梗死特點,筆者認為該結果與病原菌對微血管的影響有關。梗死的發生機制在于細菌因子對腦內皮細胞產生的細胞毒性,而由此引發的炎癥反應可誘導巨噬細胞生成影響腦血流調節的一氧化氮,從而表現出局部腦血流障礙。無乳鏈球菌所含有的β溶血素則具有導致這一細胞毒性的特征[11]。而大腸桿菌中并不具備細胞毒性的特點,但卻可在不改變微血管內皮細胞和血管通透性的情況下通過血管進入中樞神經系統[12]。相關研究證實,在大腸桿菌感染的細菌性腦膜炎患者中可表現出室管膜強化頻率的增加,而隨著發病時間的延長,無乳鏈球菌感染細菌性腦膜炎患者也可出現腦積水表現,其原因在于相比無乳鏈球菌感染早期造成的局部血流障礙,大腸桿菌感染可明顯增加腦室內膿性物質的頻率[13]。由此可見,MR檢查時間對于成像表現的差異性有直接的影響。
與較長時間的細菌培養相比,頭顱MR更加快速、簡便操作,對于早期抗生素的指導有著更加重要的價值。本研究在患兒發病后7d內進行MR檢測,其結果可在一定程度上反映出無乳鏈球菌感染和大腸桿菌感染下的MR成像特點,通過進一步大樣本量對比研究可能是早于細菌培養的高效預測依據。

