1例經歷2次氧合器更換的81d體外膜肺氧合高齡患者的護理*
顧艷婷,葛曉瑩,朱穎,張蔚青,顧秋瑩
(上海交通大學醫學院附屬瑞金醫院,上海,200025)
急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)是指多種肺內外因素所引起的,以進行性低氧血癥和呼吸窘迫為臨床特征的急性呼吸衰竭[1]。ARDS 總體住院病死率40%,其中重度ARDS 患者住院病死率46.1%[1]。對于傳統治療低效的重度ARDS 患者,體外膜肺氧合(extracorporeal membrane oxygenation,ECMO)是一種終極的心肺功能替代的器官支持技術,也是重癥醫學中一種挽救生命的治療方式[2]。ECMO 運行機制是通過離心泵將靜脈血在氧合器中進行氧合處理再進入身體,達到替代部分或全部心肺功能,從而為患者心和 (或)肺的恢復提供寶貴時間[3]。其是將靜脈血引出,通過氧合器進行氣體交換再泵入人體循環系統,根據泵入的方式不同,可以分為兩種類型[4]:靜脈-動脈體外膜肺氧合(venoarterial extracorporeal membrane oxygenation,VA-ECMO)、靜脈-靜脈體外膜肺氧合(venovenous extracorporeal membrane oxygenation,VVECMO)的方式分別應用于循環衰竭、呼吸衰竭的患者中。重度ARDS 患者由于病死率高且傳統性呼吸治療無法滿足治療需求,常使用VV-ECMO 進行肺功能的支持,為患者原發病的治療爭取更多的救治時間[3]。ECMO 核心部分是氧合器和離心泵,分別起到人工肺和人工心的作用[5]。臨床上維持氧合器的正常功能、及時發現氧合器功能障礙并安全更換,可使ECMO 的治療作用起到事半功倍的效果[6]。本醫護團隊于2023年1月19日收治了1 例多臟器功能受累、嚴重出血傾向的重度ARDS 患者。ECMO治療期間,因氧合器出現血栓導致氧合器功能下降,給予患者進行了2 次氧合器及管路的更換,治療81d后病情好轉出院,現將護理情況報道如下。
1 資料與方法
1.1 一般資料
患者,女,75 歲,因發熱(39.3℃)伴咳嗽咳痰10d,胸悶氣短5d 于2023年1月4日收治入急診,經嚴密的查體和放射學檢查考慮重度ARDS。1月16日在高流量氧氣濕化治療儀+面罩吸氧情況下,指氧飽和度下降至70%以下,行氣管插管呼吸機應用輔助通氣。胸片顯示,兩肺多發炎癥改變:縱膈增寬;心影增大,主動脈迂曲伴壁鈣化。
1.2 治療護理方法
2023年1月19日轉入重癥醫學科進一步治療。入院后,該例患者在超聲引導下于右頸內靜脈和右股靜脈處行穿刺置管術,給予VV-ECMO 治療,同時使用肝素抗凝,深鎮靜、鎮痛、肌松和保護性肺通氣策略。患者于1月20日至31日間斷行ECMO 聯合俯臥位通氣治療;1月31日ECMO 穿刺點處滲血嚴重,暫停俯臥位治療;2月9日患者出現口腔出血,呈進行性的增加,未見明顯出血點,實驗室檢查活化部分凝血活酶時間(activated partial thromboplastin time,APTT)延長,氧分壓下降,D-二聚體上升,纖維蛋白原(fibrinogen,Fg)下降,氧合器及管路內均可見大片的血栓形成,考慮與氧合器功效下降有關,于是分別于2月10日與3月16日進行了2 次ECMO 氧合器及管路更換,2 次更換過程順利并留取了氧合器里的自體血備用。
2 結果
ECMO 治療過程中2 次更換氧合器均未發生血流動力學波動和其他不良事件發生。由表1 可見,通過評估氧合器更換的效用,2 次氧合器更換后1d患者氧分壓、Fg 均較前上升,D-二聚體較前下降,ECMO 穿刺點及全身皮膚黏膜未見出血,各項指標均明顯好轉。患者在經歷81d 的ECMO 治療后,于2023年4月10日關閉氣源,患者呼吸驅動不明顯,二氧化碳分壓、氧分壓正常范圍,予以ECMO 撤機,過程順利,患者生命體征平穩。
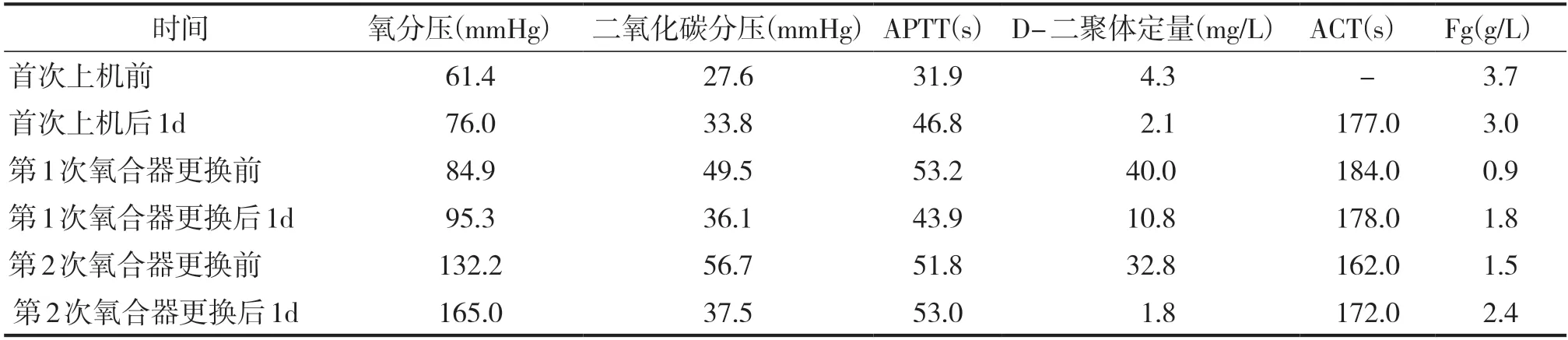
表1 上機及氧合器更換前后實驗室數據比較
3 討論
3.1 氧合器更換的操作要點及流程
ECMO 治療技術對各個環節和步驟的要求較高,特別因操作不當會發生各類并發癥,包括因整套管路內血液丟失導致的血流動力學波動,醫護配合不當導致的空氣進入,氧合器更換時間過長導致的氧合下降等。因此,在ECMO 運行過程中更換氧合器及其套包需要醫護醫療團隊的密切合作。而嚴謹有序的操作流程對于氧合器及管路更換起到至關重要的作用,本研究醫療團隊在參考相關文獻[7-8]與經驗基礎上制定了ECMO 運行中氧合器、套包更換標準流程,見二維碼圖1,并對更換的每個環節進行描述分析。

圖1 ECMO運行中氧合器、套包更換標準流程二維碼圖
3.1.1 人員及物品準備首先醫生評估好氧合器功能及血栓情況,下達更換的決策。醫生組:3名主治及以上醫生,分別負責患者右下肢靜脈引血端、右頸內靜脈回血端、呼吸機調控及緊急處理。護理組:由5名專科護士組成。物品準備:ECMO套包、專用無菌夾管鉗、無菌巾、無菌手套、無菌手術衣、ECMO備用手搖泵、換藥包、刀片、碘伏消毒液、灌注器、無菌敷貼、預充用無菌生理鹽水、血液回收袋、輸液器、輸液架,有條件另備1臺ECMO機器。藥物準備:鎮靜、鎮痛、肌松藥物、肝素(劑量根據醫囑,并且在更換氧合器過程中全程維持使用),遵醫囑備血(全血或血漿)和乳酸鈉林格液。本組醫療團隊均按以上完成準備工作。
3.1.2 氧合器更換的醫護配合ECMO更換前先采用預防性措施,調整呼吸機參數,提升氧濃度[9]。醫生嚴格遵照無菌操作原則鋪巾,穿戴好無菌手術衣、無菌手套,準備操作中需要的物品。護士1和2負責ECMO套包的預充使之呈備用狀態。護士1和2將ECMO轉速調至500轉/min,夾管鉗夾住離心泵前導管,用第二把夾管鉗夾住離心泵后的導管,再將轉速調至0轉/min后取下離心泵及氧合器,關閉水箱,拆下水箱和氧合器的接頭。醫生1和2用無菌鉗夾閉股靜脈和頸內靜脈導管,斷開原接頭,連接新ECMO導管的接頭,必要時往接頭處注入無菌生理鹽水,保證連接處無氣泡。護士1和2泵頭涂耦合劑,放入新的離心泵,將新氧合器和水箱接頭相連,新氧合器側邊與氧氣管相連。護士1和2將轉速調至500轉/min,放開泵前、泵后夾管鉗,緩慢逐步將轉速調至正常治療速度。之后需要注意泵頭是否完整,運轉是否通暢,有無異常聲音;認真檢查管路及氧合器中是否存在氣泡,確保管路密閉,避免空氣栓塞發生;注意水箱的水位及避免水管扭曲、打折、滲漏;檢測電源、氣源,避免機械故障的發生。該例患者第1次更換氧合器時,發現水箱水位下降,及時添加了無菌注射用水。醫生1和2固定導管接頭,貼無菌敷貼;醫生3調整呼吸機參數,做好患者生命體征的監測。護士3輔助醫生消毒血管通路及引血端和回血端的導管接口處以及為醫生提供所需用物;護士4管理患者的靜脈通路,遵醫囑輸注液體或血制品,當鎮靜鎮痛肌松不足或抗凝方面有問題時調整藥物劑量,保證患者在更換期間生命體征平穩,血流動力學穩定,平均動脈壓的目標要在60mmHg以上,有任何異常及時通知醫生。
3.1.3 自體血回收與保存ECMO套包更換時不能將原ECMO管路內的血液回輸回患者體內,導致其血液丟失。蔣曉春等[7]的研究中指出1個氧合器內有血栓,更換管路時約丟失400mL血液。該例患者存在穿刺點及口腔內的出血,因此采用自體血的收集以備緊急情況使用。具體操作如下:在舊氧合器換下的同時,由護士5負責回收自體血;護士5將輸液器用乳酸鈉林格液排氣后連接在氧合器前的三通管處,氧合器后的三通管處連接專門用于儲存血液的收集袋,內含枸櫞酸鈉抗凝劑,離心泵前和氧合器后的管路各用1把夾管鉗夾住,泵頭放入手搖泵中,通過手搖泵頭使氧合器內的血液進入收集袋(見圖2)。根據邱芳等[10]提出,血液回收后于2~6℃環境中保存6h以上,但由于紅細胞為自然沉降,分離時間較長,但一般不超過24h。該例患者血液回收后暫放在冰箱2~6℃保存,不超過24h以備用。
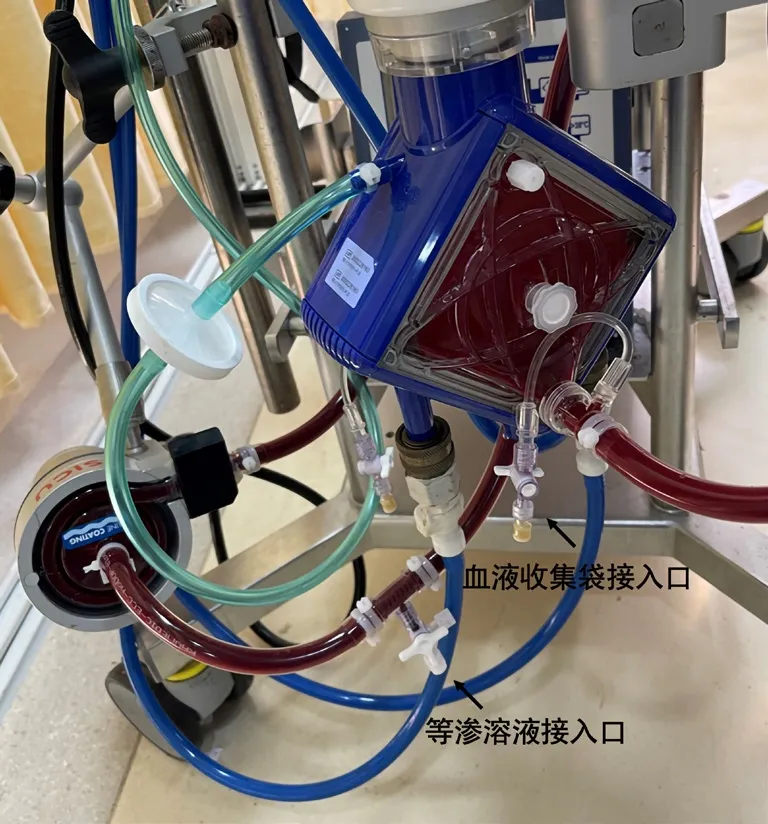
圖2 自體血回收采集接口圖
3.2 氧合器效用的判斷與監測
ECMO 期間更換氧合器是一個復雜的綜合決策。國外學者指出[6],在ECMO 治療過程中,血液與氧合器的非生物表面接觸,激活炎性反應和凝血通路,引起血栓形成、纖溶和白細胞激活,導致氧合器功能障礙。凝血和纖溶系統的激活引起全身凝血功能障礙和溶血反應,形成血凝塊則會阻礙血液流動。此外,氣相中的水分聚集和血液中蛋白質和細胞碎片的聚集可能會在中空纖維內形成分流甚至死腔,影響氣體交換[6]。血液學異常、機械梗阻和氣體交換功能下降是ECMO 管理中更換氧合器的三大主要原因。同時也有文獻報道[11],患者血漿D-二聚體升高,纖維蛋白原、血小板計數減少,肝素使用劑量減少是ECMO 運行期間氧合器更換的預測因子。該例患者隨著ECMO 治療時間的延長,肝素抗凝劑量調控難度大,氧合器逐漸出現相關的功能障礙,如血栓形成導致氣體交換障礙,醫療團隊結合該例患者化驗指標進行判斷,如氧分壓下降,APTT 延長,D-二聚體上升,Fg 下降,由醫生下達更換氧合器及管路的決策。該例患者2 次氧合器更換后各項相關化驗指標明顯好轉,病情趨向穩定,效果良好。
3.3 氧合器功能的維護
氧合器是ECMO 治療最重要的組成部分,是一種代替人體肺臟排出二氧化碳、攝取氧氣,進行氣體交換的人工器官,具有人肺的功能,作為一種接近人體生理狀態,較為理想的人工臟器,集氧合、變溫、儲血、過濾、回收血等功能于一體,將含氧量低的靜脈血經過氧合后成為含氧量高的動脈血[12]。因此,對氧合器功能的有效維護是保障治療效果的關鍵環節。
3.3.1 管道的護理該例患者選用的是VV-ECMO的模式,置管位置為右股靜脈和右頸內靜脈,左側股靜脈置管用于有創血流動力學監測。ECMO的管道長且粗,右股靜脈ECMO導管置入21F導管長度達42cm,右頸內ECMO導管置入17F導管長度達13cm,在置管成功后以心臟超聲確定導管頭端位置適宜,使用3M彈性寬膠布妥善固定在肢體上(雙固定),于管道外露部分做標記,每班測量管路長度,觀察管路位置,保持管道與身體長軸平行。各管路均留出一定長度后分別妥善固定在床檔上以防止管路下垂而牽拉管道。更換體位時,注意保護管路,防止滑脫、打折、扭曲,調整管路的角度,距離和張力,保證管路通暢,檢查管路接頭連接是否緊密,氧合器有無漏血、滲血、管路是否有異常抖動(引血端不暢或血容量不足)[8]。每小時做好巡視工作,確保ECMO平穩運轉,并記錄ECMO各項參數指標(轉速及流量等)。注意觀察穿刺部位有無血腫及滲血發生,監測膜前、膜后的血液顏色變化,以便及時處理。根據不同治療階段合理應用鎮痛及鎮靜藥物,動態評估鎮靜評分,做好保護性約束,預防脫管。采取上述護理措施后,該例患者在ECMO治療過程中未發生導管相關的不良事件,ECMO運轉順暢。
3.3.2 抗凝劑的應用及護理2018年成人ECMO循環輔助專家共識指出[13],肝素是ECMO治療期間最常用的抗凝劑,應持續泵入,維持適當的激活凝血時間(activated clotting time,ACT)水平,并結合APTT、抗凝血因子Xa水平、 凝血功能及患者病情等綜合判斷所需的抗凝強度,在血栓栓塞風險與出血并發癥之間找到合適的平衡點。因此,在ECMO治療期間應個體化應用抗凝護理[7]。首先動態監測凝血功能,確保體外膜肺氧合治療安全。該例患者肝素液(8u/kg/h)靜脈泵入,護士每4h監測凝血指標,維持患者ACT在150~200s,活化部分凝血活酶時間在60~80s(或基礎值的1.5~2倍),維持血小板計數大于50×109/L,必要時遵醫囑給予血小板輸注。如若ACT不達標,需匯報醫生,排除其他原因,循序漸進調整肝素劑量。根據ECMO護理單每2h進行觀察、評估及填寫,內容包括ECMO治療參數、傷口滲血、遠端肢體灌注情況等;其次及時處理并發癥,降低患者的出血風險。該例患者第1個及第2個氧合器使用時,患者右頸內靜脈和右股靜脈ECMO置管穿刺處有明顯滲血,口腔內進行性出血,及時匯報醫生于2月3日下調肝素劑量(6u/kg/h)。該例患者在ECMO治療過程中,肝素劑量難以調控,隨后氧合器內慢慢出現了血栓跡象時,于2月10日與3月16日予以更換氧合器及管路后,患者出血情況均較前好轉,未造成嚴重的不良后果。
3.3.3 血栓監測研究顯示[14],盡管進行了抗凝治療,約35%的患者在膜式氧合器、泵頭或管道中出現血栓。ECMO血栓事件常見的有腦血管栓塞、心房血栓(左心房多見)、肢體血管栓塞和肺栓塞等[15]。因此,ECMO治療期間,根據患者病情情況監測患者的ACT及其他凝血指標,并根據結果調整肝素用量。建議常規行頸靜脈和股靜脈多普勒超聲檢查,以及時發現血栓等并發癥。定期進行靜脈血栓栓塞風險評估并給予相應預防措施[16]。每班觀察患者的瞳孔變化,每4h用手電筒照射整個體外循環管道,檢查氧合器、離心泵和ECMO管道是否存在血栓,若出現直徑大于5mm的血栓或仍在繼續擴大的血栓應請示醫生是否加大抗凝劑量或者考慮更換氧合器及管道。密切觀察患者的下肢顏色、皮膚溫度、足背動脈搏動情況,警惕出現深靜脈血栓。在ECMO治療期間,該例患者氧合器處可見大片血栓,因此更換了2次氧合器及管路,更換過程順利,未造成嚴重不良后果。
3.4 出血護理
由于臨床上ECMO 患者病情復雜,常常抗凝治療與出血治療產生矛盾,所以抗凝和出血管理是臨床工作中的一大難題。出血是ECMO 期間的常見并發癥,總的發生率可高達30%~70%,減少出血發生首要的方法是預防[17]。在 ECMO 支持治療過程中應盡量避免侵入性操作或外科操作,留置有創動脈導管便于采血和監測血壓,動靜脈穿刺后需給予延長穿刺點按壓時間,必要時給予沙袋壓迫;積極檢測凝血指標如ACT 與APTT,及時調整抗凝劑的用量;注意紅細胞、血容量的變化趨勢,及時床旁超聲檢查;注意觀察患者動靜脈穿刺部位、引流液、皮膚出血點;當出血發生后,要及時發現并盡早明確出血部位。根據不同的出血部位,觀察顱內情況(意識、瞳孔變化)、消化道(嘔血、便血、胃腸減壓的顏色)、呼吸道(咯血、吸出血性痰液、氧和變化)等;持續監測與評估患者的凝血指標,維持血小板計數≥50×109/L,如有必要給予血小板、Fg 和抗凝血酶(antithrombin III,ATIII)等物質輸注。該例患者在ECMO 治療期間出現置管處滲血以及口腔內進行性出血,置管處滲血給予每日更換敷料,口腔內出血給予云南白藥及凝血酶凍干粉等紗布填塞按壓,注意吸痰及翻身動作輕柔。
4 小結
ECMO 患者不同于一般重癥患者,患者在很長時間內幾乎依賴ECMO 系統生存,ECMO 出現問題可直接致命。在該例患者長達81d 的ECMO 治療過程中,經歷了2 次氧合器更換,其病情危重、復雜,對護理工作具有極大挑戰。ECMO 治療過程中并發癥重于預防和早期處理,作為ECMO 專科護士在工作中需不斷積累實踐經驗,熟練急救流程,掌握適應癥和禁忌癥,制定出科學的ECMO 護理常規和標準化的護理流程和氧合器及套包更換流程,熟練運用于臨床。更換ECMO管路前需做好充分的準備工作,熟練操作技能,更換中分工明確,縮短更換時間,良好的配合能減少并發癥的發生;同時加強對ECMO治療中的監測與護理,特別是血栓栓塞風險與出血并發癥是護理工作的重點與難點。另外,在抗凝藥物使用和出血控制與護理方面還需進一步積累經驗,以找到最佳平衡點,以上措施是ECMO 搶救急危重癥患者取得成功的重要保證。

