翼狀胬肉切除與角膜緣干細胞移植術聯合超聲乳化吸除術與人工晶狀體植入治療白內障合并翼狀胬肉的效果
王慧銘,劉艷
【摘要】目的 探討翼狀胬肉切除與角膜緣干細胞移植術聯合超聲乳化吸除術與人工晶狀體植入治療白內障合并翼狀胬肉的效果,及其對患者視力的影響。方法 回顧性分析平邑縣人民醫院2021年1月至2022年5月收治的100例白內障合并翼狀胬肉患者的臨床資料,根據不同的治療方式將其分為A組(45例)與B組(55例)。A組患者首先開展超聲乳化吸除術聯合人工晶狀體植入治療,再擇期行翼狀胬肉切除與角膜緣干細胞移植術治療,B組患者首先開展翼狀胬肉切除與角膜緣干細胞移植術治療,再擇期開展超聲乳化吸除術聯合人工晶狀體植入治療,術后均隨訪6個月。比較兩組患者術前及術后6個月視力、客觀散射指數(OSI)、屈光度、淚液濕潤長度、淚膜破裂時間(BUT)、角膜熒光素染色(FL)評分變化,以及隨訪期間干眼癥的發生情況。結果 與術前比,兩組患者術后6個月裸眼近視力(UNVA)、裸眼遠視力(UDVA)、最佳矯正視力(BCVA)均顯著升高,且B組UNVA、UDVA顯著高于A組;術后6個月兩組患者OSI均顯著降低,B組顯著低于A組,且B組術后6個月的屈光度實際值及屈光度偏倚值均顯著低于A組;兩組患者淚液分泌試驗(S Ⅰ t)、BUT均顯著延長,FL評分均顯著降低(均P<0.05);但兩組間BCVA、S Ⅰ t、BUT、FL評分及隨訪期間干眼癥發生率比較,差異均無統計學意義(均P>0.05)。結論 對白內障合并翼狀胬肉患者采取翼狀胬肉切除與角膜緣干細胞移植術治療后,再擇期開展超聲乳化吸除術聯合人工晶狀體植入治療的臨床效果更好,可顯著改善患者的裸眼視力及散光,促進患者術后屈光度的恢復,且不會增加干眼癥的發生。
【關鍵詞】白內障 ; 翼狀胬肉 ; 超聲乳化吸除術 ; 翼狀胬肉切除 ; 人工晶狀體植入 ; 角膜緣干細胞移植術
【中圖分類號】R776.1【文獻標識碼】A【文章編號】2096-3718.2023.20.0007.04
DOI:10.3969/j.issn.2096-3718.2023.20.003
翼狀胬肉的發病機制尚無統一定論,大多數學者認為,翼狀胬肉的發生和紫外線刺激、環境因素及角膜緣干細胞缺乏存在明顯關聯,常與白內障同時發生,兩種疾病有相互促進的作用,會加快病情發展[1-2]。目前,臨床上以聯合手術為主要方式,但隨實踐發現,分期開展手術比單純聯合手術效果要好,先開展超聲乳化吸除術聯合人工晶狀體植入治療,再擇期行翼狀胬肉切除與角膜緣干細胞移植術難以對人工晶狀體的度數進行合理計算,而相反順序的手術方式可保證白內障合并翼狀胬肉的治療效果,利于患者視力的恢復,且可減少并發癥的發生[3]。基于此,本研究旨在探討先接受翼狀胬肉切除與角膜緣干細胞移植術治療后,再擇期開展超聲乳化吸除術聯合人工晶狀體植入治療的效果,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析平邑縣人民醫院2021年1月至2022年5月收治的100例白內障合并翼狀胬肉患者的臨床資料,根據不同的治療方式將其分為A組(45例)與B組(55例)。A組患者中男性25例,女性20例;年齡45~72歲,平均(65.28±5.27)歲;眼軸長度20~28 mm,平均(25.50±1.82) mm;翼狀胬肉分級[4]:Ⅰ、Ⅱ、Ⅲ級分別為12、20、13例。B組患者中男性32例,女性23例;年齡43~74歲,平均(65.52±5.85)歲;眼軸長度20~28 mm,平均(25.46±1.95) mm;翼狀胬肉分級:Ⅰ、Ⅱ、Ⅲ級分別為15、26、14例。兩組患者一般資料比較,差異無統計學意義(P>0.05),組間可比。納入標準:①符合《眼底病診斷與治療》 [5]中關于白內障及翼狀胬肉的相關診斷標準,且翼狀胬肉侵入角膜長度≥ 2 mm;單眼病變;②裂隙燈檢查發現晶狀體混濁;③初次接受治療;④臨床資料完整。排除標準:①存在手術禁忌證;②合并其他眼部疾病;③外傷性白內障。本研究經院內醫學倫理委員會批準通過。
1.2 手術方法 A組患者首先開展超聲乳化吸除術聯合人工晶狀體植入治療,表面麻醉后在10點位,開透明角膜切口,寬度3 mm左右,將黏彈劑注入,使前房保持充盈。在1點位作角膜輔助切口,寬度1.5 mm左右,環形撕囊,水分離與水分層。將晶狀體核與部分皮質進行超聲乳化后吸除,通過雙軸灌注抽吸(IA)將殘余皮質抽出。注入黏彈劑,使前房與囊袋保持充盈,向囊袋內植入人工晶狀體,對晶狀體袢位置進行調整,使其保持水平位。IA吸凈黏彈劑,水密切口。手術完成后,采用典必殊眼膏進行常規涂抹,術眼采用紗布進行遮蓋,再于術后1個月行翼狀胬肉切除與角膜緣干細胞移植術治療,以2%利多卡因對翼狀胬肉體部結膜開展浸潤麻醉,于胬肉頸部將結膜剪開,鈍性分離翼狀胬肉與正常結膜,于胬肉頭部外緣1 mm位置開展淺層剝離,將病變組織完整切除。在上方角膜緣結膜松弛的位置,提取結膜植片,移動至內眥部鞏膜暴露區,縫合于淺層鞏膜。術后佩戴角膜接觸鏡,并應用左氧氟沙星滴眼液滴眼。B組患者首先開展翼狀胬肉切除與角膜緣干細胞移植術治療,術后1個月行超聲乳化吸除術聯合人工晶狀體植入,手術完成后,術眼采用紗布進行遮蓋,常規復查。手術完成后10 d,將縫線拆除。各項操作與A組相同。兩組患者均于手術完成后1周內,以左氧氟沙星滴眼液進行滴眼,之后將藥物更改為氟米龍眼液,連續用藥1個月。兩組患者均隨訪6個月。
1.3 觀察指標 ①視力水平。采用國際標準視力表檢測兩組術前與術后6個月的裸眼近視力(UNVA)、裸眼遠視力(UDVA)及最佳矯正視力(BCVA)。②客觀散射指數(OSI)、屈光度。采用視覺質量分析儀(日本株式會社拓普康,型號:KR-1W)測量兩組術前與術后6個月OSI和術后9個月的屈光度實際數值,采用全自動驗光儀(蘇州康捷醫療股份有限公司,型號:KJ60A)檢查屈光狀態后,預留屈光度數為0-3 D,計算患者術前屈光度預測值;以球鏡度數+1/2柱鏡度數計算等效球鏡度作為屈光度實際數值,屈光度偏倚值=術前預測數值-術后6個月的實際數值。③淚膜功能。兩組術前與術后6個月通過淚液分泌試驗(S Ⅰ t)、淚膜破裂時間(BUT)與角膜熒光素染色(FL)評分評估淚膜功能,其中S Ⅰ t:將淚液檢測濾紙條置于結膜囊內1/3交界處,輕閉眼瞼,記錄5 min后濾紙條浸濕的長度;BUT:使用熒光素鈉滴在眼瞼里,囑患者閉、睜眼,取出濾紙,后囑其瞬目3次后向前注視且不眨眼,然后在裂隙燈燈下用鈷藍光觀察,末次眨眼至角膜表面出現黑斑或黑線時的時間即為BUT,測量3次后取其平均值;FL:使用熒光素試紙條在鈷藍光下觀察角膜內光素著染情況,角膜上皮無著色為0分,角膜上皮散在點狀著色為1分,角膜上皮彌漫點狀著色為2分,角膜上皮片狀著色為3分[6]。④干眼癥發生率。統計兩組隨訪期間干眼癥發生率。
1.4 統計學方法 采用SPSS 23.0 統計學軟件分析數據。經K-S法檢驗證實計量資料符合正態分布,以( x ±s)表示,兩組間比較采用t檢驗;計數資料采用[例(%)]表示,兩組間行χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
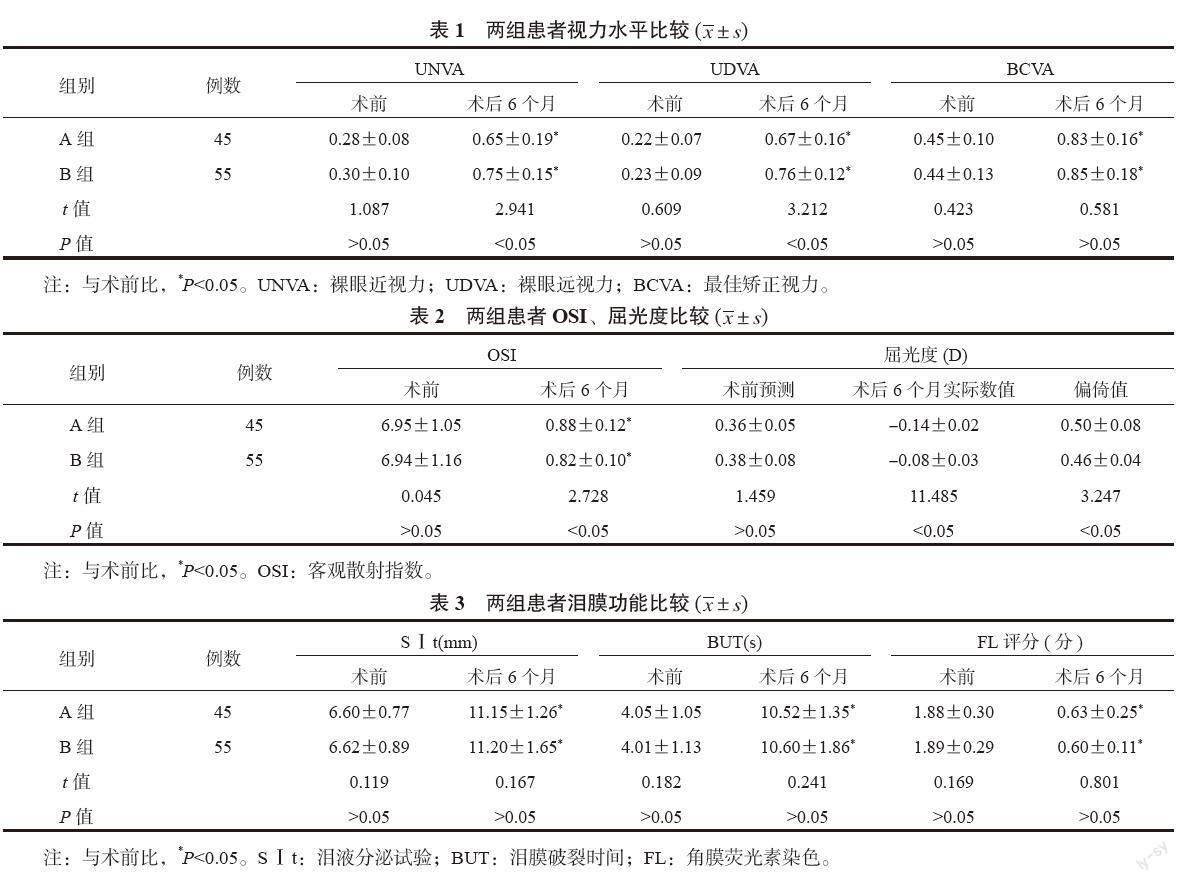
2.1 兩組患者視力水平比較 與術前比,兩組患者術后
6個月UNVA、UDVA、BCVA均顯著升高,且B組UNVA、UDVA更高,差異均有統計學意義(均P<0.05);兩組間BCVA水平比較,差異無統計學意義(P>0.05),見表1。
2.2 兩組患者OSI、屈光度比較 與術前比,術后6個月兩組患者OSI均顯著降低,B組更低,B組患者術后6個月的屈光度實際數值及偏倚值均顯著低于A組,差異均有統計學意義(均P<0.05),見表2。
2.3 兩組患者淚膜功能比較 與術前比,術后6個月兩組患者S Ⅰ t、BUT均顯著延長,FL評分均顯著降低,差異均有統計學意義(均P<0.05),但組間比較,差異均無統計學意義(均P>0.05),見表3。
2.4 兩組患者干眼癥發生率比較 A組患者干眼癥發生率為6.67%(3/45),B組患者干眼癥發生率為12.73%(7/55)。兩組患者干眼癥發生率比較,差異無統計學意義(χ2=0.449, P>0.05)。
3 討論
白內障與翼狀胬肉是眼科常見病,也是導致視力障礙的主要疾病,手術為白內障與翼狀胬肉主要治療方式,但如果只為患者開展白內障手術治療,則會由于翼狀胬肉產生的遮擋,對角膜曲率測量產生影響,由此無法使視力得到高效矯正;反之,則白內障病情可進一步發展,也會導致患者的視力水平進一步降低,且易引發青光眼,對臨床治療效果產生影響[7]。因此,對于白內障合并翼狀胬肉患者,聯合手術治療的實施尤為重要。
本研究分析發現,先開展翼狀胬肉切除與角膜緣干細胞移植術治療,再擇期進行超聲乳化吸除術聯合人工晶狀體植入治療的B組患者術后6個月UNVA、UDVA均顯著高于A組,且術后6個月的OSI、屈光度實際數值均低于A組,與術前預測屈光度對比的偏倚值也低于A組,說明采用該方法治療白內障合并翼狀胬肉患者,更利于其視力水平的恢復。這可能是因為,若先開展超聲乳化吸除術聯合人工晶狀體植入治療,則可能會因為胬肉切除致使胬肉對角膜的牽引解除,導致原有的屈光狀態發生改變,使之前植入的人工晶狀體度數不準確。如果先將翼狀胬肉切除,等到患者的角膜屈光狀態保持穩定后,再為其實施白內障手術治療,能解除胬肉對角膜的牽引,恢復角膜曲率,而此時測得的角膜曲率會更加準確,則更利于患者視力水平的恢復,從而有效促進患者的屈光度的恢復[8]。
研究表明,伴有翼狀胬肉患者多會伴有淚膜功能異常,包括淚液分泌不足、淚膜穩定性降低、淚液黏蛋白分泌異常等,易導致干眼癥的發生[9]。而本研究中,與術前比,兩組患者S Ⅰ t、BUT均顯著延長,FL評分均顯著降低,但兩組間S Ⅰ t、BUT、FL評分及干眼癥總發生率比較,差異均無統計學意義,表明兩種手術方式均可改善患者淚膜功能,進而促進眼表功能的恢復,且不同手術順序不會對患者并發干眼癥造成影響。兩種手術均進行了角膜緣干細胞移植術,通過為患者移植結膜瓣,而結膜瓣可為角膜提供杯狀細胞、分泌蛋白,以及平整且光滑的表面,從而促使結膜和角膜始終保持濕潤狀態,進而利于淚膜穩定性的恢復[10]。
綜上,對白內障合并翼狀胬肉患者采取翼狀胬肉切除與角膜緣干細胞移植術治療后,再擇期開展超聲乳化吸除術聯合人工晶狀體植入治療的臨床效果更好,可顯著改善患者的裸眼視力及散光,促進患者術后屈光度的恢復,且不會增加干眼癥的發生。但鑒于目前臨床對于該類研究尚少,故還需更多的研究以證實該結論。
參考文獻
[1]李麗, 王亞斌, 徐曉波. 白內障合并翼狀胬肉聯合手術患者角膜參數及淚膜穩定性的變化[J]. 國際眼科雜志, 2022, 22(6): 1040-1043.
[2]巫贏. 翼狀胬肉并白內障患者翼狀胬肉切除術及超聲乳化術后人工晶體度數計算的研究[J]. 臨床和實驗醫學雜志, 2017, 16(3): 280-282.
[3]羅康怡, 杜冰, 姚曉明. 白內障合并翼狀胬肉兩種手術方案的選擇[J]. 中華眼外傷職業眼病雜志, 2012, 34(8): 621-623.
[4]聶愛芹, 李強, 李偉. 不同翼狀胬肉大小對復發和屈光度的影響[J]. 海南醫學,? 2018, 29(12): 1753-1755.
[5]黃叔仁, 張曉峰. 眼底病診斷與治療[M]. 北京: 人民衛生出版社, 2008: 24.
[6]陶娜, 李亞蘭, 項奕. 杞菊地黃丸對白內障術后干眼癥患者療效、BUT、S Ⅰ t及FL的影響[J]. 中國實驗方劑學雜志, 2017, 23(23): 166-170.
[7]劉露, 梁皓, 譚少健, 等. 白內障超聲乳化吸除術、人工晶狀體植入術聯合單純翼狀胬肉切除術的臨床療效觀察[J]. 廣西醫科大學學報, 2016, 33(6): 956-959.
[8]陳桂芬, 楊建華, 李明新. 不同手術方案治療白內障合并翼狀胬肉的臨床療效[J]. 川北醫學院學報, 2022, 37(11): 1467-1471.
[9]李夢琪, 李璇, 應阿珣, 等. 原發性翼狀胬肉與干眼相關性的臨床研究[J]. 河北醫藥,? 2017, 39(3): 468-470.
[10]雷新建. 翼狀胬肉切除聯合角膜緣干細胞移植術與單純翼狀胬肉切除術對翼狀胬肉患者治愈與復發及術后恢復的影響觀察[J]. 貴州醫藥, 2020, 44(4): 613-615.

