經皮椎體成形術聯合超聲引導下豎脊肌平面阻滯在老年骨質疏松性椎體壓縮骨折中的應用
宋旭東
【摘要】? 目的? 探討經皮椎體成形術(percutaneous vertebroplasty,PVP)聯合超聲引導下豎脊肌平面阻滯治療老年骨質疏松性椎體壓縮骨折(osteoporosis vertebral compression fracture,OVCF)的臨床療效。方法? 選取2021年1月- 2022年12月湖南省人民醫院(湖南師范大學附屬第一醫院)疼痛科診斷為OVCF住院患者60例,根據組間年齡、性別、體質量指數(BMI)以及累及節段等基線資料均衡可比的原則分為對照組(30例)和觀察組(30例)。對照組行單純PVP術,觀察組采用PVP聯合超聲引導下豎脊肌平面阻滯。采集術前、術后3天、術后7天的視覺模擬評分量表(visual analog scale,VAS)、Oswestry功能障礙指數(Oswestry disability index,ODI)以及脊柱活動度等數據。結果? 手術前,兩組患者VAS評分比較,差異無統計學意義(P>0.05);術后3~7天,兩組患者VAS評分均明顯降低;但觀察組患者的VAS評分較對照組降低更明顯,差異有統計學意義(P<0.05)。手術前,兩組患者ODI比較,差異無統計學意義(P>0.05);術后3~7天,兩組患者ODI均較術前明顯降低,但觀察組患者的ODI較對照組降低更明顯,差異有統計學意義(P<0.05)。手術前,兩組患者前屈活動度和后伸活動度比較,差異無統計學意義(P>0.05);術后3~7天,兩組患者前屈活動度和后伸活動度均明顯改善;但只有術后3天觀察組患者的前屈活動度較對照組降低更明顯,差異有統計學意義(P<0.05),其他組間差異無統計學意義(P>0.05)。治療過程中,對照組和觀察組未見明顯相關不良反應。結論? 與單純PVP術相比,PVP聯合超聲引導下豎脊肌平面阻滯在術后短期內能明顯改善患者疼痛和日常生活能力。
【關鍵詞】? 經皮椎體成形術;豎脊肌平面阻滯;骨質疏松性椎體壓縮骨折
中圖分類號? R687.3? ? 文獻標識碼? A? ? 文章編號? 1671-0223(2024)01--04
Application of percutaneous vertebroplasty combined with ultrasound-guided vertical spinal plane block in elderly patients with osteoporotic vertebral compression fractures? Song Xudong.Department of Pain Medicine, Hunan Provincinal People’s Hospital(The First-Affiliated Hospital of Hunan Normal University), Changsha 410000, China
【Abstract】? Objective? To explore the clinical efficacy of percutaneous vertebroplasty (PVP) combined with ultrasound-guided vertical spinal plane block in the treatment of elderly osteoporotic vertebral compression fractures (OVCF). Methods? Sixty hospitalized patients diagnosed with OVCF in the Department of Pain at Hunan Provincial People's Hospital (First Affiliated Hospital of Hunan Normal University) from January 2021 to December 2022 were selected. They were divided into control group (30 cases) and observation group (30 cases) based on the principle of balanced and comparable baseline data such as age, gender, body mass index (BMI), and affected segments between the groups. The control group underwent simple PVP surgery, while the observation group underwent PVP combined with ultrasound-guided plane block of the erector spinae muscle. Collect data on the visual analog scale (VAS), Oswestry disability index (ODI), and spinal range of motion before surgery, 3 days after surgery, and 7 days after surgery. Results Before surgery, there was no statistically significant difference in VAS scores between the two groups of patients (P>0.05). From 3 to 7 days after surgery, both groups of patients showed a significant decrease in VAS scores. However, the VAS score of the observation group patients decreased more significantly than that of the control group, and the difference was statistically significant (P<0.05). Before surgery, there was no statistically significant difference in ODI between the two groups of patients (P>0.05). From 3 to 7 days after surgery, the ODI of both groups of patients decreased significantly compared to before surgery, but the ODI of the observation group decreased more significantly than that of the control group, with a statistically significant difference (P<0.05). Before surgery, there was no statistically significant difference in the flexion and extension range of motion between the two groups of patients (P>0.05). From 3 to 7 days after surgery, both groups of patients showed significant improvement in flexion and extension range of motion. However, only 3 days after surgery did the observation group show a more significant decrease in flexion activity compared to the control group, with a statistically significant difference (P<0.05), while there was no statistically significant difference between the other groups (P>0.05). During the treatment process, there were no significant adverse reactions observed in the control group and observation group. Conclusion Compared with PVP alone, PVP combined with ultrasound-guided plane block of the erector spinae muscle can significantly improve patient pain and daily living ability in the short term after surgery.
【Key words】? Percutaneous vertebroplasty; Vertical spinal plane block; Osteoporosis vertebral compression fracture
隨著人口的老齡化,老年患者中骨質疏松問題一直備受關注。老年骨質疏松性椎體壓縮骨折(osteoporosis vertebral compression fracture,OVCF)是由于老年患者全身骨量降低、骨骼強度下降和骨的脆性增加,導致日常生活中輕微的損傷即可引發骨折,這是骨質疏松最嚴重的并發癥[1]。目前經皮椎體成形術(percutaneous vertebroplasty,PVP)是臨床治療OVCF有效的微創治療手段之一,能快速恢復椎體高度、強度及剛度,從而達到治療目的[2]。但臨床發現多數PVP術后患者仍有較嚴重的胸腰背痛。研究發現,神經阻滯技術是一項簡單、安全、有效的疼痛介入治療技術,目前臨床上廣泛用于鎮痛治療。而豎脊肌平面阻滯(erector spinae block,ESB)作為一項新興的神經阻滯技術,得到了很多研究者的關注,在相關研究中發現超聲引導下豎脊肌平面阻滯在脊柱源性疼痛方面有鎮痛效果[3]。本研究將PVP和超聲引導下豎脊肌平面阻滯聯合用于治療OVCF患者,觀察其的臨床療效及不良反應,現報告如下。
1? 對象與方法
1.1? 研究對象
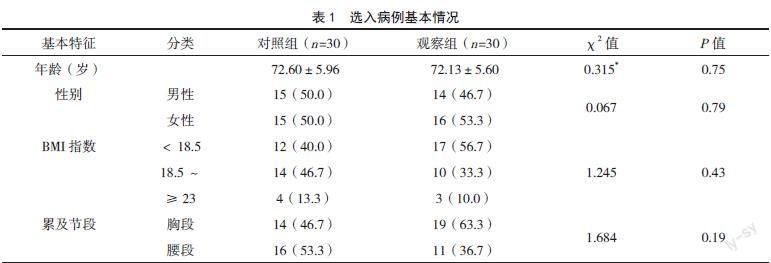
選取2021年1月- 2022年12月湖南省人民醫院(湖南師范大學附屬第一醫院)疼痛科診斷為OVCF(根據2021版專家共識診斷[4])住院的60例老年患者為研究對象。根據組間年齡、性別、體質量指數(BMI)以及累及節段等基線資料均衡可比的原則分為對照組(30例)和觀察組(30例)。兩組患者的基本情況比較,差異無統計學意義(P>0.05),具有可比性,見表1。本研究符合《赫爾辛基宣言》的倫理要求。
(1)納入標準:①診斷為OVCF者;②同意接受經皮椎體成形術者;③目前僅有單一新發椎體壓縮性骨折;④無重大心、腦、肺、肝、腎等疾病及代謝性疾病;⑤未接受任何有創操作治療以及藥物治療。
(2)排除標準:①診斷不明確或合并有其他疾病導致疼痛者;②不同意接受經皮椎體成形術以及有創治療者;③不配合治療者;④存在醫療糾紛者;⑤住院前接受多種治療;⑥使用大劑量鎮痛藥物者;⑦既往有或正在吸毒、患有艾滋病者。
1.2? 治療方案
(1)藥物治療:兩組患者均予以氟比洛芬酯注射液(遠大生命科學有限公司;批準文號:H20183054)50mg,靜滴,1天1次;碳酸鈣D3顆粒(北京朗迪制藥有限公司;批準文號:H20090334;規格0.5g∶5μg)口服,1天2次;骨康膠囊(貴州維康子帆藥業股份有限公司;批準文號:Z20025657)1.6g,口服,1天3次。
(2)對照組:藥物治療同時行經皮椎體成形術。
(3)觀察組:同樣藥物治療同時行經皮椎體成形術聯合超聲引導下豎脊肌平面阻滯。在行經皮椎體成形術術中,注入骨水泥后,于相應責任節段在超聲引導下行雙側豎脊肌平面阻滯,兩側各注射復合鎮痛液10ml,復合鎮痛液為1%羅哌卡因注射液4ml(齊魯制藥有限公司;批準文號:H20052716)+復方倍他米松注射液1ml(Schering-Plough Labo N.V.;批準文號:J20140160)+甲鈷胺注射液1ml(衛材中國藥業有限公司;批準文號:H20174048)+氯化鈉注射液14ml(中國大冢制藥有限公司;批準文號:H20043271)。所有患者術后均進行規范化抗骨質疏松治療。
(4)經皮椎體成形術:患者靜脈麻醉下,取俯臥位,X射線透視下,把責任椎體的椎弓根做好體表定位并標記,穿刺點選擇在雙側椎弓根外側上方經皮穿刺,左側為10點方向,右側為2點方向,常規消毒鋪巾,沿定位路徑穿刺,確定穿刺針到達椎體中部,使針尖達到椎體前中1/3交界處,拔除針芯,將骨水泥注入椎體內部,盡可能填充病變椎體,其中胸椎注射2~4ml,腰椎約4~6ml,確定無溢出后,等待15分鐘后,去除注射針和工作套管,輔料覆蓋傷口,術畢[5]。
(5)超聲引導下豎脊肌平面阻滯:根據患者責任椎體定位,假設胸7椎體為責任椎體,超聲下定位胸7椎體橫突和胸8椎體橫突,明確橫突位置后,超聲探頭成長軸切面確定胸7椎體橫突和胸8椎體橫突之間為目標位置。使用平面內進針方式,由尾向頭進針。當針尖到達橫突間即豎脊肌深面時,回抽無血后,予以注射復合鎮痛液10ml。超聲下可見橫突表面有液性暗區包繞,退針、消毒、輔料覆蓋。同樣方法于對側行超引導下豎脊肌平面阻滯[6]。
1.3? 觀察指標
(1)疼痛評分:術前、術后3天、術后7天均行視覺模擬評分量表(visual analog scale,VAS)的評分結果[2]。0分為無痛,1~3分為輕度,4~6分為中度,7~10分為重度。
(2)Oswestry功能障礙指數:采用Oswestry功能障礙指數(Oswestry disability index,ODI)在術前、術后3天、術后7天評價患者功能改善情況[2]。
(3)脊柱活動度:在術前、術后3天、術后7天評估患者責任節段椎體前屈和后伸的活動度。
(4)不良反應:記錄診療過程中的不良反應發生事件。
1.4? 數據分析方法
運用SPSS 25.0統計學軟件分析處理數據,計數資料計算百分率(%),組間率比較采用χ2檢驗;計量資料用“均數±標準差”表示,組間均數比較采用t檢驗。以P<0.05為差異有統計學意義。
2? 結果
2.1? 兩組患者疼痛程度比較
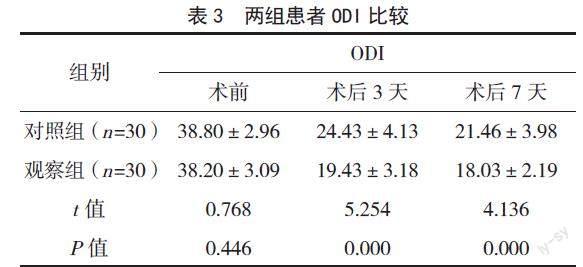
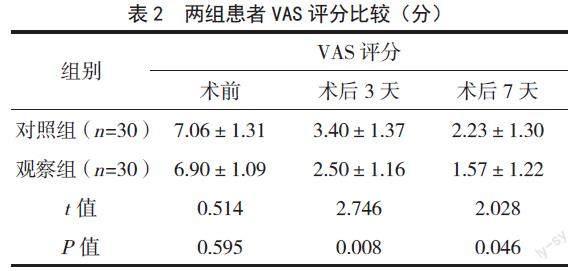
手術前,兩組患者VAS評分比較,差異無統計學意義(P>0.05);術后3~7天,兩組患者VAS評分均明顯降低;但觀察組患者的VAS評分均低于對照組,差異有統計學意義(P<0.05)。見表2。
2.2? 兩組患者ODI比較
手術前,兩組患者ODI比較,差異無統計學意義(P>0.05);術后3~7天,兩組患者ODI均較術前明顯降低,但觀察組患者的ODI均低于對照組,差異有統計學意義(P<0.05)。見表3。
2.3? 患者脊柱活動度
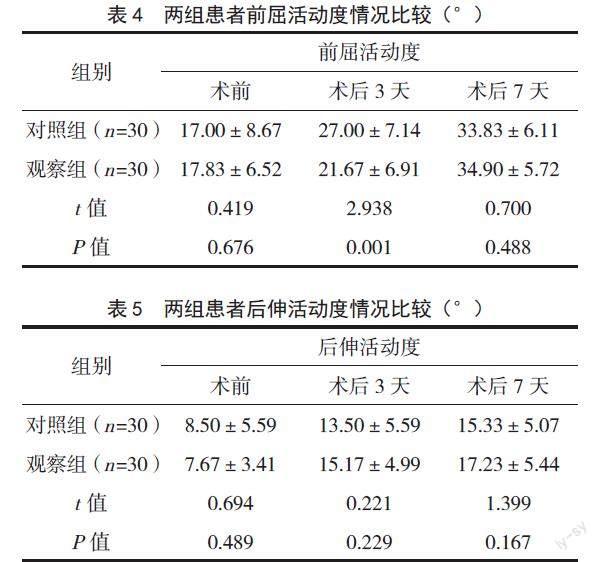
手術前,兩組患者前屈活動度和后伸活動度比較,差異均無統計學意義(P>0.05);術后3~7天,兩組患者前屈活動度和后伸活動度均有改善;但術后3天觀察組患者的前屈活動度較對照組降低更明顯,差異有統計學意義(P<0.05),而術后3天后伸活動度及術后7天兩組患者前屈活動度和后伸活動度差異均無統計學意義(P>0.05)。見表4、表5。
2.4? 不良反應比較
治療過程中,對照組和觀察組未見明顯不良反應。
3? 討論
OVCF受多種因素的影響,導致全身的骨含量下降,使骨組織內微小結構被破壞,引起椎體壓縮性骨折發生的全身性骨病。骨折早期是壓縮性骨折的椎體內出血使椎體內壓力驟增,對周圍脊髓神經造成壓迫,同時釋放大量炎癥因子,引起劇烈疼痛,因此腰背疼痛是OVCF的主要表現之一[7]。PVP時一種脊柱微創技術,因其操作簡易、安全、恢復快以及患者接受度高等優勢,而廣泛應用于老年OVCF患者的治療[8]。但臨床工作中常發現部分PVP術后患者仍有胸腰背痛癥狀,為緩解疼痛,神經阻滯技術是控制疼痛的最有效策略。神經阻滯技術在臨床上被廣泛開展和應用,同時各種區域或神經節段的阻滯技術被發現,并且神經阻滯技術具有簡單、有效、安全等優點。2016年Forero等[9]的研究發現了豎脊肌平面阻滯,同時發現在胸5椎體橫突表面上(即豎脊肌深面),注射局麻藥物可擴散并阻滯同側頸7至胸9的脊神經支配區域。其主要作用機制是藥物通過豎脊肌筋膜對筋膜內的神經產生作用,由于其獨特有優勢,超聲引導下豎脊肌平面阻滯成為了近年的熱點。本研究使用超聲引導下豎脊肌平面阻滯的目的是該技術能把局麻藥物、糖皮質激素及營養神經等藥物直接彌散到受累神經上,從而能夠打斷痛覺信號的傳遞、減少炎性因子的刺激,同時達到促進受損神經修復目的,為患者緩解疼痛加速康復[6,10-11]。本研究將超聲引導下豎脊肌平面阻滯應用于PVP術中,是研究的創新點,目的是為了加速患者術后恢復和緩解疼痛。
本研究對比分析術后7天內VAS評分、Oswestry功能障礙指數以及前屈后伸活動情況。結果中發現,患者所有術后結果均較術前明顯改善,驗證了無論是單純行PVP術還是PVP聯合超聲引導下豎脊肌平面阻滯都是十分有效的治療手段[12]。從VAS評分和Oswestry功能障礙指數結果中發現,觀察組患者在術后3天和術后7天均較對照組明顯改善。此處證明了PVP聯合超聲引導下豎脊肌平面阻滯可有效改善患者術后短期癥狀,加速圍手術期的恢復 [11]。在前屈后伸活動情況結果中發現,術后3天和術后7天較對照組明顯改善。說明PVP聯合超聲引導下豎脊肌平面阻滯與單純行PVP術相比,并不能顯著提高椎體的后伸活動度,這可能是椎體后伸活動度主要是依靠椎體本身[13],超聲引導下豎脊肌平面阻滯不能改變椎體特性,僅能改善責任椎體周圍炎癥等,對活動度改善作用較小。這也不排除與本研究的樣本量較小有關。研究中并未發現因超聲引導下豎脊肌平面阻滯的加入,導致不良反應和相關風險的增加,由此可認為PVP聯合超聲引導下豎脊肌平面阻滯治療是一項安全的操作。
綜上所述,PVP聯合超聲引導下豎脊肌平面阻滯與單純行PVP術治療OVCF均能獲得顯著臨床療效,尤其是PVP聯合超聲引導下豎脊肌平面阻滯在術后短期內能明顯改善患者疼痛和日常生活能力。本研究的不足之處:①本研究的樣本量相對較小,研究過程中可能會受未知因素的干擾,影響研究結果,后續需進行足夠樣本量、多中心的臨床試驗反復驗證;②本研究中僅測量了責任節段椎體的前屈、后伸活動度情況,并未能更加細化全方位測量脊柱活動度,還需進一步改進。
4? 參考文獻
[1] 劉興勇.經皮椎體成形術與經皮球囊擴張椎體后凸成形術治療骨質疏松性胸腰段脊柱壓縮骨折的療效比較[J].中國社區醫師,2021,37(31):22-23.
[2] Lou S,Shi X,Zhang X,et al.Percutaneous vertebroplasty versus non-operative treatment for osteoporotic vertebral compression fractures: A meta-analysis of randomized controlled trials[J].Osteoporos Int,2019,30(12):731-737.
[3] 翁艷,鐘慶,楊岸,等.豎脊肌平面阻滯在麻醉與疼痛中的臨床應用進展[J].醫學綜述,2019,25(18):3682-3687.
[4] 中國康復醫學會骨質疏松預防與康復專業委員會.骨質疏松性椎體壓縮骨折診治專家共識(2021版)[J].中華醫學雜志,2021,101(41):3371-3379.
[5] 蔣輝輝,劉旭,劉巍.經皮椎體成形術聯合桃紅接骨膠囊治療老年骨質疏松性椎體壓縮骨折的療效分析[J].頸腰痛雜志,2021,42(4):545-547.
[6] EL-Boghdadly K,Pawa A.The erector spinae plane block:Plane and simple[J].Anaesthesia,2017,72(4):434-438.
[7] 陳星,萬躉,熊小明,等.加速康復外科理念在老年骨質疏松性腰椎壓縮性骨折椎體成形術和后凸成形術后康復中的應用[J].中國骨傷,2020,33(12):1179-1183.
[8] Svensson HK,Olsson LE,Hansson T.The effects of person-centered or other supportive interventions in older women with osteoporotic vertebral compression fractures-a systematic review of the literature[J].Osteoporos Int,2017,28(12):2521-2540.
[9] Forero M,Adhikary DK,Lopes H,et al.The erector spinae plane block:Anovel analgesic technique in thoracic neuropathic pain[J].Reg Anesth Pain Med,2016,41(5):621-627.
[10] 郭榮鑫,彭志勇,劉友坦.超聲引導下豎脊肌平面阻滯與胸椎旁神經阻滯用于胸腔鏡術后鎮痛比較[J].中國醫師雜志,2019,21(6):818-824.
[11] 張瓊,馬廣勝,覃兆軍.超聲引導下豎脊肌平面阻滯的研究進展[J].麻醉安全與質控,2019,3(5):299-303.
[12] 黃志,陳銳,夏維,等.豎脊肌平面阻滯在骨質疏松性椎體壓縮骨折手術麻醉中的應用[J].華中科技大學學報:醫學版,2021,50(2):201-206.
[13] 王健,李凱,陳博,等.胸腰椎體壓縮性骨折三維有限元模型的建立和分析[J].中國矯形外科雜志,2016,24(16): 1498-1503.
[2023-09-05收稿]

