心率變異性中高頻功率與IVF/ICSI-ET患者妊娠結局的關系
董英輝,李慧,戴芳芳,薄皓月,郝潤豐,趙曉丹,王樹松,鄭波*
(1.邢臺不孕不育專科醫院,邢臺 054001;2.河北省計劃生育科學技術研究院/河北省生殖醫學重點實驗室,石家莊 050051)
人類生育問題一直是人們關注的焦點。近年來不孕癥的發病率明顯上升,體外受精-胚胎移植(IVF-ET)作為治療不孕癥的終極手段,為不孕癥患者帶來福音的同時也帶來了巨大的心理壓力。不孕癥患者的心理壓力來源廣,且具有復雜性,每個治療階段面臨的壓力也有所不同。心理壓力會影響不孕患者IVF-ET助孕過程甚至妊娠結局,盡管現有的研究還無法說明其具體的機制,但這一觀點已經被廣泛接受。隨著生理心理學研究的崛起,自主神經系統逐漸成為研究的熱點,因為它與生理、心理密切相關。
應激反應系統由自主神經系統和下丘腦-垂體-腎上腺(HPA)軸組成,且自主神經系統和HPA軸是高度協調的。Rotenberg等[1]的研究中,列舉了許多前輩的動物研究,說明自主神經系統和HPA軸相互支配,兩者之間存在前反饋機制,且都受到中樞自主神經網絡的緊張性抑制的控制。長期處于高應激狀態使自主神經系統活動趨向異常,先前的研究證實了焦慮癥和抑郁癥患者的心率變異性(heart rate variability,HRV)降低、副交感神經活動減少,應對各種環境變化時,容易出現自主神經系統紊亂[2-3]。妊娠期交感神經系統活動增加、副交感神經系統活動減少,妊娠期的焦慮及精神緊張促進交感神經系統活躍、HRV降低,可能是妊娠并發癥發生的潛在因素,對于嬰兒的影響也具有預測作用[4-5]。然而,關于輔助生殖技術治療期間自主神經系統對胚胎結局影響的研究有限。
自主神經系統改變可以使用HRV來測量。HRV的現象源于心臟自主神經系統對心率的調節作用,是反映自主神經系統活性及平衡程度的指標[6],分析方法包括時域、頻域(功率譜分析)、非線性分析方法等[7]。目前的研究結論總體趨向為高頻功率(high frequency power,HF)與副交感神經調節密切相關,而低頻功率(low frequency power,LF)爭議較多,有的研究認為與交感神經有關,有的研究認為與交感神經和副交感神經調節同時相關[8]。自主神經系統通過交感神經和副交感神經的突觸傳遞快速促進生理變化,其中副交感神經系統通過撤銷其抑制作用,以促進機體對壓力的應激反應。副交感神經促進平靜、儲存能量,使機體平和放松,而交感神經促進能量動員和激發“戰斗或逃跑”反應[9]。副交感神經系統與心理生理學的許多相關方面(例如認知、情緒情感、社會關系及健康的自我調節機制)相關聯[10],在調節應激反應系統中起著不可或缺的作用。因此,本研究對接受IVF-ET治療患者的副交感神經系統中HF與胚胎移植結局之間的關系進行研究,以探究HF對胚胎移植結局的影響。
資料與方法
一、研究對象
以2022年1—6月于邢臺不孕不育專科醫院生殖中心行IVF/ICSI-ET治療的329例女性患者作為研究對象。
納入標準:符合世界衛生組織不孕不育診斷標準:夫妻婚后擁有正常性生活且未采取任何避孕措施,同居1年以上未妊娠;年齡<40歲,首次進行輔助生殖助孕;意識清晰、理解能力正常,自行填寫了合格問卷。
排除標準:資料不全的患者;排除明顯影響妊娠結局的因素,如子宮畸形、子宮內膜異位癥、宮腔粘連,染色體異常等;合并其他系統疾病,如精神疾病、心血管疾病等。
使用韓國MEDICORE公司生產的欣指寶SA-3000P精神壓力分析儀對患者進行檢測,獲得HF數據。目前對HF的研究較少,無確切的分類標準。本研究根據HRV檢測所測得的HF按照三分位法將329名患者分為3組:A組(HF 7.91~197.06)110例;B組(HF 198.22~358.03)109例;C組(HF 360.03~3 121.14)110例。
研究經醫院倫理委員會批準,倫理號為(2021)倫申(03)。患者對研究內容均已知悉,且自愿參加。
二、研究方法
1.助孕方案:患者進周期前需完善臨床檢查及心理測試,包括問卷調查及HRV檢測,經心理咨詢師評估之后,擇期進入促排卵周期。促排卵周期由經驗豐富的臨床醫師根據患者的情況選擇方案,適時啟動促性腺激素(Gn)促排卵,用藥期間根據激素水平和經陰道超聲結果調整Gn用量,至少2個卵泡直徑≥1.8 cm或3個卵泡直徑≥1.7 cm時,給予人絨毛膜促性腺激素(HCG)扳機,扳機后36 h左右取卵。取卵后,根據患者情況選擇受精方式(IVF/ICSI),取卵后第3天(D3)確定移植與否。胚胎移植后給予黃體支持。胚胎移植后14 d檢測血β-HCG,陽性者繼續給予黃體支持;移植后35 d行B超檢查,以孕囊中可見胚芽和心管搏動者為臨床妊娠。
2.焦慮自評量表(SAS)和抑郁自評量表(SDS):患者焦慮和抑郁的主觀感受測評選擇Zung編制的SAS(1971)和SDS(1965)[11]。兩個量表均包括20個條目,其中SAS含5個條目的反向計分,SDS含10個條目的反向計分;計分方式采用4級評分,正向評分評1~4粗分,反向評分評4~1粗分;所有項目粗分相加后換算為標準分,以T表示,T=總粗分×1.25,取整數。SAS的臨界值T為50分,即T<50顯示正常,50≤T<60輕度焦慮,60≤T<70 中度焦慮,T≥70重度焦慮;SDS臨界值T為53分,即T<53顯示正常,53≤T≤62 輕度抑郁,63≤T<72 中度抑郁,T≥73重度抑郁。
3.HRV檢測[12]:所有患者均采用欣指寶SA-3000P精神壓力分析儀(MEDICORE,韓國)進行檢測。排除早搏和心律失常等明顯異常的病例。檢測過程:(1)于上午9~11點進行檢測,時間為5 min;(2)檢測室環境溫馨,光線柔和無噪音,避免患者產生壓力。(3)檢測前,患者至少靜息5 min,以便穩定心緒,適應環境;(4)檢測過程由專業人員進行操作;(5)檢測過程中,患者平穩呼吸,情緒放松,避免直視儀器界面,禁止講話及大動作,工作人員避免頻繁進出及談論。(6)工作人員錄入信息后,再次告知患者注意事項,點擊開始,檢測結束后儀器自動分析,得出心率變異性及各指標。
4.超聲測量:采用美國GE公司生產的Voluson-E8彩色多普勒超聲診斷儀測量患者子宮內膜厚度及內膜血流搏動指數(pulsatility index,PI)、阻力指數(resistance index,RI)、穿支血管、內膜蠕動等[13]。
5.觀察指標:主要觀察指標為胚胎種植率、臨床妊娠率;次要觀察指標為子宮內膜情況,如內膜厚度、血流、蠕動波,以及正常受精率、優質胚胎率、囊胚形成率。
胚胎種植率=孕囊數/移植胚胎數×100%;臨床妊娠率=臨床妊娠周期數/移植周期數×100%;蠕動波頻率=2 min總蠕動次數/2;正常受精率=2PN卵數/授精卵數×100%;優質胚胎率=優質胚胎數/卵裂數×100%;可用囊胚形成率=可用囊胚數/行囊胚培養的卵裂期胚胎總數×100%。
三、統計學方法
結 果
一、患者臨床資料比較
本研究共納入329例患者。根據HRV檢測所測得的HF水平按三分位法將329名患者分為3組:HF 7.91~197.06為A組(110例);HF 198.22~358.03為B組(109例);HF 360.03~3 121.14為C組(110例)。
A、B、C三組患者在年齡、體質量指數(BMI)、不孕年限、文化程度、受精方式、不孕因素、促排卵方案、基礎激素水平[卵泡刺激素(FSH)、雌二醇(E2)、孕酮(P)、泌乳素(PRL)、黃體生成素(LH)]及抗苗勒管激素(AMH)水平、移植胚胎個數方面均無統計學差異(P>0.05)(表1)。
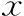
表1 不同HF水平組基本臨床資料比較[(-±s),n(%),M(Q1,Q3)]
二、患者SAS、SDS評分比較
A、B、C三組患者SAS評分存在統計學差異(P<0.05),三組間兩兩比較,C組患者SAS評分顯著低于A組(P<0.05);3組間SDS評分無統計學差異(P>0.05)(表2)。

表2 不同HF水平組SAS、SDS評分比較(-±s)
將患者按SAS、SDS評分分為正常組、輕度焦慮(抑郁)組,中重度焦慮(抑郁)組,對比各組間的HF水平。焦慮狀況3個亞組間HF水平存在顯著性差異(P<0.05),焦慮狀況3個亞組間兩兩比較,輕度焦慮組、中重度焦慮組HF水平顯著低于正常組(P<0.05);抑郁狀況3個亞組間HF水平無統計學差異(P>0.05)(表3)。

表3 不同程度焦慮/抑郁組的HF水平比較[M(Q1,Q3)]
三、患者移植日子宮內膜情況比較
A組(n=63)、B組(n=61)、C組(n=63)部分患者于移植日采用Voluson-E8彩色多普勒超聲診斷儀測量子宮內膜情況。3組間子宮內膜厚度及RI比較均無統計學差異(P>0.05);而組間PI及子宮內膜蠕動頻率存在統計學差異(P<0.05),其中C組患者PI及子宮內膜蠕動波頻率顯著低于A、B兩組(P<0.05)(表4)。
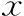
表4 不同HF水平組移植日子宮內膜情況比較(-±s)
四、患者助孕結局比較
3組間正常受精率、胚胎種植率存在統計學差異(P<0.05),其中C組正常受精率顯著高于A、B兩組,胚胎種植率顯著高于A組(P<0.05);3組間獲卵數、優質胚胎率、囊胚形成率及臨床妊娠率方面比較雖無統計學差異(P>0.05),但整體趨勢為C組趨高(表5)。

表5 不同HF水平組助孕結局比較[(-±s),%]
五、HF水平與焦慮、結局指標的相關性分析
Spearman相關性分析顯示,HF水平與SAS評分、蠕動波頻率呈負相關(P<0.01),與胚胎種植率呈正相關(P<0.05)(表6)。

表6 HF水平與焦慮、結局指標的相關性分析
討 論
IVF-ET為不孕癥夫婦解決了抱嬰問題,心理壓力對輔助生殖結局的影響近年來引起了研究者的關注。研究報道,不孕癥患者較正常人群具有較高的心理壓力,其SAS、SDS得分較高,較一般人更易于出現焦慮、抑郁癥狀[14]。作為反映人體精神狀態的自主神經系統與HPA軸密切相關。目前,自主神經系統,尤其是副交感神經系統與IVF周期中胚胎質量和子宮內膜容受性的關系目前尚未見報道。
自主神經系統和HPA軸都是穩態反應的主要組成部分,它們通過調節許多生理過程,如代謝、免疫和自主神經系統,來介導應激物的影響,應激反應使得機體在生理上適應應激源以維持體內平衡[15]。在自主神經系統方面,現有的生理心理學理論均對副交感神經系統有高度的關注。大量研究報道,副交感神經系統越活躍,個體的情緒調節能力、認知表現、能量儲存及社會功能越好[16-17]。當個體持續處于應激狀態時,較活躍的副交感神經系統通過抑制交感神經系統,作用于多種組織,調動各種策略調節情緒,緩和應激行為,促進情緒穩定。本研究發現,高HF水平組患者的SAS評分顯著低于A組(P<0.05),SDS評分雖無統計學差異(P>0.05),但較其他兩組也更低,這與前述研究結論一致。
心理應激通過HPA軸和交感腎上腺系統來抑制生殖系統[18]。壓力信號傳遞到下丘腦,激活交感腎上腺系統,若壓力持續時間較長,交感腎上腺系統處于可持續活躍狀態,交感神經啟動,生理應激反應開始,交感神經系統釋放兒茶酚胺腎上腺素和去甲腎上腺素,隨后HPA軸也被激活,HPA 軸功能亢進通過內分泌、旁分泌、神經遞質等多個水平抑制下丘腦-垂體-卵巢(HPO)軸功能,干擾卵泡內生殖激素釋放的時間進程,進而從各個方面影響女性生殖功能[19-20]。壓力狀態下,神經內分泌和免疫系統之間通過各類神經遞質、激素和免疫因子相互調控,促使機體內血清皮質醇和兒茶酚胺的增高進而引起機體免疫異常,影響卵泡發育和胚胎質量。本研究顯示,高HF水平組的受精率顯著升高(P<0.05),優質胚胎率、囊胚形成率與其他兩組比較無顯著統計學差異(P>0.05),但有增高的趨勢,說明副交感神經活動增加,心率降低,個體身心和諧,達到內穩態。內穩態使得機體“戰斗或逃跑”的狀態更加緩和,促進體內各項系統和諧有序進行。持續的內穩態有助于卵子質量的提高。
人類子宮受到豐富的神經支配和修飾,并賦予其不同的感覺、副交感、交感和肽能神經纖維[21]。自主神經系統的腎上腺素能和膽堿能效應與子宮功能關系最密切,對大鼠的研究顯示,子宮血流和收縮受到副交感神經和交感神經的調節[22],只是方式不同。血液流動是相互調節的,副交感血管舒張劑主要通過毒蕈堿受體的激活產生作用;交感血管收縮劑通過激活α-腎上腺素受體產生作用[23]。同時,Sato等[22]對大鼠的研究中,盆腔神經刺激誘發的血管舒張反應被神經節阻斷劑(六甲銨)完全阻斷,提示盆腔神經的血管舒張纖維為副交感節前纖維,因此在一定程度上,副交感神經的活躍,可刺激毒蕈堿受體,豐富子宮內膜血流。本研究發現,高HF水平組在子宮內膜搏動指數PI及子宮內膜蠕動波頻率方面均顯著低于較低HF水平的其他兩組(P<0.05),形成良好的子宮環境,促進胚胎著床。本研究中高HF水平組的種植率顯著高于A組(P<0.05),與B組雖無統計學差異(P>0.05),但存在升高趨勢。Spearman相關分析結果表明,HF水平與子宮內膜蠕動波呈負相關(P<0.01),與胚胎種植率呈正相關(P<0.05)。不同HF水平3組間臨床妊娠率沒有統計學差異,但高HF水平組有增高趨勢。我們的結果提示,活躍的副交感神經系統可以提高不孕癥患者的情緒調節能力,緩解其心理壓力,促進能量恢復,促使心理生理各項系統的和諧運轉,對于生殖也具有積極的促進作用。較高的HF水平可能預示著較好的子宮內膜容受性,對胚胎的種植成功具有一定的促進意義。
綜上所述,HRV中的HF可能反映了機體對心理壓力應激具有較好的調整能力;較高水平的HF可能預示著較好的子宮內膜容受性;對實施IVF-ET的患者進行HRV檢測是非常有必要的,且根據患者HRV的結果,進行必要的干預,也為接下來的研究提供了方向和思路。

