經回腸雙襻造口遠端灌腸對術前腸鏡及術后腸功能恢復的影響
黃書榮
[摘要]?目的?探討經回腸雙襻造口遠端灌腸對術前腸鏡檢查及術后腸道功能的影響。方法?選取2019年1月至2021年12月于福建醫科大學附屬泉州第一醫院行腹腔鏡直腸前切除術+預防性回腸雙襻造口的患者191例,根據灌腸方式不同將其分為順行組(n=97)和逆行組(n=94);順行組患者經臨時性回腸雙襻造口遠端灌腸,逆行組患者經肛門灌腸。比較兩組患者的腸鏡合格率、腸黏膜外力損傷率、排氣時間、排便時間、進食流質時間、總住院時間、住院總費用和滿意度。結果?順行組患者的術前腸鏡合格率顯著高于逆行組,腸黏膜外力損傷率顯著低于逆行組(P<0.05);順行組患者的術后排氣時間、進食流質時間、住院總時間均顯著短于逆行組(P<0.05);順行組患者的住院總費用顯著低于逆行組(P<0.05);順行組患者的滿意度顯著高于逆行組(89.69%?vs.?52.13%,Z=–7.165,P<0.001)。結論?經回腸雙襻造口遠端灌腸可提高術前腸鏡檢查合格率,有利于術后腸功能恢復,減輕患者痛苦,患者的滿意度及舒適性更高,值得臨床推廣應用。
[關鍵詞]?直腸癌;回腸雙襻造口;順行腸道準備;逆行腸道準備;舒適化醫療
[中圖分類號]?R656??????[文獻標識碼]?A????[DOI]?10.3969/j.issn.1673-9701.2024.04.007
Effect?of?anterograde?lavage?via?ileal?double-loop?stoma?on?preoperative?colonoscopy?and?postoperative?recovery?of?bowel?function
HUANG?Shurong
Department?of?Gastrointestinal?Surgery,?Quanzhou?First?Hospital?Affiliated?to?Fujian?Medical?University,?Quanzhou?362000,?Fujian,?China
[Abstract]?Objective?To?investigate?the?effect?of?anterograde?lavage?via?ileal?double-loop?stoma?on?preoperative?colonoscopy?and?postoperative?bowel?function.?Methods?A?total?of?191?patients?who?underwent?laparoscopic?anterior?rectal?resection?plus?prophylactic?double-loop?ileal?stomy?in?Quanzhou?First?Hospital?Affiliated?to?Fujian?Medical?University?from?January?2019?to?December?2021?were?selected?and?divided?into?anterograde?group?(n=97)?and?retrograde?group?(n=94)?according?to?different?lavage?methods.?Patients?in?anterograde?group?underwent?temporary?double-loop?ileal?stomy?with?distal?lavage.?Patients?in?retrograde?group?underwent?anal?lavage.?The?qualified?rate?of?colonoscopy,?external?damage?rate?of?intestinal?mucosa,?exhaust?time,?defecation?time,?fluid?intake?time,?total?hospitalization?time,?total?hospitalization?cost?and?satisfaction?of?two?groups?of?patients?were?compared.?Results?The?qualified?rate?of?preoperative?colonoscopy?in?anterograde?group?was?significantly?higher?than?that?in?retrograde?group,?and?the?external?damage?rate?of?intestinal?mucosa?was?significantly?lower?than?that?in?retrograde?group?(P<0.05).?The?postoperative?exhaust?time,?fluid?intake?time?and?total?hospitalization?time?in?anterograde?group?were?significantly?shorter?than?those?in?retrograde?group?(P<0.05).?The?total?hospitalization?cost?in?anterograde?group?was?significantly?lower?than?that?in?retrograde?group?(P<0.05).?The?satisfaction?of?patients?in?anterograde?group?was?significantly?higher?than?that?in?retrograde?group?(89.69%?vs.?52.13%,?Z=–7.165,?P<0.001).?Conclusion?Anterograde?lavage?via?ileal?double-loop?stoma?can?improve?the?qualified?rate?of?preoperative?colonoscopy,?is?conducive?to?postoperative?intestinal?function?recovery,?reduce?patients?pain,?and?improve?patients?satisfaction?and?comfort,?which?is?worthy?of?clinical?application.
[Key?words]?Rectal?cancer;?Double-loop?ileal?stoma;?Anterograde?bowel?preparation;?Retrograde?bowel?preparation;?Comfortable?medical?treatment
直腸癌是常見的消化道惡性腫瘤,發病率和死亡率均居惡性腫瘤的前列。據統計,我國直腸癌發病率呈逐年上升趨勢[1]。隨著腹腔鏡技術的發展和普及,直腸癌患者的保肛率越來越高,但術后吻合口漏的發生仍無法避免。研究表明,直腸癌術后行預防性造口有利于減輕吻合口壓力,一定程度上可減少吻合口漏的發生,且當術后發生吻合口漏時能減輕腹腔感染癥狀,降低二次手術率[2]。臨床上常用預防性回腸雙襻造口,并根據情況于術后3~6個月返院行回腸造口閉合術。在此期間,雖然結腸處于曠置狀態,但腸腔內仍會有分泌物及術前來不及分流的大便殘留形成硬結,對術前腸鏡檢查及術后腸道功能恢復有一定影響。本研究通過回顧性分析因中低位直腸癌施行腹腔鏡直腸前切除術+預防性回腸雙襻造口患者的臨床資料,探討順行灌腸與逆行灌腸兩種不同灌腸方式對術前腸鏡檢查及術后腸道功能恢復的影響。
1??資料與方法
1.1??一般資料
選取2019年1月至2021年12月于福建醫科大學附屬泉州第一醫院因中低位直腸癌行腹腔鏡直腸前切除術+預防性回腸雙襻造口的患者191例。其中男111例,女80例,平均年齡(60.01±9.52)歲。納入標準:術前病理學診斷為直腸癌;肛門指診及腸鏡檢查提示腫瘤距肛緣4~10cm;行腹腔鏡直腸前切除術+預防性回腸雙襻造口手術治療;術后影像學提示吻合口愈合良好;行回腸造口閉合術。排除標準:合并嚴重的肝腎疾病或其他系統疾病;影像學檢查提示吻合口狹窄、吻合口漏或吻合口腫瘤復發。根據灌腸方式不同將其分為順行組(n=97)和逆行組(n=94)。本研究經福建醫科大學附屬泉州第一醫院醫學倫理委員會批準[倫理審批號:泉一倫(2022)202號],患者及家屬均知情并簽署知情同意書。
1.2??灌腸方法
兩組患者入院后均予灌腸處理。灌腸材料準備:18Fr導尿管一根、灌腸袋、生理鹽水1500ml、便盆、紙巾等。順行組患者取平臥位,肛門處放置一便盆,于造口袋上剪一小口,先用手指探查確定腸管深度及方向,再插入18Fr導尿管,插入深度6~8cm,用10ml生理鹽水充盈球囊,予生理鹽水行灌腸處理,1500ml生理鹽水灌腸速度控制在15min左右,太快可引起患者腹脹不適,太慢則無法形成腸腔內壓力降低沖洗效果,并囑患者做排便動作,2次/d,持續灌腸至術前1d,排出糞水清亮。逆行組患者取側臥位,先用手指經肛探查吻合口位置,再插入灌腸管,插入深度8~10cm,以生理鹽水行灌腸處理,并囑患者憋住一段時間后再去廁所,2次/d,持續灌腸至術前1d,排出糞水清亮。
1.3??觀察指標
術前腸鏡合格率,腸鏡檢查腸黏膜外力損傷率,術后排氣時間,術后排便時間,進食流質時間,術后總住院時間,住院總費用,患者的滿意度。腸鏡合格率:指腸道準備情況良好,術前僅行1次腸鏡檢查的人數占總人數的比值。腸黏膜外力損傷率:腸鏡報告中提示直腸黏膜損傷、充血、血腫,考慮灌腸相關性損傷人數占總人數的比值。滿意度:科室護理測評小組常規于回腸造口閉合術前評估患者對兩種灌腸方式的滿意度,分為很滿意、滿意、不滿意,滿意度=(很滿意例數+滿意例數)/總例數×100%。
1.4??統計學方法
采用SPSS?25.0統計軟件處理數據。計量資料符合正態分布的以均數±標準差(![]() )表示,比較采用t檢驗,計數資料以例數(百分率)[n(%)]表示,比較采用χ2檢驗或Fisher確切概率法或秩和檢驗。P<0.05為差異有統計學意義。
)表示,比較采用t檢驗,計數資料以例數(百分率)[n(%)]表示,比較采用χ2檢驗或Fisher確切概率法或秩和檢驗。P<0.05為差異有統計學意義。
2??結果
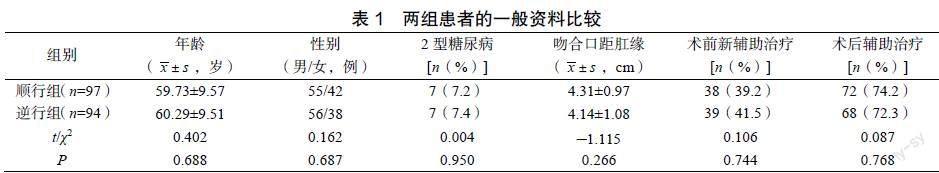
2.1??兩組患者的一般資料比較
兩組患者的一般資料比較差異均無統計學意義(P>0.05),可比性良好,見表1。
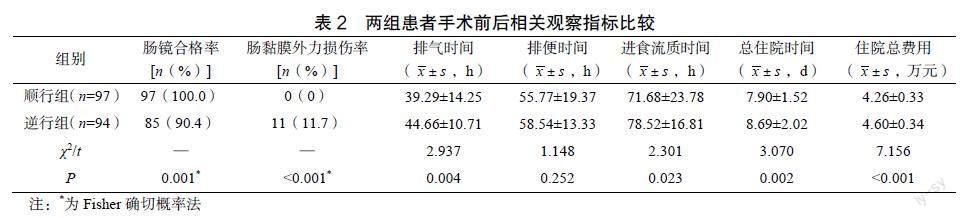
2.2??兩組患者手術前后相關觀察指標比較
順行組患者的術前腸鏡合格率顯著高于逆行組,腸黏膜外力損傷率顯著低于逆行組(P<0.05);順行組患者的術后排氣時間、進食流質時間、總住院時間均顯著短于逆行組(P<0.05);順行組患者的住院總費用顯著低于逆行組(P<0.05),見表2。
2.3??兩組患者的滿意度比較
順行組患者的滿意度顯著高于逆行組(89.69%?vs.?52.13%,Z=–7.165,P<0.001)。
3??討論
在我國,低位直腸癌在直腸癌中的占比較高,且有年輕化趨勢。目前,手術仍是直腸癌的主要治療方式[3]。隨著直腸癌新輔助放化療的推廣、腹腔鏡技術的成熟及手術方式的不斷創新,低位直腸癌的保肛率越來越高[4]。目前以全直腸系膜切除為原則的腹腔鏡輔助低位直腸前切除術是直腸癌中保留肛門控便功能及根治效果最為滿意的術式[5]。然而,由于低位直腸癌術后吻合口位置低,末端結腸與殘端直腸吻合口張力大,術后吻合口漏發生率高達11.91%~14.66%[6-7]。當發生吻合口漏時,將會延長患者的住院時間,增加住院費用,并影響直腸癌后續治療,嚴重者可導致患者死亡[8]。
研究表明,預防性造口不能降低吻合口漏的發生率,且術后需二次手術還納回腸而增加患者的痛苦[9];然而施行預防性造口可有效減少吻合口漏的發生,避免二次手術,推薦行預防性造口[10]。目前研究最多的造口類型為橫結腸造口術和末端回腸造口術,因行橫結腸造口需顧及將來行還納手術時的張力及血運,末端回腸雙襻造口成為主流的造口方式[11]。然而行回腸雙襻造口,因遠端腸襻未閉合,部分腸內容物轉流不徹底可進入遠端腸襻,且部分患者由于術前腸道準備不充分引起結腸內容物殘留,術后易附著腸壁形成干硬大便[12]。研究表明直腸癌改道術后易引起曠置性結腸炎,導致腸管黏膜水腫、炎性增生、萎縮,影響回腸造口閉合術后腸道功能的恢復[13]。
行回腸造口閉合術前,需完善腸鏡檢查,但因腸道改道,無法通過口服瀉藥進行清腸處理,通常采用經肛門灌腸或經造口遠端灌腸兩種方法。本研究發現,順行組患者腸道準備充分,腸鏡檢查合格率明顯高于逆行組,避免多次腸鏡檢查的痛苦,而逆行組因部分患者腸壁殘留干硬大便,腸道準備差,需重新行腸鏡檢查;且直腸黏膜因存在曠置性腸炎等情況,多次經肛門盲插易造成直腸黏膜損傷,甚至引起直腸穿孔,不符合舒適化醫療的要求[14]。本研究中,順行組患者入院后即規律性多次經造口遠端灌腸,將灌腸液灌入腸道模擬腸管連續后腸腔引流大便,提前喚醒腸管功能,在一定程度上可加快腸道蠕動,且灌腸液可使腸道充盈,增加腸腔壓力和腸道容積,有助于恢復腸道的順應性并增強肛管抑制反射的恢復[15]。順行灌腸較逆行灌腸更符合生理狀態,且全結腸皆得到充分灌洗,故而順行組患者術后胃腸功能恢復時間早于逆行組,患者術后進食早、恢復快,符合加速康復外科的理念,且縮短總住院時間,減少住院總費用,減輕患者的負擔。同時,在滿意度調查中發現大多數患者對經造口灌腸持滿意態度。經肛門置入灌腸管,對合并痔瘡患者可引起明顯疼痛,且灌入生理鹽水后需要憋住一段時間后方能達到效果,患者接受度較低。
綜上,經回腸造口遠端灌腸可提高術前腸鏡檢查合格率,有利于術后腸功能恢復,減輕患者的痛苦,患者的接受度更高,值得在臨床中推廣。
利益沖突:作者聲明不存在利益沖突。
[參考文獻]
[1] 王錫山.?中美結直腸癌流行病學特征對比及防控策略分析[J].?中華結直腸疾病電子雜志,?2019,?8(1):?1–5.
[2] LIM?S?B,?YU?C?S,?KIM?C?W,?et?al.?Late?anastomotic?leakage?after?low?anterior?resection?in?rectal?cancer?patients:?Clinical?characteristics?and?predisposing?factors[J].?Colorectal?Dis,?2016,?18(4):?O135–O140.
[3] CHEN?W,?ZHENG?R,?BAADE?P?D,?et?al.?Cancer?statistics?in?China,?2015[J].?CA?Cancer?J?Clin,?2016,?66(2):?115–132.
[4] 韓俊毅,?傅傳剛.?低位直腸癌保肛手術方式及選擇[J].?結直腸肛門外科,?2020,?26(1):?5–10.
[5] 汪建平.?低位直腸癌術式選擇及評價[J].?中國實用外科雜志,?2017,?37(6):?593–595.
[6] ZHANG?W,?LOU?Z,?LIU?Q,?et?al.?Multicenter?analysis?of?risk?factors?for?anastomotic?leakage?after?middle?and?low?rectal?cancer?resection?without?diverting?stoma:?A?retrospective?study?of?319?consecutive?patients[J].?Int?J?Colorectal?Dis,?2017,?32(10):?1431–1437.

