內鏡輔助下長軸入路血腫清除術治療中等量幕上自發性腦出血的臨床研究*
宗達,丁大冬,曹紋平
(1.宜興市人民醫院 神經外科,江蘇 宜興 214200;2.江蘇省人民醫院神經外科,江蘇 南京 210003)
自發性腦出血(spontaneous intracerebral hemorrhage,SICH)是神經科常見的急重癥,指非外傷引起的毛細血管、大腦內靜脈、動脈血管自發性破裂引起的腦實質內的出血。每10萬人中,每年有12~15人發生高血壓性腦出血,其中75%急性期患者可能會造成殘疾。SICH病死率為30%~50%,其中高血壓性腦出血占65%~70%,30 d病死率達35%~50%[1-2]。相關研究指出,SICH具有致死率和致殘率高、發病程度兇險、恢復緩慢、病情變化迅速等特點,嚴重威脅患者生命安全,迄今為止尚無有效的對癥藥物及干預措施[3-4]。手術治療的目標是清除血腫,以消除血腫對腦組織的功能性壓迫,避免可能導致致死性后果的腦組織受損,減少凝血酶代謝產物的毒性作用和術后血腫吸收期的水腫占位效應[5]。有研究指出,傳統手術治療方法包括開顱血腫清除術、伴有或不伴有立體定向顱內血腫穿刺引流術、骨瓣減壓術等,合并后顱窩出血或腦室出血者可按照患者病情選擇腦外室引流術,但傳統的開顱手術因損傷重、破壞大等缺陷,已逐漸淘汰,尤其是對于中等量幕上的腦出血患者[6-8]。近年來,隨著長軸理念、神經內鏡技術及影像學等新概念和新技術的提出與發展,幕上SICH的手術治療也取得重要進展,涌現了一些新的手術方法,如基于長軸理念的長軸血腫清除術和內鏡下血腫清除術等[9-11]。借助內鏡輔助下的手術操作,可以提高手術效率,并使血腫清除更加精確和徹底。這些創新方法為幕上顱內血腫的治療帶來了新的可能。目前內鏡輔助下長軸入路血腫清除術尚無大宗病例研究尤其是前瞻性研究支持。本研究前瞻性探討該術式治療中等量幕上SICH患者的效果,旨在探討一種安全有效的入路方式用于內鏡輔助下血腫清除術。
1 資料與方法
1.1 一般資料
選取2018年7月—2022年9月宜興市人民醫院收治的75例中等量幕上SICH患者,根據入路方式不同分為研究組(39例)與對照組(36例)。兩組患者年齡、性別構成、出血量、發病至入院時間、腦出血部位比較,經t或χ2檢驗,差異均無統計學意義(P>0.05),具有可比性(見表1)。本研究經醫院醫學倫理委員會批準,患者家屬均簽署知情同意書。
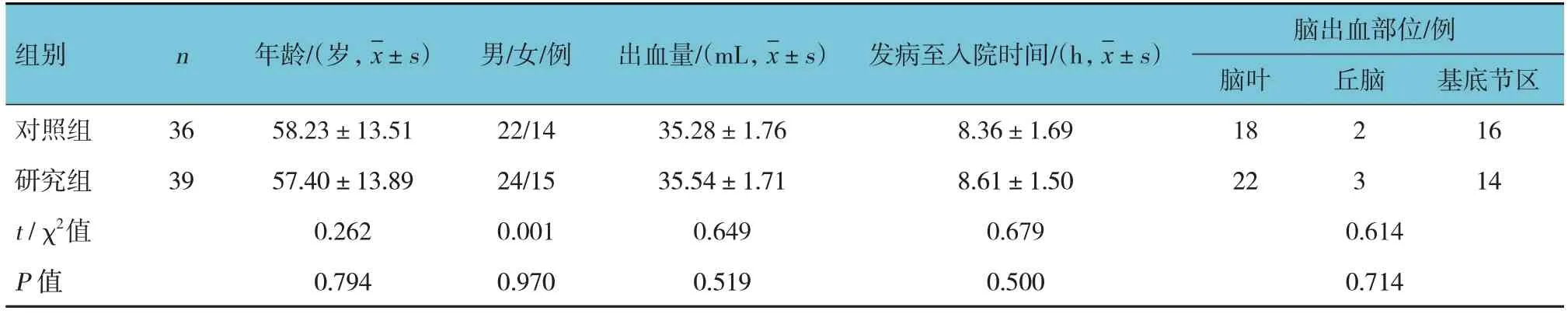
表1 兩組患者一般資料比較
1.2 納入與排除標準
1.2.1 納入標準 ①臨床診斷為SICH[12];②經急診頭顱CT診斷為中等量幕上出血,出血量30~40 mL;③首次腦出血發病;④年齡≥ 18歲;⑤發病至入院時間3~24 h;⑥有相關手術適應證。
1.2.2 排除標準 ①凝血功能嚴重障礙;②既往有相關顱腦手術史;③合并繼發性腦出血(如靜脈竇血栓形成、外傷性腦出血、腦血管畸形等引起的腦出血)、腦疝;④合并惡性腫瘤;⑤既往有精神障礙、身體殘疾、神經功能喪失;⑥肝、腎等臟器功能嚴重障礙;⑦合并腦干功能衰竭或出血;⑧無相關手術指征。
1.3 研究方法
術前準備:監測患者生命體征、建立靜脈通道、評估意識狀態,行術前心電圖、頭顱CT、腦動脈CT血管造影成像(CT angiography,CTA)等檢查,排除手術禁忌證等。術前接受常規藥物治療:維持水電解質平衡、止血、適量補液、預防癲癇、脫水利尿降顱壓等。對照組接受內鏡輔助下非長軸入路血腫清除術。經顳頂入路。氣管插管,全身麻醉。取仰臥位或側臥位,頭部朝向健側,血腫側朝上,采用頭架固定頭部后確定手術切口位置。通過術前頭顱CT掃描確定血腫最大層面的體表投影,根據這個投影在顳頂部做一個弧形的手術切口,骨瓣直徑3 cm左右,切口長5 cm左右。打開硬腦膜,將腦穿針刺入血腫腔,內鏡下實施顳葉皮層造瘺,沿著血腫長軸方向直到血腫腔。采用腦壓板撐開手術路徑,清除血腫后觀察血腫腔,如果發現責任動脈,則使用Mini血管夾夾閉,然后填充止血紗布,放置引流管于血腫腔內,常規關閉顱骨,骨瓣還納固定,引流管隧道貫通皮膚。研究組采用內鏡輔助下長軸入路血腫清除術。經眶上鎖孔長軸入路。血腫前臨近額部皮層者選擇此入路方式。氣管插管,全身麻醉,取仰臥位,采用頭架固定患者頭部,使血腫長軸與地面垂直,在眉弓上緣做一個“倒S”形的橫行切口,骨瓣直徑3 cm左右,切口長6 cm左右,切口需要避開額竇,并打開硬腦膜。通過腦穿針垂直向下刺入血腫腔,后續操作同對照組。見圖1~3。
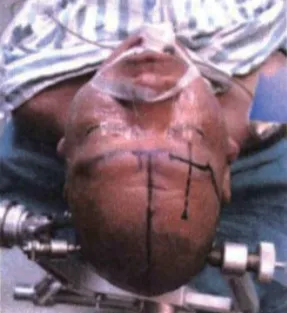
圖1 手術切口設計
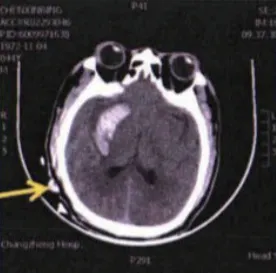
圖2 出血平面定位(血腫長軸垂直地面)
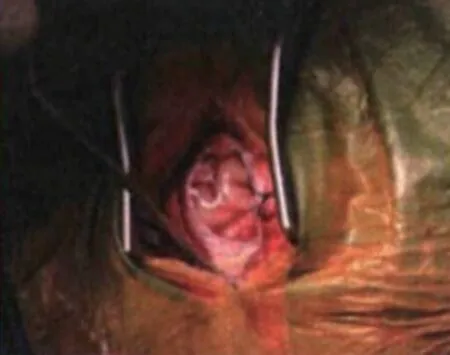
圖3 術中切口
1.4 觀察指標
1.4.1 手術相關指標 血腫清除率:術前、術后72 h采用頭顱CT檢查患者腦出血量,采用多田公式計算腦出血量,血腫清除率=術后72 h出血量/術前出血量×100%。記錄患者術中出血量和手術時間。
1.4.2 日常生活能力與神經功能 術前、術后1個月采用日常生活活動能力量表(Activity of Daily Living,ADL)[13]和美國國立衛生研究院卒中量表(National Institutes of Health Stroke Scale,NHISS)[14]評估患者日常生活能力與神經功能。ADL評分越低(總分0~100分)表示日常生活能力越差,NHISS評分越高(總分0~42分)表示神經缺損越嚴重。
1.4.3 并發癥 記錄患者術后再出血、顱內感染、肺部感染、下肢靜脈血栓形成、消化道出血等并發癥發生情況。
1.4.4 預后評價 術后12個月采用格拉斯哥預后量表(Glasgow outcome scale,GOS)[15]對患者進行預后評價。輕度缺陷,但可正常生活為5分;生活自理、意識清晰,可在保護狀態下進行工作為4分;意識清晰,但不能自理為3分;植物性生存為2分;死亡為1分。預后良好率=(5分+ 4分)例數/總例數×100%。
1.4.5 經濟學指標 記錄兩組住院費用、總住院時間與ICU住院時間。
1.5 統計學方法
數據分析采用SPSS 23.0統計軟件。計數資料以構成比或率(%)表示,比較用χ2檢驗;計量資料以均數±標準差(±s)表示,比較用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術相關指標比較
兩組術中出血量、手術時間及血腫清除率比較,經t檢驗,差異均有統計學意義(P<0.05);研究組血腫清除率高于對照組,術中出血量少于對照組,手術時間短于對照組。見表2。
表2 兩組手術相關指標比較 (±s)
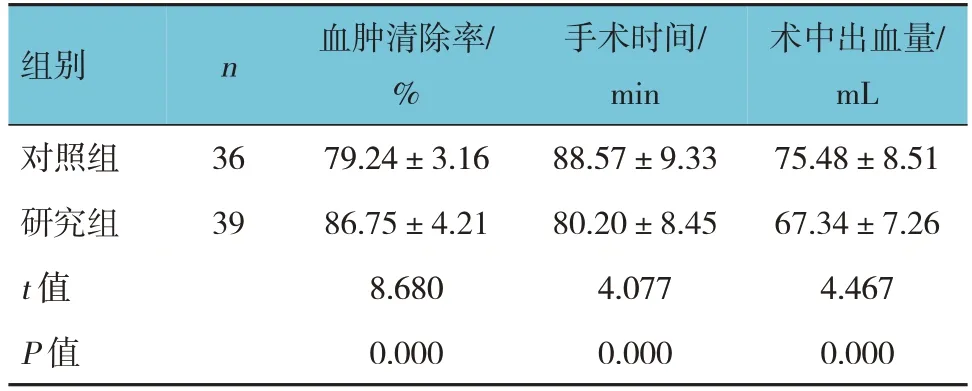
表2 兩組手術相關指標比較 (±s)
組別n對照組研究組t 值P 值36 39血腫清除率/%79.24±3.16 86.75±4.21 8.680 0.000手術時間/min 88.57±9.33 80.20±8.45 4.077 0.000術中出血量/mL 75.48±8.51 67.34±7.26 4.467 0.000
2.2 兩組手術前后日常生活能力與神經功能的變化
兩組手術前后的ADL評分差值、NHISS評分差值比較,經t檢驗,差異均無統計學意義(P>0.05)。見表3。
表3 兩組手術前后ADL評分、NHISS評分的差值比較(分,±s)
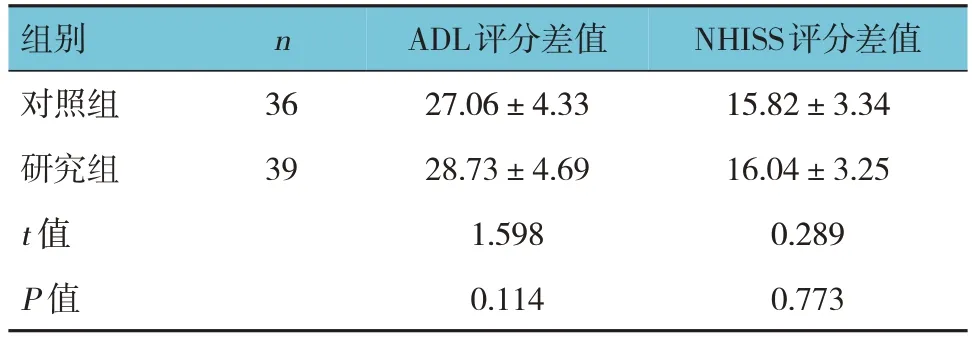
表3 兩組手術前后ADL評分、NHISS評分的差值比較(分,±s)
組別對照組研究組t 值P 值n 36 39 ADL評分差值27.06±4.33 28.73±4.69 1.598 0.114 NHISS評分差值15.82±3.34 16.04±3.25 0.289 0.773
2.3 兩組并發癥比較
兩組肺部感染及術后再出血發生率比較,經χ2檢驗,差異均有統計學意義(P<0.05);研究組術后再出血、肺部感染發生率均低于對照組。兩組顱內感染、下肢靜脈血栓形成、消化道出血發生率比較,經χ2檢驗,差異均無統計學意義(P>0.05)。見表4。
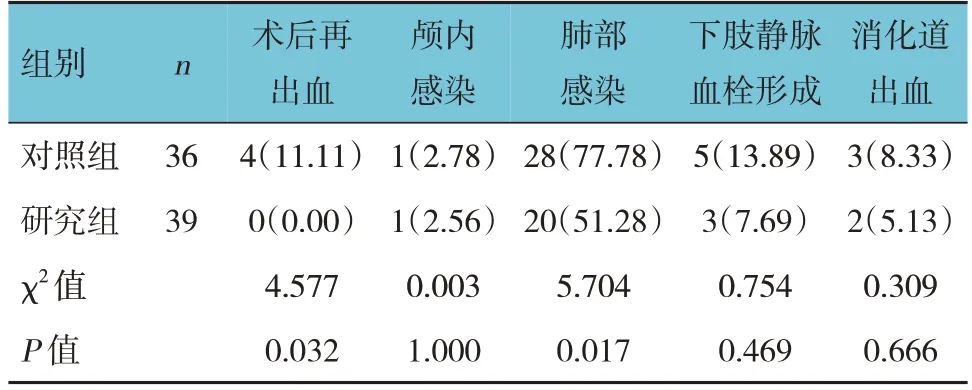
表4 兩組并發癥發生率比較 例(%)
2.4 兩組預后情況比較
兩組預后良好率比較,經χ2檢驗,差異無統計學意義(χ2=0.050,P=0.823)。見表5。
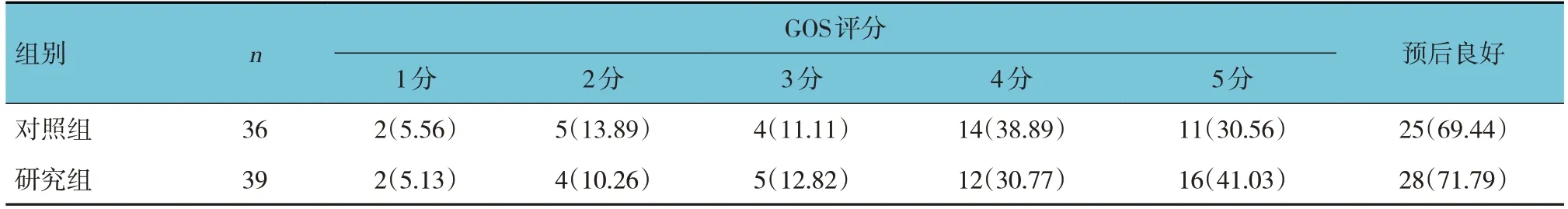
表5 兩組預后情況比較 例(%)
2.5 兩組經濟學指標比較
兩組住院費用、總住院時間、ICU住院時間比較,經t檢驗,差異均有統計學意義(P<0.05);研究組住院費用低于對照組,研究組總住院時間、ICU住院時間均短于對照組。見表6。
表6 兩組經濟學指標比較 (±s)
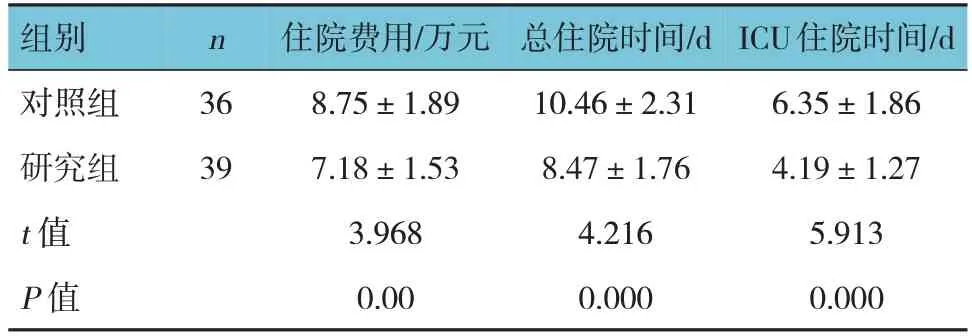
表6 兩組經濟學指標比較 (±s)
組別對照組研究組t 值P 值n 36 39住院費用/萬元8.75±1.89 7.18±1.53 3.968 0.00總住院時間/d 10.46±2.31 8.47±1.76 4.216 0.000 ICU住院時間/d 6.35±1.86 4.19±1.27 5.913 0.000
3 討論
SICH好發于老年人群,但近年來隨著人們生活習慣、社會經濟及自然環境的改變,SICH發病率呈年輕化趨勢,一方面對社會和家庭造成嚴重影響,另一方面嚴重損害患者的身心健康[16-17]。腦出血的病理生理學研究指出,其引起的占位效應一方面對血腫周圍白質纖維、神經傳導束等進行強迫撕裂、變形、移位,同時壓迫周圍血管,減少血流量,從而造成繼發性腦水腫及缺氧缺血,形成惡性循環;另一方面可直接破壞正常腦組織,并且腦功能損傷程度與血腫壓迫時間呈正相關[18-20]。臨床研究認為,繼發腦水腫、血腫占位效應等因素造成的顱內壓升高,不僅會阻礙腦脊液循環,而且會降低全腦血流量,嚴重時會形成枕骨大孔疝和小腦幕切跡疝,危及患者生命安全[21]。國外有研究表明,在腦出血發病后期,血腫液化會釋放鐵血紅素等有害物質,這類有害物質會引發神經毒性反應,導致細胞凋亡[22]。因此,尋求有效方式清除血腫對顱內壓與神經毒性反應的減輕、腦灌注的改善及占位效應的消除具有重要臨床意義。
目前,手術仍然是治療SICH的重要方法,但現階段對于患者是否需行手術治療及選擇何種手術方式存在諸多爭議[23]。國外有研究指出,相比保守治療,開顱手術治療并未讓深部腦血腫患者受益[24]。近年來,隨著神經內鏡技術的廣泛應用、微創理念的深入人心及影像學技術的蓬勃發展,幕上SICH手術治療中有以下新技術被加以應用:①影像引導技術。影像引導技術是一種術前利用影像學檢查進行完善、術中通過影像融合和三維重建來輔助手術的技術。通過這種技術,醫生可以在術前設計好手術入路,并在術中利用導航系統進行精確定位,以判斷血腫的位置,確定內鏡的深度、方向和進入點,從而避免不必要的手術出血和損傷;②滲漏征、點征。術前患者實施頭顱CTA檢查,可按照影像中滲漏征、點征判斷血腫增大征象,從而判斷手術指征[25-26]。本研究中,研究組血腫清除率更高,研究組術后再出血、肺部感染發生率更低,兩組顱內感染、下肢靜脈血栓形成、消化道出血發生率對比無明顯差異,提示內鏡輔助下長軸入路血腫清除術可降低中等量幕上SICH患者術后再出血、肺部感染發生風險,提高血腫清除率。分析其原因為術中通過立體定向或導航引導,經眶上鎖孔入路,內鏡沿著血腫的長軸進入,有效地清除了血腫。采用長軸入路手術可以獲得清晰的視野,避免死角,并且能夠徹底清除血腫,從而降低術后水腫的發生風險。這種方法還能減少術后殘留血腫釋放血紅蛋白代謝產物對腦血管及腦組織的毒性作用,并能夠完全止血,有助于減少術后再出血的發生風險[27]。隨著內鏡技術的進步,神經內鏡在治療腦出血方面得到了廣泛應用。雖然很多研究報道了神經內鏡治療腦出血的成功案例,但目前仍然缺乏大規模、前瞻性的研究和隨機對照試驗來驗證神經內鏡技術對改善腦出血的預后是否具有明確的效果。鐘琦等[9]研究指出,內鏡輔助下血腫清除術可降低病死率,增加血腫清除率,但對患者神經功能的影響尚不清楚。本研究觀察內鏡輔助下入路血腫清除術對患者神經功能、日常生活能力及預后的影響,結果顯示,兩組預后良好率、手術前后的ADL評分差值、NHISS評分差值對比無明顯差異,提示無論采用何種入路方式,內鏡輔助下血腫清除術均可改善患者預后,減輕神經損傷程度,提高日常生活能力。李元貴等[28]研究指出,神經內鏡顱內血腫清除術可改善高血壓腦出血患者預后,改善神經功能,提高日常生活能力,與本研究報道相符。本研究結果顯示,研究組ICU住院時間及總住院時間更短,而術中出血量更少,住院費用更低,提示內鏡輔助下長軸入路血腫清除術可促進患者康復,減輕患者經濟負擔,縮短住院時間與手術時間,減輕手術創傷。分析其原因為長軸入路因視角較小,視野清晰,術中可減少腦壓板等器械壓迫、撥弄腦組織,從而縮短手術時間,減輕手術創傷,而手術創傷小有助于患者術后恢復,患者住院時間短可明顯降低住院費用[29]。
綜上所述,與內鏡輔助下非長軸入路血腫清除術相比,中等量幕上SICH患者采用內鏡輔助下長軸入路血腫清除術治療效果確切,可降低術后再出血、肺部感染發生風險,提高血腫清除率,減輕患者經濟負擔與手術創傷,并縮短手術時間及住院時間。

