體位改良聯(lián)合早期康復(fù)鍛煉對(duì)心臟瓣膜病手術(shù)患者預(yù)后的影響
蒙秋香
(內(nèi)蒙古自治區(qū)人民醫(yī)院心血管外科,內(nèi)蒙古 呼和浩特,010017)
心臟瓣膜病手術(shù)患者的體位管理是圍手術(shù)期管理的一項(xiàng)重要內(nèi)容,考慮肺部、縱隔臟器壓迫以及心臟血液回流等問(wèn)題,患者多以側(cè)臥位接受手術(shù)治療。但患者手術(shù)時(shí)間較長(zhǎng),長(zhǎng)時(shí)間處于該體位,可能導(dǎo)致舒適度下降。針對(duì)圍手術(shù)期的體位管理,已有研究證實(shí),通過(guò)改良體位,患者的痰液引流效果以及肺部通氣功能可得到明顯改善。而從患者早期康復(fù)的角度考慮,除通過(guò)體位改良改善患者的舒適度外,個(gè)性化康復(fù)鍛煉計(jì)劃的實(shí)施,以及康復(fù)鍛煉的時(shí)機(jī)管理,也能夠顯著影響患者的預(yù)后[1]。岳斌容等[2]研究發(fā)現(xiàn),以放松肌肉為主要目的之一,設(shè)計(jì)相應(yīng)的訓(xùn)練任務(wù),能夠改善患者的肺康復(fù)效果。早期鍛煉指在患者病情穩(wěn)定后,盡早開(kāi)展功能鍛煉,將患者的臨床情況作為鍛煉項(xiàng)目選擇以及鍛煉強(qiáng)度設(shè)計(jì)的依據(jù),設(shè)定明確的、規(guī)范的鍛煉計(jì)劃,在鍛煉呼吸肌、改善心肺耐力以及增強(qiáng)機(jī)體免疫等方面皆有重要的應(yīng)用價(jià)值。鑒于體位管理、早期鍛煉與患者康復(fù)效果之間的密切關(guān)聯(lián),以及聯(lián)合干預(yù)的報(bào)道較少,本研究對(duì)體位改良與早期康復(fù)鍛煉聯(lián)合應(yīng)用的臨床價(jià)值進(jìn)行分析,重點(diǎn)討論聯(lián)合干預(yù)對(duì)心臟瓣膜病手術(shù)患者預(yù)后的影響。
1 資料與方法
1.1 一般資料
選取2020年1月—2022年12月內(nèi)蒙古自治區(qū)人民醫(yī)院收治的86例患者作為研究對(duì)象,采用隨機(jī)數(shù)表法將86例患者分為對(duì)照組和觀察組,每組43例。對(duì)照組男26例,女17例;年齡36~62歲,平均年齡(47.15±6.28)歲。觀察組男27例,女16例;年齡37~64歲,平均年齡(47.63±7.05)歲。兩組患者的一般資料比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。患者及家屬對(duì)本研究知情,簽署知情同意書(shū);本研究經(jīng)內(nèi)蒙古自治區(qū)人民醫(yī)院醫(yī)學(xué)倫理委員會(huì)批準(zhǔn)。
1.2 納入與排除標(biāo)準(zhǔn)
納入標(biāo)準(zhǔn):①年齡18~65歲;②心臟瓣膜病患者,符合相關(guān)診斷標(biāo)準(zhǔn)[3];③行開(kāi)胸手術(shù)治療。
排除標(biāo)準(zhǔn):①合并心腦血管疾病;②存在其他重要臟器疾病;③有溝通障礙或存在精神疾病史;④存在其他可能影響心肺功能的疾病。
1.3 方法
兩組患者均由同組醫(yī)療團(tuán)隊(duì)完成手術(shù)治療,術(shù)中均嚴(yán)格按照對(duì)應(yīng)術(shù)式的護(hù)理配合要點(diǎn)及手術(shù)流程等實(shí)施操作。除肺部功能鍛煉方案與體位管理方案存在差異外,兩組均接受常規(guī)基礎(chǔ)護(hù)理服務(wù),具體內(nèi)容如下。
對(duì)照組實(shí)施常規(guī)護(hù)理:(1)術(shù)前階段。詳細(xì)了解個(gè)體的健康狀況,包括體征、心肺功能等,向其說(shuō)明手術(shù)的必要性,簡(jiǎn)要告知手術(shù)過(guò)程及術(shù)后并發(fā)癥防治相關(guān)內(nèi)容。(2)術(shù)后階段。按照術(shù)后管理要求,定期監(jiān)測(cè)生命體征,觀察神志、面色等,并如實(shí)記錄;根據(jù)患者的置管情況,做好體位管理與管道維護(hù)等基礎(chǔ)護(hù)理,囑患者避免側(cè)臥或長(zhǎng)時(shí)間盤(pán)腿、蹲坐,間隔2 h進(jìn)行體位變更,肢體保持功能位;根據(jù)胃腸功能恢復(fù)情況與患者營(yíng)養(yǎng)狀況,進(jìn)行營(yíng)養(yǎng)支持護(hù)理;規(guī)范并發(fā)癥防治,結(jié)合患者的護(hù)理診斷結(jié)論,與既往總結(jié)的防治經(jīng)驗(yàn),制訂能夠降低并發(fā)癥風(fēng)險(xiǎn)、減輕并發(fā)癥危害的護(hù)理措施;根據(jù)患者體征監(jiān)測(cè)結(jié)果與病情改善情況,指導(dǎo)患者進(jìn)行功能鍛煉,均在術(shù)后3~4 d開(kāi)始進(jìn)行運(yùn)動(dòng)鍛煉,以常規(guī)呼吸訓(xùn)練、肩部被動(dòng)/主動(dòng)運(yùn)動(dòng)、胸椎旋轉(zhuǎn)運(yùn)動(dòng)等為主,具體訓(xùn)練計(jì)劃根據(jù)患者實(shí)際情況確定。
觀察組在給予基礎(chǔ)護(hù)理的同時(shí),采取體位改良與早期康復(fù)鍛煉。體位改良:(1)術(shù)前階段,由責(zé)任護(hù)士進(jìn)行針對(duì)性指導(dǎo),包括手術(shù)與術(shù)后管理涉及的體位,向患者說(shuō)明不同階段恰當(dāng)管理體位的重要意義,并給予動(dòng)作示范。(2)改良術(shù)中體位,借助高分子凝膠體位墊完成體位護(hù)理,上肢置于放有方墊的專用托手架上,并妥善固定,具體外展角度根據(jù)患者的舒適度確定,盡量保持肩峰高度與肘關(guān)節(jié)基本一致,受壓部位利用凝膠墊、棉墊等進(jìn)行保護(hù),盡量改善術(shù)中的舒適度。(3)術(shù)后當(dāng)天,以半臥位為主,足部放置軟枕,軟枕高度根據(jù)患者的舒適度確定,并主動(dòng)詢問(wèn)患者的舒適度,必要時(shí)做出體位調(diào)整。(4)重視體位變更,原則上術(shù)后早期體位更換的間隔時(shí)間為2 h,但術(shù)后1 d重點(diǎn)關(guān)注受壓皮膚情況,間隔0.5~1 h觀察1次,根據(jù)皮膚受壓情況,確定是否有提前進(jìn)行體位變更的必要;更換為坐位休息時(shí),由兩名護(hù)士分別扶住患者的左右臂,指導(dǎo)患者以正確的方式移動(dòng)臀部及軀體,直至達(dá)到床旁,雙下肢向床邊緣緩慢移動(dòng)。早期康復(fù)鍛煉:(1)個(gè)體化康復(fù)鍛煉計(jì)劃的制訂。專科護(hù)士詳細(xì)收集與患者康復(fù)鍛煉相關(guān)的數(shù)據(jù)或信息,包括年齡、病種、手術(shù)方式、運(yùn)動(dòng)鍛煉習(xí)慣、心肺功能指標(biāo)等,在與康復(fù)科醫(yī)師充分交流的情況下,確定個(gè)體早期鍛煉計(jì)劃。(2)早期床上活動(dòng)。以患者清醒狀態(tài)與生命體征變化為依據(jù),評(píng)估患者早期活動(dòng)的可能性,排除各類早期運(yùn)動(dòng)風(fēng)險(xiǎn)后,協(xié)助患者完成肩部、肘部等部位的被動(dòng)活動(dòng),患者均在術(shù)后1~2 d內(nèi)開(kāi)始進(jìn)行呼吸訓(xùn)練與被動(dòng)活動(dòng);結(jié)合手術(shù)情況,指導(dǎo)患者進(jìn)行上肢鍛煉;對(duì)血壓穩(wěn)定患者,指導(dǎo)其進(jìn)行正確翻身與轉(zhuǎn)頸;根據(jù)患者的被動(dòng)活動(dòng)情況,評(píng)估其增加肢體功能訓(xùn)練難度的可行性,并靈活選擇直腿抬高(20次/組,2~3組/d)、床上雙腳蹬踏單車動(dòng)作(30次/組,1~2組/d)等鍛煉項(xiàng)目。(3)床上器械操。對(duì)早期功能恢復(fù)良好的患者,指導(dǎo)其進(jìn)行啞鈴操鍛煉,雙手握住一定重量(根據(jù)個(gè)體的實(shí)際情況靈活選擇)的小啞鈴,做雙肘屈伸、伸舉與擴(kuò)胸運(yùn)動(dòng),10次/組,1~2組/d。(4)呼吸功能鍛煉。術(shù)后早期開(kāi)展呼吸功能鍛煉,首次鍛煉前進(jìn)行專項(xiàng)指導(dǎo),包括告知患者早期進(jìn)行呼吸功能鍛煉的優(yōu)勢(shì),呼吸鍛煉與術(shù)后康復(fù)效果之間的聯(lián)系等,并通過(guò)具體案例的針對(duì)性分析,幫助患者建立合理的預(yù)期,提升其合作程度。指導(dǎo)患者將雙手重疊,輕放于臍部,緩慢深吸氣與呼氣,改善呼吸過(guò)程中腹部的鼓起與收縮,通過(guò)簡(jiǎn)易的深呼吸以及反復(fù)訓(xùn)練帶來(lái)的作用,改善呼吸機(jī)功能,并為后續(xù)下床活動(dòng)提供支持。(5)下床活動(dòng)。對(duì)患者前期運(yùn)動(dòng)鍛煉的成效以及術(shù)后康復(fù)情況進(jìn)行綜合判斷,確定患者下床活動(dòng)的時(shí)機(jī),并提前圍繞下床訓(xùn)練進(jìn)行準(zhǔn)備,包括床上坐起、床邊站立、扶床行走等;待患者能夠在無(wú)外力幫助的情況下進(jìn)行站立與緩慢步行后,酌情增加室內(nèi)步行訓(xùn)練、登樓訓(xùn)練等內(nèi)容,早期下床活動(dòng)要求由專科護(hù)士全程陪同,密切觀察患者表現(xiàn),主動(dòng)詢問(wèn)患者的疲勞程度,并做好運(yùn)動(dòng)強(qiáng)度、運(yùn)動(dòng)時(shí)間的管理,最大程度保障患者下床活動(dòng)的安全性。
1.4 觀察指標(biāo)
①比較兩組患者術(shù)后恢復(fù)情況,包括腸鳴音恢復(fù)時(shí)間、首次下床活動(dòng)時(shí)間、住院時(shí)間。②比較兩組術(shù)后2 d與術(shù)后7 d的日常生活能力,采用Barthel指數(shù)[4]進(jìn)行評(píng)估。Barthel指數(shù)總分為100分,得分與生活能力呈正相關(guān)。③比較兩組術(shù)后2 d與術(shù)后7 d肺功能指標(biāo)。檢查方法:采用肺功能儀(生產(chǎn)企業(yè):日本福田產(chǎn)業(yè)株式會(huì)社,型號(hào):HI-801型)進(jìn)行檢測(cè),檢測(cè)時(shí)間統(tǒng)一為上午8:00~10:00,采用統(tǒng)一指導(dǎo)語(yǔ),指導(dǎo)患者進(jìn)行正確檢測(cè),重復(fù)檢測(cè),3次/例,取最大值。記錄第一秒用力呼氣量(FEV1)、用力肺活量(FVC)。④比較兩組患者護(hù)理滿意度。參考谷波等[5]研制的護(hù)理滿意度量表,從環(huán)境設(shè)施、質(zhì)量及安全、服務(wù)可及性、健康教育、人文關(guān)懷共5個(gè)方面調(diào)查患者對(duì)護(hù)理服務(wù)的滿意度,各條目按1~5分賦分,計(jì)算各維度均分后進(jìn)行百分轉(zhuǎn)化,即為該維度總分,得分與患者的滿意度呈正相關(guān)。所有患者均于出院前1 d完成調(diào)查。
1.5 統(tǒng)計(jì)學(xué)分析
采用SPSS 25.0進(jìn)行數(shù)據(jù)處理。符合正態(tài)分布的計(jì)量資料用()表示,組間比較用獨(dú)立樣本t檢驗(yàn),組內(nèi)比較用配對(duì)t檢驗(yàn);計(jì)數(shù)資料用[n(%)]表示,用χ2檢驗(yàn)。P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組患者術(shù)后恢復(fù)情況比較
觀察組下床時(shí)間、住院時(shí)間短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);兩組腸鳴音恢復(fù)時(shí)間比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),見(jiàn)表1。
表1 兩組患者術(shù)后恢復(fù)情況比較 ()
組別例數(shù)腸鳴音恢復(fù)時(shí)間(h)首次下床活動(dòng)時(shí)間(h)住院時(shí)間(d)觀察組4317.35±2.2324.62±7.3510.40±2.15對(duì)照組4318.21±2.0839.02±6.3312.34±2.02 t 1.849 9.735 4.312 P 0.068<0.001<0.001
2.2 兩組患者生活能力比較
干預(yù)前,兩組患者Barthel指數(shù)比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);干預(yù)后,觀察組Barthel指數(shù)高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表2。
表2 兩組患者生活能力比較 (,分)
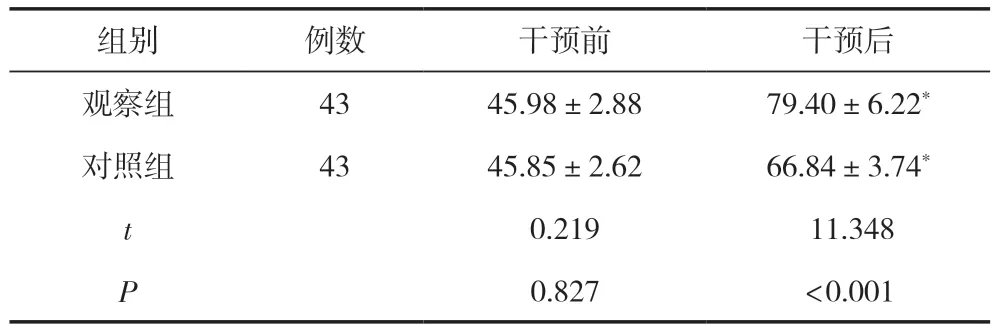
表2 兩組患者生活能力比較 (,分)
注:與同組干預(yù)前比較,*P<0.05。
組別例數(shù)干預(yù)前干預(yù)后觀察組4345.98±2.8879.40±6.22*對(duì)照組4345.85±2.6266.84±3.74*t 0.219 11.348 P 0.827<0.001
2.3 兩組患者肺功能指標(biāo)比較
干預(yù)前,兩組患者FEV1與FVC水平比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);干預(yù)后,觀察組FEV1與FVC水平高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表3。
表3 兩組患者肺功能指標(biāo)比較 ( ,L)
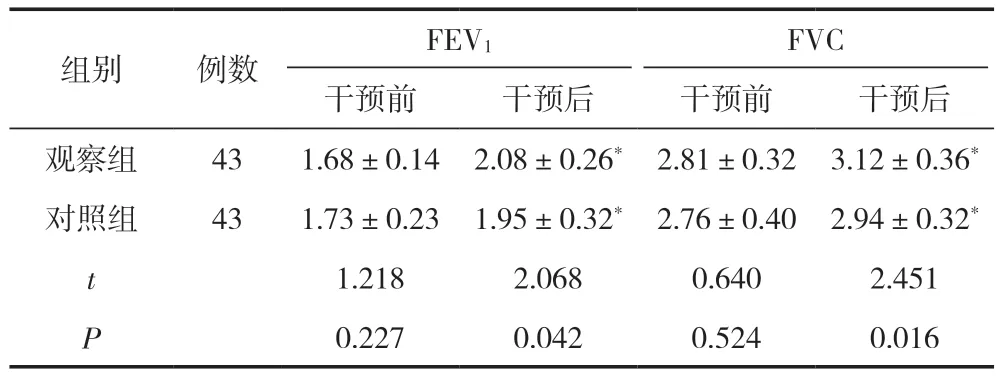
表3 兩組患者肺功能指標(biāo)比較 ( ,L)
注:與同組干預(yù)前比較,*P<0.05。
FVC干預(yù)前干預(yù)后干預(yù)前干預(yù)后觀察組431.68±0.142.08±0.26*2.81±0.323.12±0.36*對(duì)照組431.73±0.231.95±0.32*2.76±0.402.94±0.32*t 1.218 2.068 0.640 2.451 P 0.227 0.042 0.524 0.016組別例數(shù)FEV1
2.4 兩組患者護(hù)理滿意度比較
觀察組服務(wù)可及性、健康教育、人文關(guān)懷3個(gè)維度的護(hù)理滿意度得分明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表4。
表4 兩組患者護(hù)理滿意度比較 ( ,分)
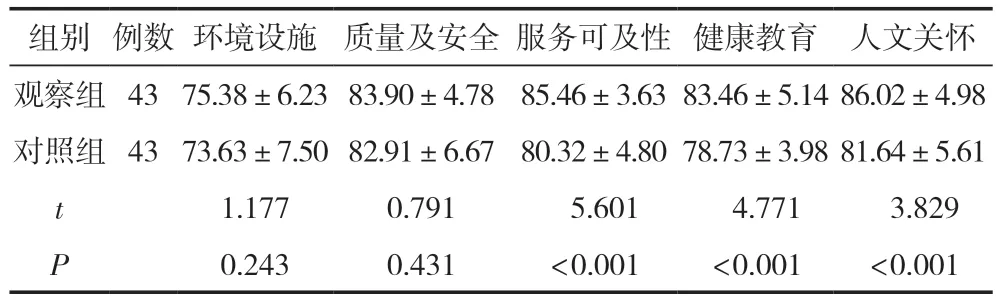
表4 兩組患者護(hù)理滿意度比較 ( ,分)
組別例數(shù)環(huán)境設(shè)施質(zhì)量及安全服務(wù)可及性健康教育人文關(guān)懷觀察組4375.38±6.2383.90±4.7885.46±3.6383.46±5.1486.02±4.98對(duì)照組4373.63±7.5082.91±6.6780.32±4.8078.73±3.9881.64±5.61 t 1.1770.791 5.601 4.771 3.829 P 0.2430.431<0.001<0.001<0.001
3 討論
體位管理是利用身體位置進(jìn)行心臟瓣膜病等患者的康復(fù)治療的一種干預(yù)技巧,在減少呼吸功與心臟做功、增加肺容積、改善肺換氣功能等方面有重要應(yīng)用價(jià)值[6]。劉艷玲等[7]研究發(fā)現(xiàn),體位改良能夠改善患者的舒適度,并提升手術(shù)室安全護(hù)理質(zhì)量。但從患者康復(fù)風(fēng)險(xiǎn)角度,體位管理能夠起到的改善作用極為有限,如何實(shí)現(xiàn)體位管理與其他康復(fù)干預(yù)措施的協(xié)同作用,顯著提升患者的肺部功能康復(fù)效果,是臨床決策的一大難題。以改善患者肺功能為目標(biāo),結(jié)合手術(shù)的特點(diǎn)與術(shù)后風(fēng)險(xiǎn)類型,給予恰當(dāng)?shù)母深A(yù)措施,對(duì)患者的肺康復(fù)有積極影響[8-9]。本研究對(duì)體位改良與早期康復(fù)鍛煉的聯(lián)合應(yīng)用價(jià)值進(jìn)行分析,結(jié)果發(fā)現(xiàn),心臟瓣膜病手術(shù)患者的預(yù)后質(zhì)量得到明顯改善。
本研究結(jié)果發(fā)現(xiàn),觀察組下床時(shí)間、住院時(shí)間均短于對(duì)照組(P<0.05),提示對(duì)患者的圍手術(shù)期體位管理方案進(jìn)行改進(jìn),實(shí)施早期康復(fù)鍛煉,能夠加快患者的康復(fù)速度,實(shí)現(xiàn)早期下床活動(dòng),并顯著縮短心臟瓣膜病手術(shù)患者的住院時(shí)間。分析其原因,可能與兩種方法的協(xié)同作用有關(guān)。體位管理、康復(fù)鍛煉之間存在密切關(guān)聯(lián),如兩者均對(duì)患者的肺部功能有積極影響,部分康復(fù)鍛煉內(nèi)容需要正確體位提供的支持,體位管理不當(dāng)可能影響患者的舒適度,繼而影響其參與康復(fù)鍛煉的積極性。本研究中,各個(gè)階段均強(qiáng)調(diào)體位管理的重要性,有望提升患者的重視程度,而術(shù)中體位的改良,以及術(shù)后針對(duì)患者體位采取的一系列管理措施,均可影響患者的舒適度。在做好體位管理的同時(shí),輔以恰當(dāng)?shù)脑缙诳祻?fù)鍛煉,能夠?yàn)榛颊咝g(shù)后的早期下床活動(dòng)奠定基礎(chǔ)。生活能力下降是心臟瓣膜病手術(shù)患者面臨的重要問(wèn)題,盧琳等[10]研究發(fā)現(xiàn),圍繞肩關(guān)節(jié)的功能恢復(fù)制訂康復(fù)訓(xùn)練方案,能夠改善肺切除術(shù)患者生活自理行為。本研究中,觀察組Barthel指數(shù)高于對(duì)照組(P<0.05),說(shuō)明體位管理方案的改良以及早期開(kāi)展康復(fù)鍛煉,能夠提升患者生活能力。由此考慮,關(guān)注心臟瓣膜病手術(shù)患者的肺功能、關(guān)節(jié)功能恢復(fù)情況,制訂全面的康復(fù)鍛煉方案,有望影響其生活能力,幫助患者盡快恢復(fù)正常生活。肺部功能改善是心臟瓣膜病患者術(shù)后干預(yù)的重點(diǎn),同時(shí)也是早期康復(fù)鍛煉的意義所在。本研究結(jié)果發(fā)現(xiàn),觀察組FEV1與FVC水平高于對(duì)照組(P<0.05),說(shuō)明兩種干預(yù)方式的聯(lián)合應(yīng)用,有助于改善患者的肺部功能,與王芬等[9]、盧琳等[10]結(jié)論一致。提示鍛煉方案的早期實(shí)施,以及針對(duì)患者體位、舒適度采取的管理措施,能夠顯著改善患者的肺康復(fù)效果。分析兩組肺功能評(píng)估結(jié)果出現(xiàn)明顯差異的原因,可能與多種因素有關(guān),如反復(fù)開(kāi)展呼吸訓(xùn)練對(duì)患者呼吸肌功能產(chǎn)生的影響,不同體位在增加肺容量、提升咳嗽有效性以及改善患側(cè)肺通氣等方面的積極作用。此外,本研究還發(fā)現(xiàn),觀察組護(hù)理滿意度高于對(duì)照組,服務(wù)可及性、健康教育、人文關(guān)懷3個(gè)維度的評(píng)分明顯高于對(duì)照組(P<0.05)。護(hù)理滿意度與患者的醫(yī)療體驗(yàn)、護(hù)士的服務(wù)態(tài)度、護(hù)理內(nèi)容等多項(xiàng)因素有關(guān),本研究中,早期康復(fù)鍛煉方案的針對(duì)性設(shè)計(jì),滿足了不同患者的早期康復(fù)需求,而體位改良在改善患者的舒適度方面有重要價(jià)值,考慮上述因素可能是導(dǎo)致兩組滿意度出現(xiàn)差異的重要原因[11-12]。
綜上所述,在心臟瓣膜病手術(shù)患者圍手術(shù)期管理中,體位改良聯(lián)合早期康復(fù)鍛煉具有良好的應(yīng)用效果,能夠改善患者的FEV1與FVC等肺功能指標(biāo),促進(jìn)患者的早期下床活動(dòng),縮短住院時(shí)間,并提升其對(duì)護(hù)理服務(wù)的滿意度評(píng)價(jià)。

