重癥監護病房重癥腸內營養支持患者并發再喂養綜合征的相關危險因素分析
崔建偉 趙炳朕 蘇海英


【摘要】 目的 探討重癥監護病房(intensive care unit,ICU)重癥腸內營養支持患者并發再喂養綜合征(refeedingsyndrome,RFS)的相關危險因素。方法 選取2020年7月—2022年8月在房山區良鄉醫院行腸內營養支持的300例ICU重癥患者為研究對象,收集并統計入組對象的相關資料,調查ICU重癥腸內營養支持患者并發RFS的現狀,分析其發生的相關危險因素。結果 300例ICU重癥腸內營養支持患者并發RFS 54例(18.00%),未并發RFS 246例(82.00%)。單因素分析顯示,年齡、白蛋白水平、糖尿病史、前白蛋白水平、熱量攝入、喂養途徑、腸內營養液溫度、喂養速度與ICU重癥腸內營養支持患者并發RFS有關,差異有統計學意義(P<0.05);多因素分析顯示,年齡≥60歲、白蛋白水平<30 g/L、前白蛋白水平<150 g/L、糖尿病史、鼻腸管喂養、喂養速度>50 mL/h、熱量攝入>25%標準熱量、腸內營養液溫度36~38 ℃是ICU重癥腸內營養支持患者并發RFS的高危因素(P<0.05)。結論 ICU重癥腸內營養支持患者易并發RFS,其發生與年齡、白蛋白水平、糖尿病史、前白蛋白水平、熱量攝入、喂養途徑、腸內營養液溫度、喂養速度等多種因素有關。
【關鍵詞】 腸內營養支持;ICU重癥患者;再喂養綜合征;糖尿病史
文章編號:1672-1721(2024)05-0048-04? ? ?文獻標志碼:A? ? ?中國圖書分類號:R473
ICU重癥患者多伴隨嚴重并發癥、創傷與應激反應,長期處于高分解、高代謝與免疫力低下狀態,存在吞咽障礙,無法自主進食,機體易出現營養不良,致使病情進一步加重,增加并發癥發生的可能,減弱治療效果,影響患者預后[1]。腸內營養支持是治療此類患者的重要手段,能夠經鼻胃管等將所需營養物質注入患者消化道內,促使患者生理功能正常運轉,促進病情康復[2]。實施腸內營養支持時,部分患者會出現RFS。這一問題多發生于喂養后72 h內,可致患者出現以低磷血癥為主的電解質紊亂和全身多系統異常的臨床癥狀,與患者病死率增加、不良預后關系密切[3-4]。早期識別患者并發RFS相關危險因素至關重要,但臨床相關研究鮮少。鑒于此,本研究選取行腸內營養支持的ICU重癥患者,分析ICU重癥腸內營養支持患者并發RFS的相關危險因素,為后期制定個性化干預對策提供參考,報告如下。
1 資料與方法
1.1 研究對象
選取2020年7月—2022年8月在房山區良鄉醫院行腸內營養支持的300例ICU重癥患者為研究對象。本研究符合《赫爾辛基宣言》要求,患者及其家屬知情并簽署知情同意書。
納入標準:首次入住ICU;年齡≥18歲;腸內營養支持時間≥3 d。
排除標準:哺乳期或妊娠期女性;合并近3個月內行甲狀旁腺切除術、持續血液透析等可能誘發低磷血癥的高危因素;臨床資料不全;入住ICU前接受腸外或腸內營養支持治療者。
1.2 方法
以醫院電子病歷與調查問卷相結合的方式收集并統計入組對象的相關資料,包含酗酒史、年齡、糖尿病史、白蛋白水平、體質量指數、性別、行腸外營養、前白蛋白水平、喂養前是否使用胰島素、喂養前是否使用利尿劑、喂養前是否使用抑酸劑、喂養前是否實施胃腸減壓、喂養途徑、喂養速度、喂養液類型、熱量攝入、腸內營養液溫度、持續滴注營養液時間、蛋白質攝入、是否并發RFS等。RFS判斷標準[5]:再喂養72 h內,血清磷濃度低于基線水平0.16 mmol/L以上,或<0.85 mmol/L,或下降幅度超過30%,或(和)出現低鈣、低鎂、低鉀、高鈉血癥,或(和)合并心力衰竭、感染、心律失常、肺水腫、譫妄、猝死、昏迷、肝腎功能異常等多系統臨床癥狀。
1.3 觀察指標
調查ICU重癥腸內營養支持患者并發RFS現狀,分析其發生的相關危險因素。
1.4 統計學方法
數據用SPSS 21.0統計學軟件分析,計數資料用百分比表示,用χ2檢驗,等級資料采用秩和檢驗,多因素使用Logistic回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1 ICU重癥腸內營養支持患者并發RFS現狀
300例ICU重癥腸內營養支持患者并發RFS 54例(18.00%),未并發RFS 246例(82.00%)。
2.2 ICU重癥腸內營養支持患者并發RFS的危險因素
2.2.1 單因素分析
年齡、白蛋白水平、糖尿病史、前白蛋白水平、熱量攝入、喂養途徑、腸內營養液溫度、喂養速度與ICU重癥腸內營養支持患者并發RFS有關(P<0.05);性別、喂養前是否使用利尿劑、胰島素、抑酸劑和酗酒史、體質量指數、喂養前是否實施胃腸減壓、喂養液類型、行腸外營養、持續滴注營養液時間、蛋白質攝入與ICU重癥腸內營養支持患者并發RFS無關(P>0.05),見表1。
2.2.2 多因素分析
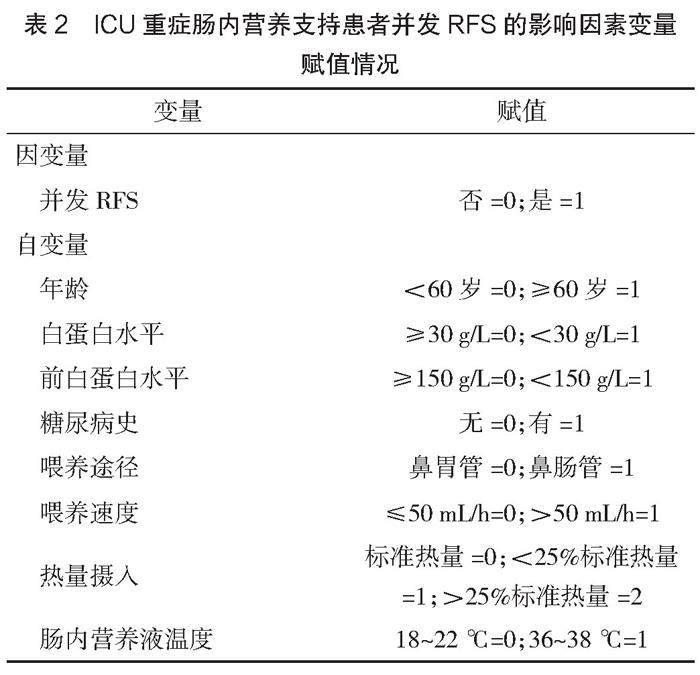
以患者是否并發RFS作為因變量,自變量取單因素內有統計學差異的項目,賦值情況見表2。多因素分析顯示,年齡≥60歲、白蛋白水平<30 g/L、前白蛋白水平<150 g/L、糖尿病史、鼻腸管喂養、喂養速度>50 mL/h、熱量攝入>25%標準熱量、腸內營養液溫度36~38 ℃是ICU重癥腸內營養支持患者并發RFS的高危因素(P<0.05),見表3。
3 討論
ICU患者病情危重,多存在意識障礙或應用鎮靜藥物或機械通氣,無法正常進食或進食量明顯減少。此類患者機體多存在代謝紊亂的情況,加快機體內消耗速度,增多能量需求,營養攝入與消耗無法維持平衡,易出現營養不良[6-7]。針對上述情況,臨床常采用腸內營養支持治療。腸內營養支持在調節腸菌群平衡與維持腸道功能等方面優于腸外營養,但部分患者治療過程中會出現RFS,主要表現為呼吸系統異常、電解質異常、循環系統異常,病情嚴重時可誘發呼吸衰竭、心力衰竭,甚至導致患者死亡。本研究中,300例ICU重癥腸內營養支持患者并發RFS 54例(18.00%),未并發RFS 246例(82.00%),可見ICU重癥腸內營養支持患者易并發RFS。這可能是因為ICU重癥患者處于高代謝、高應激狀態下,大量消耗電解質與維生素,此時給予腸內營養支持治療會增加胰島素分泌,造成細胞內外電解質重新分布,大量鈉離子流入細胞外,磷酸鹽、鎂離子與鉀離子進入細胞內,誘發電解質紊亂。重癥患者合成代謝速度加快,會進一步增加電解質與維生素消耗,導致患者出現RFS。
本研究中,年齡≥60歲、白蛋白水平<30 g/L、前白蛋白水平<150 g/L、糖尿病史、鼻腸管喂養、喂養速度>50 mL/h、熱量攝入>25%標準熱量、腸內營養液溫度36~38 ℃是ICU重癥腸內營養支持患者并發RFS的高危因素。分析其原因如下。(1)老年人多伴有糖尿病等基礎疾病,對營養物質的攝入長期處于低水平狀態,促使機體發生代謝障礙。老年人胃腸功能減弱,會削弱對營養物質的吸收能力,對營養不良的耐受性較差,再次喂養時會出現明顯的電解質移位,促使患者發生電解質紊亂,增加RFS發生的可能性[8]。(2)白蛋白、前白蛋白水平可良好反映機體營養狀況,兩者水平下降表示機體出現營養不良,營養需求相對較高。再喂養時臨床多以增加營養液熱量、蛋白質含量的形式補充營養,大量攝入營養物質會增強機體合成代謝并造成胰島素分泌急劇升高,促使電解質重新分布與快速消耗,進而誘發RFS[9]。(3)糖尿病主要表現為高血糖、代謝紊亂,合并危重疾病時,機體血糖水平會進一步增高,需接受大劑量胰島素治療,可致機體電解質紊亂進一步加重,易誘發RFS[10]。(4)鼻腸管喂養時營養物質直接進入腸道,進一步加快胰島素分泌,增加細胞對多種物質的消耗,如鉀、鎂、硫胺素、磷酸鹽等,會提高RFS發生概率[11]。(5)腸內營養液溫度升高至與體溫相似時,可增強患者胃腸道耐受能力,但喂養速度加快、營養液溫度升高均可致營養物質合成、吸收、代謝速度加快,大量消耗磷酸鹽、硫胺素等物質,易誘發RFS[12]。建議腸內營養支持時保持喂養速度低于20 mL/h,每4~24 h喂養速度增加10~50 mL/h。若患者病情允許,喂養期間可抬高床頭30°~45°,促進營養物質排空、消化。(6)熱量攝入增加需消耗更多的維生素、電解質以參與合成代謝,可能加重機體電解質紊亂,進而誘發RFS。
綜上所述,ICU重癥腸內營養支持患者易并發RFS,年齡≥60歲、白蛋白水平<30 g/L、前白蛋白水平<15 0 g/L、糖尿病史、鼻腸管喂養、喂養速度>50 mL/h、熱量攝入>25%標準熱量、腸內營養液溫度36~38 ℃是ICU重癥腸內營養支持患者并發RFS的高危因素。采取個性化的干預措施防治上述因素的影響,可能會減少或預防RFS發生。
參考文獻
[1] 姚洋,江航帥,許宣宣,等.ICU患者腸內營養喂養不足危險因素分析及預防措施[J].中國預防醫學雜志,2019,20(8):699-702.
[2] 劉洋,林佳佳,高堃,等.重癥病人腸內營養支持治療營養風險與臨床預后相關性研究[J].中國實用外科雜志,2021,41(9):1033-1037.
[3] 白立紅.危重癥患者應用腸內營養的常見并發癥及護理措施:評《腸內營養護理手冊》[J].中國醫學裝備,2020,17(5):227-228.
[4] 高瑩,張建榮,姚壯,等.基于循證構建急性胰腺炎病人再喂養綜合征早期識別及管理方案[J].護理研究,2022,36(1):122-127.
[5] FRIEDLI N,STANGA Z,SOBOTKA L,et al.Revisiting the refeedingsyndrome:results of a systematic review[J].Nutrition,2017(35):151-160.
[6] 孫麗娟,薛森海,閆鳳,等.預消化的腸內營養對ICU危重癥患者的營養狀況及腸內營養耐受性的影響[J].現代生物醫學進展,2019,19(10):1883-1888.
[7] 蔡治方,顧進,趙鵬.重癥急性胰腺炎患者腸內營養喂養不能耐受的危險因素分析[J].現代預防醫學,2018,45(23):4403-4407.
[8] 馮亞婷,朱駿,劉芳,等.重癥監護室患者再喂養綜合征預防及管理最佳證據總結[J].護理學雜志,2021,36(23):45-49.
[9] 邱昌翠,于曉麗,馮亞婷,等.ICU營養支持患者再喂養綜合征風險評估及預防干預研究[J].護理學報,2022,29(7):57-62.
[10] 陳曦,張新超.老年急危重癥患者再喂養綜合征對近期預后的影響及風險因素[J].中國急救醫學,2021,41(4):296-301.
[11] 熊瑞琪,黃凱濱,吳永明.重癥卒中患者再喂養綜合征的危險因素[J].國際腦血管病雜志,2021,29(4):252-257.
[12] 王虹,楊德興,王強,等.ICU膿毒癥患者發生再喂養綜合征的危險因素分析及預測模型建立[J].昆明醫科大學學報,2022,43(11):44-51.
(編輯:許 琪)
作者簡介:崔建偉,男,本科,副主任醫師。

