肝動脈灌注化療聯合靶向治療和免疫治療病人早期消化道不良反應現狀調查
梁穎鳳 楊紅娟 安文琪
Statusquoofearlygastrointestinaladversereactionsinpatientswithhepaticarterialinfusionchemotherapycombinedwithtargetedtherapyandimmunotherapy
LIANGYingfeng,YANGHongjuan,ANWenqiSunYatsenUniversityCancerCenter,Guangdong510000ChinaCorrespondingAuthorLIANGYingfeng,Email:liangyf1234562021@163.com
Keywordshepaticarterialinfusionchemotherapy;targetedtherapy;immunotherapy;earlystage;gastrointestinaladversereactions;nursing
摘要目的:了解肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應現狀。方法:2022年12月—2023年6月,采用一般資料問卷和記憶癥狀量表對某三級甲等醫院的328例肝動脈灌注化療聯合靶向治療和免疫治療病人進行調查。結果:病人術后早期惡心嘔吐發生率為68.6%,食欲減退發生率為85.7%,便秘發生率為23.2%。多因素Logistic回歸分析發現,年齡、肝功能、消化道疾病史和抑郁是病人術后惡心嘔吐發生的影響因素;年齡、消化道疾病史、服用止嘔藥物和焦慮是病人術后食欲減退發生的影響因素;暈動史和化療次數是病人術后便秘的影響因素。結論:肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應率較高的是惡心嘔吐及食欲減退,醫護人員應關注病人的消化道反應,及時調整護理方案,提高護理質量。
關鍵詞肝動脈灌注化療;靶向治療;免疫治療;早期;消化道不良反應;護理
doi:10.12102/j.issn.20958668.2024.09.028
肝癌是死亡率僅次于胃癌、食管癌的第三大常見惡性腫瘤[1]。肝動脈灌注化療是一種介入治療方法,藥物可以直接作用于腫瘤局部,達到殺滅癌細胞的目的[1]。單一的肝動脈灌注化療療效不佳,聯合靶向治療和免疫治療成為晚期肝癌治療的重要手段[2]。但是,這種治療方案對病人的消化系統會產生較大影響,尤其在介入術后早期,消化道不良反應往往會給治療效果和病人的生活質量帶來很大影響[34]。本研究旨在分析肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應的現狀,為臨床治療提供參考。
1對象與方法
1.1研究對象
便利抽取2022年12月—2023年6月在某三級甲等醫院接受肝動脈灌注化療聯合靶向治療和免疫治療的328例病人作為調查對象。納入標準:1)符合肝癌的診斷標準并確診;2)經主治醫生評估后接受肝動脈灌注化療聯合靶向治療和免疫治療;3)術后72h內的病人;4)年齡為18歲及以上;5)自愿參加本研究。排除標準:1)合并其他嚴重疾病或并發癥;2)無法正常交流。本研究已通過醫院倫理委員會審核批準。
1.2調查工具
1.2.1一般資料問卷
根據前期文獻回顧制訂問卷,包括年齡、性別等基本情況,疾病分期、化療次數、肝功能分級、腫瘤特征等疾病情況,服用止嘔藥物等用藥情況。
1.2.2焦慮、抑郁自評量表
采用焦慮自評量表、抑郁自評量表測評病人焦慮、抑郁心理狀況。各20個條目,采用4級評分,焦慮自評量表>50分為有焦慮;抑郁自評量表>53分為有抑郁[5]
1.2.3記憶癥狀量表
采用由Portenoy等[6]開發,Cheng等[7]翻譯的中文版記憶癥狀量表評估測評,該量表廣泛用于癌癥病人患病期間的癥狀體驗,每個條目都有發生率、嚴重程度和困擾程度3個選項。本研究使用了其中的3個條目(惡心嘔吐、食欲減退和便秘)進行測量,嚴重程度采用4級評分法,1分代表“輕度”,4分代表“很嚴重”,困擾程度采用5級評分法,0分代表“完全沒有”,4分代表“非常多”。該量表Cronbach′sα系數為0.79~0.87,具有較好的內部一致性。結構效度評價結果為0.68~0.79,說明該量表具有較高的準確性和穩定性。
1.3調查方法
調查前,研究團隊對研究人員進行統一的培訓和考核,只有通過考核的人員才能參與調查。在向病人解釋了研究目的并取得其知情同意后,研究人員采取床旁調查和病例系統數據收集相結合的方式進行一對一的數據收集。同時,在現場進行審核,以確保數據采集項目的完整性、真實性。
1.4統計學方法
采用SPSS26.0軟件進行統計分析。符合正態分布的定量資料采用均數±標準差(x±s)描述,定性資料采用例數描述,采用χ2檢驗進行單因素分析,采用Logistic回歸分析病人術后早期消化道不良反應的影響因素。以P<0.05為差異有統計學意義。
2結果
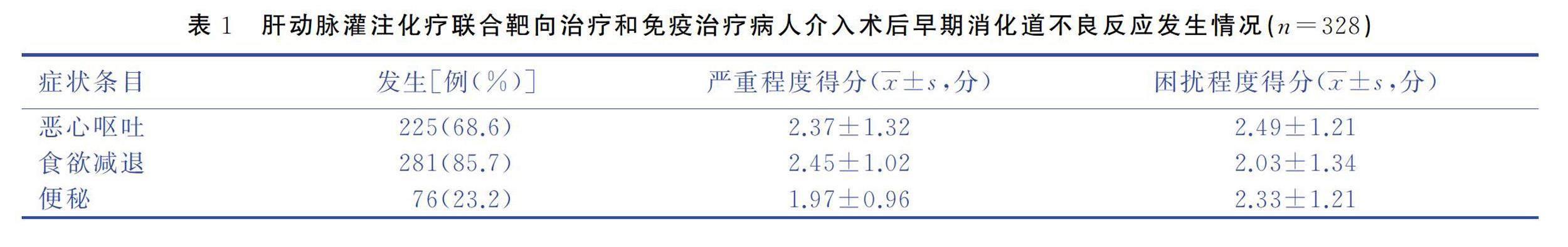
2.1肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應發生情況(見表1)
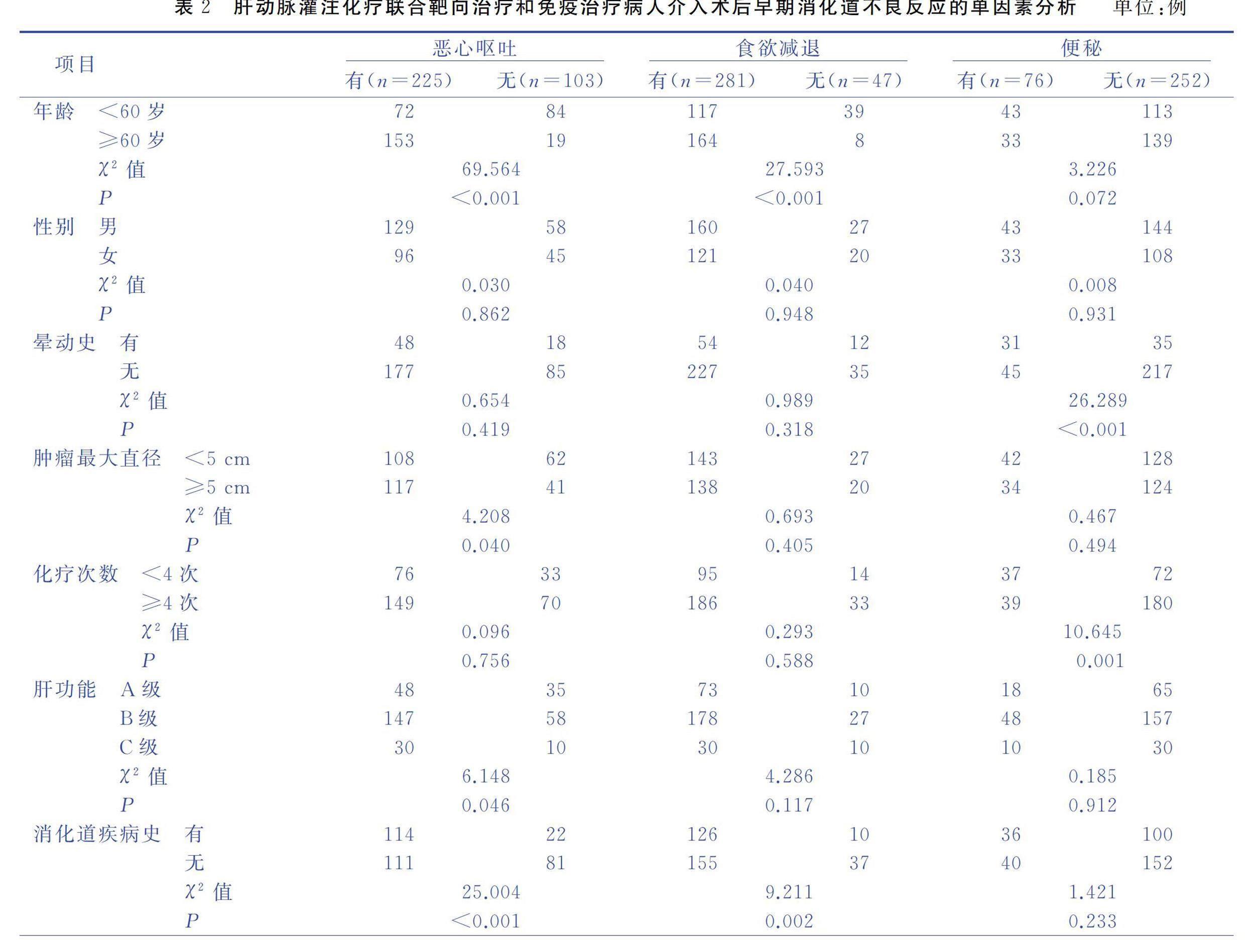
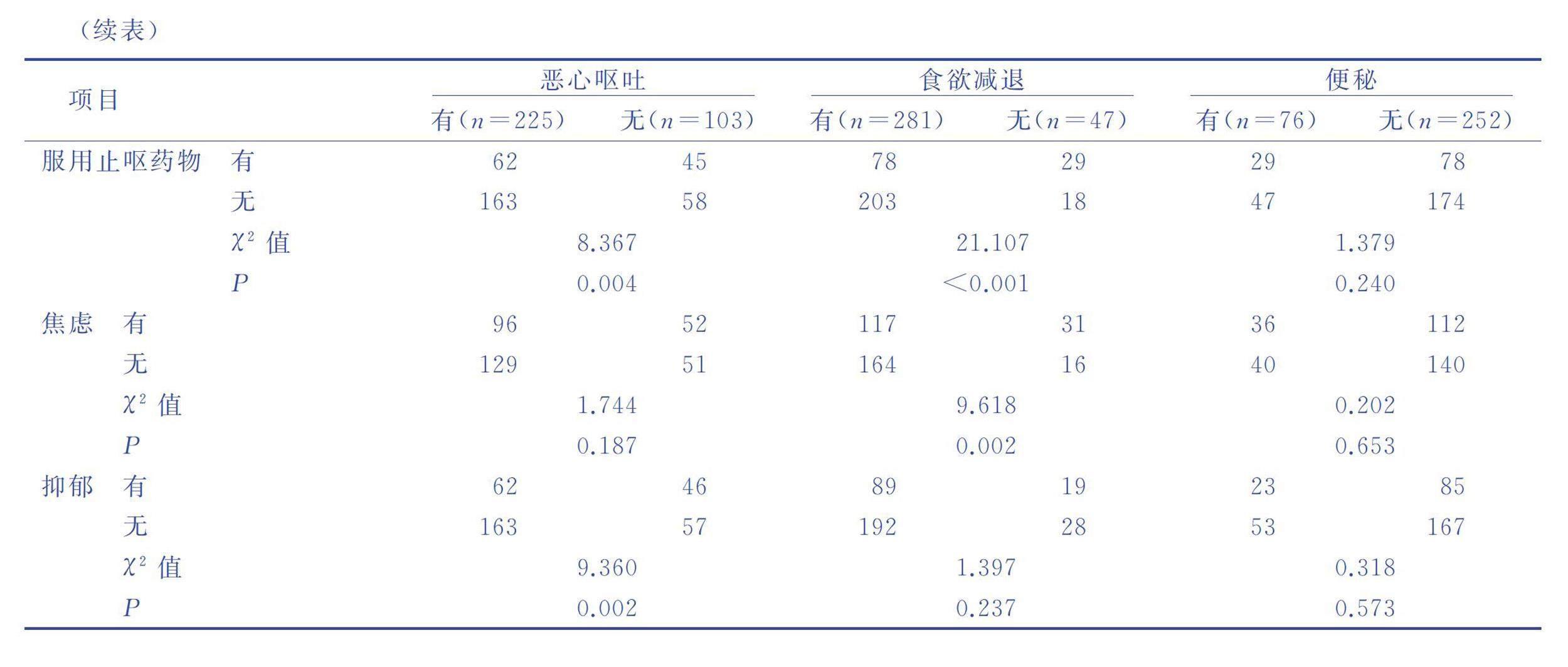
2.2肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應的單因素分析(見表2)
2.3肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應的多因素分析
將病人是否發生惡心嘔吐、食欲減退和便秘作為因變量[惡心嘔吐(有=0,無=1)、食欲減退(有=0,無=1)、便秘(有=0,無=1)],單因素分析中有統計學意義的變量(年齡、暈動史、腫瘤最大直徑、化療次數、肝功能、消化道疾病史、服用止嘔藥物、焦慮和抑郁)作為自變量,自變量賦值情況如下。年齡:<60歲=1,≥60歲=2;暈動史:有=1,無=2;腫瘤最大直徑:<5cm=1,≥5cm=2;化療次數:<4次=1,≥4次=2;肝功能:A級=1,B級=2;C級=3;消化道疾病史,有=1,無=2;服用止嘔藥物,有=1;無=2;焦慮:有=1,無=2;抑郁:有=1,無=2。多因素Logistic回歸分析結果見表3。
3討論
3.1肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應發生率較高
本研究中,肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期惡心嘔吐發生率為68.6%,嚴重程度得分為(2.37±1.32)分,困擾程度得分為(2.49±1.21)分;食欲減退發生率為85.7%,嚴重程度得分為(2.45±1.02)分,困擾程度得分為(2.03±1.34)分;便秘發生率為23.2%,嚴重程度得分為(1.97±0.96)分,困擾程度得分為(2.33±1.21)分。這一結果低于馮芳茗等[7]對消化道癌癥病人化療期間消化道不良反應的研究數據,但高于毛婷等[9]對胸部腫瘤病人化療期間消化道不良反應的研究數據。本研究發現,肝動脈灌注化療聯合靶向治療和免疫治療病人最常見的早期消化道癥狀為惡心嘔吐,發生率高達68.6%,遠高于盧沛等[10]的研究結果(33.8%)。說明聯合運用靶向治療和免疫治療病人可能更易發生惡心嘔吐等消化道不良反應。因此,臨床護理工作中應密切關注這類病人的早期消化道不良反應。
3.2肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應的影響因素
3.2.1一般情況
本研究發現,年齡越大的病人術后越容易發生惡心嘔吐和食欲減退。這一結果與Heckroth等[11]在2021年發表的系統綜述研究結果類似,隨著年齡的增長,病人消化系統也會發生退行性改變,高齡是消化道癥狀的重要風險因素之一。年齡大的病人,應在手術前進行充分的評估和干預,以減少術后不良反應的發生。
3.2.2疾病情況
本研究發現,肝功能越差的病人術后越容易發生惡心嘔吐,這與臧爽等[12]對肝動脈化療栓塞術后病人的研究結果類似。肝功能不良可能會導致消化功能受影響。這可能會導致胃腸道不適和惡心嘔吐癥狀的發生。本研究還發現,消化道疾病史與病人發生惡心嘔吐和食欲減退密切相關。與Chen等[13]研究結果一致,胃腸道炎癥在化療引起的惡心嘔吐中起關鍵作用。另外,本研究發現有暈動史的病人術后更容易發生便秘。術前評估和術后護理中,應注意對病人的肝功能、消化道疾病史和暈動史進行評估,并適當進行干預,以減少術后早期消化道不良反應的發生率。
3.2.3用藥情況
本研究發現,術前預防性服用止吐藥物的病人食欲減退的概率更低,這與既往較多研究結果類似[1415]。止嘔藥可以抑制胃腸道收縮運動,緩解胃腸道不適。術前預防性服用過止嘔藥物的病人,可能因為藥物的作用減少胃部不適的出現,從而保持食欲。但是,止吐藥的使用也可能會引起一些副作用,如頭暈、疲勞、口干等[16]。因此,術前應該根據病人的實際情況,結合最新的臨床指南,在醫生的指導下給病人預防性使用止吐藥物。
3.2.4心理情況
有抑郁情緒的病人術后發生惡心嘔吐的風險更高,有焦慮情緒的病人術后發生食欲缺乏的概率更大,與王黎等[17]的研究結果類似。抑郁情緒和焦慮情緒都可能對胃腸道功能產生影響。抑郁情緒可能會影響胃腸道的運轉,從而導致術后惡心嘔吐的發生。焦慮情緒則可能會引起胃腸道緊張,從而影響食欲和進食。此外,抑郁情緒和焦慮情緒還可能會引起生物化學物質的變化[18],如促腎上腺素、腎上腺素、多巴胺等,對胃腸道功能產生影響,進而影響術后的恢復。因此,手術前要注意病人的心理狀況,及時識別并治療抑郁情緒和焦慮情緒,有助于減少術后惡心嘔吐和食欲缺乏的發生。
4小結
本研究結果顯示,肝動脈灌注化療聯合靶向治療和免疫治療病人介入術后早期消化道不良反應發生率較高,特別是惡心嘔吐發生率。消化道不良反應與病人的一般情況、疾病情況、用藥情況和心理情況密切相關。在治療過程中,臨床醫護人員應該密切關注病人的消化道反應,及時調整治療方案,減少副作用的發生。不足之處在于本研究樣本量有限,今后可擴大樣本量進一步驗證相關結論。
參考文獻:
[1]CHANDRAV.Immunomodulatingeffectsoftransarterialembolization[J].RadiolImagingCancer,2022,4(4):e229012.
[2]WANGH,XIAOW,HANY,etal.Studyonsafetyandefficacyofregorafenibcombinedwithtranscatheterarterialchemoembolizationinthetreatmentofadvancedhepatocellularcarcinomaafterfirstlinetargetedtherapy[J].JGastrointestOncol,2022,13(3):12481254.
[3]CHENX,ZHOUH,GAOJ,etal.Externalvalidationofpostoperativenauseaandvomitingriskscoresinpatientswithlivercancer:asinglecentreprospectivecohortstudy[J].EurJOncolNurs,2023,65:102350.
[4]LIWH,LID.Effectofelectricalstimulationforchemotherapyinducednauseaandvomitinginpatientswithlivercancer[J].Medicine(Baltimore),2019,98(16):e15255.
[5]汪向東,王希林,馬弘.心理衛生評定量表手冊[J].中國心理衛生雜志,1999,13(增訂版):168210.
[6]PORTENOYRK,THALERHT,KORNBLITHAB,etal.TheMemorialSymptomAssessmentScale:aninstrumentfortheevaluationofsymptomprevalence,characteristicsanddistress[J].EurJCancer,1994,30(9):13261336.
[7]CHENGKK,WONGEM,LINGWM,etal.MeasuringthesymptomexperienceofChinesecancerpatients:avalidationoftheChineseversionoftheMemorialSymptomAssessmentScale[J].JPainSymptomManage,2009,37(1):4457.
[8]馮芳茗,張偉英,何佳倩,等.消化道癌癥患者化療期間癥狀群及影響因素分析[J].解放軍護理雜志,2020,37(9):1317.
[9]毛婷,諶永毅,劉翔宇,等.穴位刺激聯合胃起搏對胸部腫瘤同步放化療患者消化道癥狀群的影響[J].護理學雜志,2018,33(8):3841.
[10]盧沛,高春輝,張璐.肝動脈化療栓塞術后病人惡心嘔吐發生現狀及影響因素研究[J].全科護理,2023,21(11):15541557.
[11]HECKROTHM,LUCKETTRT,MOSERC,etal.Nauseaandvomitingin2021:acomprehensiveupdate[J].JClinGastroenterol,2021,55(4):279299.
[12]臧爽,徐陽.肝癌患者肝動脈化療栓塞術后惡心嘔吐的非化療影響因素分析[J].中國全科醫學,2015,18(3):300303.
[13]CHENW,ZHAOY,DAIY,etal.Gastrointestinalinflammationplaysacriticalroleinchemotherapyinducednauseaandvomiting[J].EurJPharmacol,2022,936:175379.
[14]周海英,張玉俠,陳瀟,等.肝癌患者術后惡心嘔吐發生現況及影響因素研究[J].中華護理雜志,2022,57(2):182187.
[15]金霞,方芳,俞靜嫻.肝癌患者經肝動脈插管化療栓塞術后嘔吐的護理研究進展[J].上海護理,2017,17(6):6265.
[16]姚志琪,繆景霞,周小平,等.化療患者階段性止吐護理效果評價[J].中華護理教育,2019,16(8):614617.
[17]王黎,叢明華,何瑞仙,等.腫瘤患者食欲減退的評估和護理研究進展[J].實用臨床醫藥雜志,2021,25(8):117123.
[18]TILLERJW.Depressionandanxiety[J].MedJAust,2013,199(S6):S28S31.

