豎脊肌平面阻滯與前鋸肌平面阻滯用于胸部手術患者術后鎮痛及恢復效果的meta分析*
先 仙,談 程,周 航,姚 昊
(南京醫科大學第二附屬醫院麻醉科,南京 210011)
隨著醫療技術的進步,臨床中越來越重視為患者提供舒適化醫療服務,疼痛管理在其中的作用非常重要,神經阻滯作為術后鎮痛的選擇也逐漸普及。前鋸肌平面阻滯(serratus anterior plane block,SAPB)是BLANCO于2013年提出的一種筋膜間平面阻滯,通過在前鋸肌和背闊肌間注入局部麻醉藥,阻滯第2~9胸椎(T2)~T9肋間神經外側皮支支配范圍,從而提供了良好的胸壁鎮痛作用[1]。2016年FORERO等[2]首次提出豎脊肌平面阻滯(erector spinae plane block,ESPB),可作為一種操作簡單且安全的神經阻滯技術,以背側支和腹側支為靶點,為前外側和后胸壁提供鎮痛。對于ESPB的機制尚不清楚,目前研究者多認為是局部麻醉藥通過橫突旁間隙或脊神經后支穿行間隙擴散至椎旁間隙、硬膜外甚至肋間隙而發揮鎮痛和麻醉作用[3]。胸部手術患者由于術后急性疼痛可能導致活動困難、呼吸困難、應激反應等,影響患者術后恢復,目前ESPB和SAPB均被應用于胸部手術患者的術后鎮痛[4-5],但兩種方式的鎮痛效果及安全性比較還未有明確定論。因此,本文對兩者進行系統的meta分析,全面評估兩者間有效性和安全性的差異。
1 資料與方法
1.1 檢索策略
基于Cochrane綜述和系統評價首選報告項目及meta分析方案指南,檢索Pubmed、Embase、Cochrane Library、Web of Science、中國知網、萬方、維普數據庫中關于ESPB和SAPB對胸部手術術后鎮痛影響的研究。檢索時間為2013年1月1日至2023年6月1日,英文檢索詞:“serratus anterior plane block”“erector spinae plane block”“serratus plane block”“ESPB”“SAPB”。中文檢索詞:“前鋸肌平面阻滯”“豎脊肌平面阻滯”。納入標準,(1)研究類型:隨機對照試驗(randomized controlled trial,RCT);(2)研究對象:胸部手術患者,性別、年齡不限;(3)研究方法:必須包括ESPB和SAPB;(4)研究結果:結局指標為術后48 h內靜息和活動視覺模擬量表(visual analogue scale,VAS)評分、鎮痛泵有效按壓次數、阿片類藥物用量及術后鎮痛相關不良事件發生率、住院時間等。排除標準:(1)綜述、系統評價、評論等研究;(2)無法獲得全文或有效數據的研究。
1.2 文獻篩選和質量評價
由兩位作者在最初搜索文獻時對標題和摘要進行獨立篩選,如存在不一致由第3人評估是否符合納入標準。質量評價由兩位作者按照Cochrane風險偏倚評估工具進行評判,評價標準:(1)是否采用隨機分配方法;(2)分配方法是否隱藏;(3)對研究者和受試者是否采用盲法;(4)對研究結果是否采用盲法評價;(5)結果數據的完整性;(6)是否選擇性報告研究結果;(7)其他偏倚來源。獨立評估每篇文獻的偏倚風險,分為低偏倚風險、高偏倚風險或不明確的偏倚風險。
1.3 數據提取
由兩位作者從符合條件的全文文章中提取數據,包括第一作者、發表年、樣本量、神經阻滯方法、經靜脈患者自控鎮痛(patient controlled intravenous analgesia,PCIA)方案和結局指標(包括術后48 h靜息和活動VAS評分、術后48 h鎮痛泵有效按壓次數、術后48 h阿片類藥物用量、術后鎮痛相關不良事件發生率、術后惡心嘔吐與皮膚瘙癢發生率及術后恢復情況)。
1.4 統計學處理
采用RevMan5.4軟件進行匯總分析,計算I2評估研究異質性,若I2<50%,P>0.05,說明研究異質性低,采用固定效應模型;若I2≥50%,P<0.05,說明研究異質性高,采用隨機效應模型。分析結局指標的相對危險度(risk ratio,RR)或均數差(mean difference,MD)或標準化均數差(standardized mean difference,SMD)及其 95%CI,以P<0.05為差異有統計學意義。
2 結 果
2.1 檢索結果
共檢索出213篇文獻,根據納入和排除標準,最終納入13篇[6-18]文獻,其中中文文獻10篇[8-16,18]、英文文獻3篇[6-7,17],共929例患者,ESPB組464例,SAPB組465例。文獻篩選流程見圖1,納入文獻基本特征見表1,文獻風險評估見圖2、3。
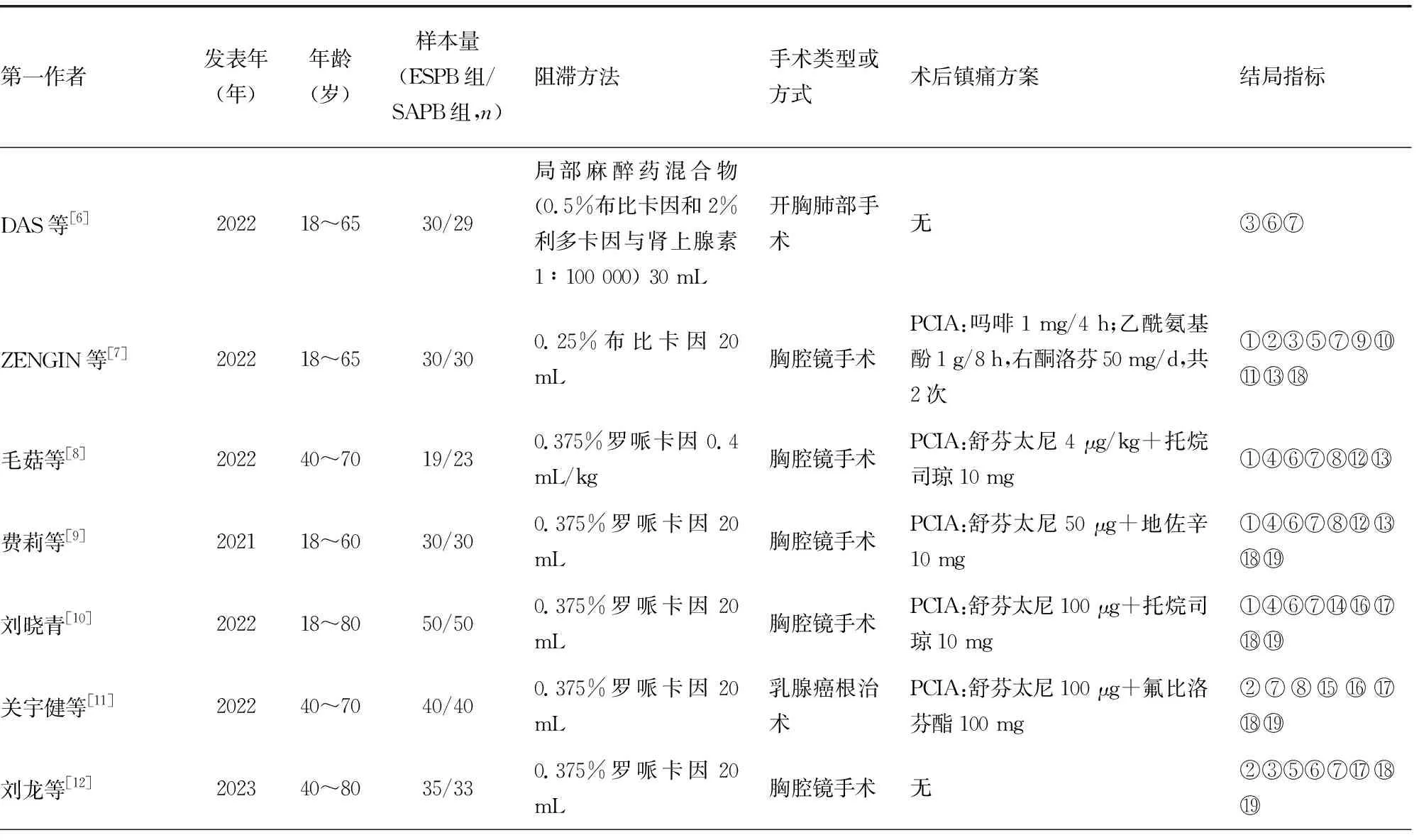
表1 納入文獻的基本特征
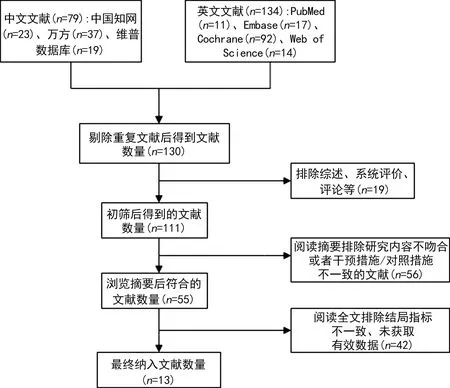
圖1 文獻篩選流程圖
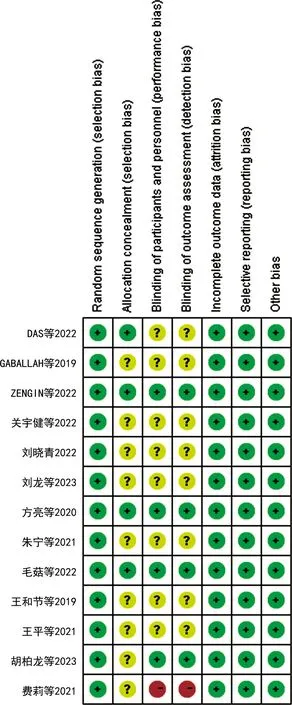
圖2 個體文獻風險偏倚評估
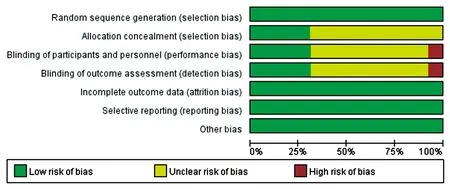
圖3 總體文獻風險偏倚評估
2.2 meta分析
2.2.1術后VAS評分比較
對納入的研究進行meta分析,結果顯示術后第1、2、6、8、12、24、48 h靜息VAS評分與術后第2、4、8、12 h活動AS評分在ESBP組和SABP組間比較,差異無統計學意義(P>0.05)。納入研究中有8項[6-7,12-17]研究比較了ESPB組和SAPB組患者術后4 h靜息VAS評分,各研究結果間異質性高(I2=92%,P<0.05),采用隨機效應模型進行meta分析,結果顯示,兩組患者術后4 h靜息VAS評分比較差異有統計學意義(MD=-0.38,95%CI:-0.74~-0.02,P=0.04),在剔除DAS等[6]的研究后異質性明顯下降(I2=32%,P>0.05),采用固定效應模型進行meta分析,結果顯示兩組患者術后4 h靜息VAS評分比較差異有統計學意義(MD=-0.15,95%CI:-0.24~-0.06,P=0.01)。納入研究中有6項[7-9,13-14,16]研究比較了ESPB組和SAPB組患者術后24 h活動VAS評分,各研究結果間異質性高(I2=95%,P<0.05),采用隨機效應模型進行meta分析,結果顯示兩組患者術后24 h活動VAS評分比較差異有統計學意義(MD=0.74,95%CI:0.01~1.48,P=0.05),敏感性分析與亞組分析未能找到異質性來源,見表2。

表2 兩者術后鎮痛及恢復情況的meta分析
2.2.2術后48 h鎮痛泵有效按壓次數
納入研究中有3項[13-14,16]研究比較了ESPB組和SAPB組患者術后48 h鎮痛泵有效按壓次數。各研究結果間無明顯異質性(I2=0,P>0.05),采用固定效應模型進行meta分析。結果顯示,兩組患者術后48 h鎮痛泵有效按壓次數比較差異有統計學意義(MD=-0.19,95%CI:-0.36~0.02,P=0.03),見表2。
2.2.3術后48 h阿片類藥物用量
主要統計了術后舒芬太尼用量,納入研究中有3項[10,13-14]研究比較了ESPB組和SAPB組患者術后48 h舒芬太尼用量,各研究結果間異質性高(I2=90%,P<0.05),采用隨機效應模型進行meta分析,結果顯示,兩組患者術后48 h舒芬太尼用量比較差異無統計學意義(MD=-5.32,95%CI:-11.76~1.13,P=0.11),見表2。
2.2.4術后鎮痛相關不良事件發生情況
納入研究中分別有9項[7,9-15,18]、7項[9-15]研究比較了ESPB組和SAPB組患者術后惡心嘔吐和術后皮膚瘙癢的情況,各研究結果間無明顯異質性(I2=0,P>0.05),采用固定效應模型進行meta分析,結果顯示,兩組患者術后惡心嘔吐和術后皮膚瘙癢發生率比較差異無統計學意義(RR=1.07,95%CI:0.85~1.34,P=0.58;RR=0.86,95%CI:0.53~1.40,P=0.56),見表2。
2.2.5術后恢復情況
納入研究中有5項[10-11,13-14,16]研究比較了ESPB組和SAPB組患者術后首次下床時間,各研究結果間無明顯異質性(I2=21%,P>0.05),采用固定效應模型進行meta分析,結果顯示,兩組患者術后首次下床時間比較差異無統計學意義(MD=-0.01,95%CI:-0.04~0.05,P=0.81)。
納入研究中有3項[11,13-14]研究比較了ESPB組和SAPB組患者術后進食時間,各研究結果異質性高(I2=86%,P<0.05),采用隨機效應模型進行meta分析。結果顯示,兩組患者進食時間比較差異無統計學意義(MD=-0.22,95%CI:-0.84~0.40,P=0.49)。
納入研究中有8項[10-16,18]研究比較了ESPB組和SAPB組患者術后住院時間,各研究結果異質性高(I2=72%,P<0.05),采用隨機效應模型進行meta分析,結果顯示,兩組患者術后住院時間比較差異無統計學意義(MD=-0.07,95%CI:-0.64~0.51,P=0.82),見表2。敏感性分析逐一剔除納入此項研究的文獻,異質性并未見明顯改變,故以手術方式進行亞組分析,結果顯示乳腺手術[11,13-14]和胸腔鏡手術[10,12,,15-16,18]差異較大,兩組進行獨立分析顯示,術后住院時間在兩組間差異均無統計學意義(MD=-0.06,95%CI:-0.34~-0.45,P=0.78;MD=-0.15,95%CI:-1.05~0.76,P=0.75)。
2.7 發表偏倚
現以ESPB和SAPB術后24 h活動VAS評分為例作漏斗圖進行發表偏倚比較,納入的6篇研究在圖中基本對稱,結果顯示存在發表偏倚的可能性較小,見圖4。
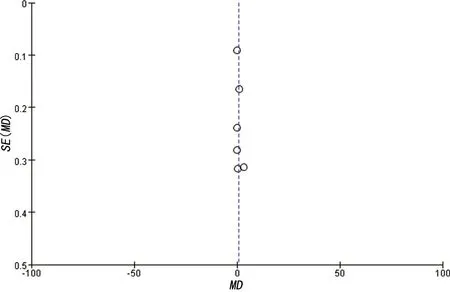
圖4 術后24 h活動VAS評分的漏斗圖
3 討 論
如何緩解胸部手術帶來的疼痛是一個挑戰,也是很多臨床科研者研究的方向。急性疼痛需要多模式鎮痛,通過聯合不同作用機制的鎮痛藥物,包括阿片類藥物(如舒芬太尼、羥考酮)、非阿片類藥物(如非甾體抗炎藥、酮咯酸氨丁三醇)、阿片類輔助藥物(如地佐辛、艾司氯胺酮),作用于疼痛傳導通路的不同靶點,發揮鎮痛的相加或協同作用,減少外周和中樞敏感化,從而獲得最佳鎮痛效果。另外,隨著超聲技術的發展,超聲引導下的神經阻滯也為患者提供了精準鎮痛。在最近的一項研究中,發現ESPB對術后急性和慢性神經性胸部疼痛有效[2]。ESPB與其他類型的筋膜間平面阻滯不同的是,它是椎管旁阻滯,也可作為神經軸阻滯,ESPB可為前半胸和后半胸提供鎮痛,因為肋骨和毗鄰組織的神經支配主要是通過胸脊神經,胸脊神經出脊髓后穿過椎間孔,分為腹支和背支。腹支繼續作為肋間神經支配胸壁外側和前壁,背支出椎旁間隙后支配后胸壁[19]。ESPB患者通常取側臥位,患側軀體向上,探頭放置于脊柱后正中線上、探頭長軸與脊柱平行,可見棘突聲像,探頭向患側方平移2.0~4.0 cm(胸段2.0~2.5 cm,腰段3.0~4.0 cm),可顯示橫突矢狀位聲像,橫突的淺層可顯示豎脊肌、多裂肌聲像,豎脊肌的淺層和深層均可作為阻滯平面。ESPB與胸椎旁間隙阻滯類似,易發生氣胸、低血壓、胸膜損傷、血管損傷等并發癥。與ESPB不同,SAPB阻斷肋間神經的外側分支,為半胸和腋窩提供鎮痛。前鋸肌從前8根肋骨延伸到肩胛骨內側,胸肋間神經位于前鋸肌下面,外側分支穿透肌肉并為前外側胸壁提供神經支配[20]。SAPB操作通常將探頭與胸骨平行,沿腋前線向足側平移探頭,依次可顯示不同肋骨水平的前鋸肌,平面內進針至前鋸肌上表面或下表面,回抽無血即可注入局部麻醉藥。SAPB較安全,少見的并發癥有胸外側動脈等血管損傷,及局部麻醉藥劑量過多引起胸背神經和胸長神經阻滯的相應并發癥。以上兩種區域阻滯方法在胸部手術或創傷(前、側和后胸壁)后的疼痛管理中特別有用,研究兩者的術后鎮痛效果具有臨床意義。
本meta分析納入的13項研究顯示,ESPB和SAPB靜息和活動時的術后鎮痛效果無明顯差異,而術后4 h靜息VAS評分和術后24 h活動VAS評分ESPB優于SAPB,術后阿片類藥物用量、鎮痛相關不良事件發生率、術后恢復情況等差異均無統計學意義(P>0.05),ESPB組術后48 h鎮痛泵有效按壓次數少于SAPB組,差異有統計學意義(P<0.05)。分析原因可能是ESPB局部麻醉藥滲透進入椎旁間隙達到神經軸阻滯的效果,鎮痛更完全。ADHIKARY等[3]在新鮮尸體上進行ESPB,注射20 mL放射性造影劑混合物,通過MRI和解剖評估擴散情況,證實了ESPB阻滯擴散至硬膜外間隙和神經間孔2~5個節段,并且額外導致5~9個節段肋間間隙的擴散,所以ESPB可能有助于更廣泛的鎮痛。前鋸肌與肋間神經外側皮支關系密切,表面還有胸背神經、胸長神經和胸內側神經等走行,SAPB雖對胸部手術大部分區域都能達到阻滯效果,但受限于局部麻醉藥擴散的范圍。筋膜平面阻滯與周圍神經阻滯不同的是,其依賴于局部麻醉藥在筋膜平面和肌肉層的擴散。MAYES等[21]通過超聲引導下對6具軟固定防腐尸體進行SAPB,所有尸體均接受雙側注射,一側注射20 mL乳膠,另一側注射20 mL亞甲基藍,有3次染色累及肋間神經,由此可認為SAPB對后胸壁的阻滯效果略低于ESPB。然而,本meta分析結果顯示在胸部手術患者術后,ESPB和SAPB均能達到良好的鎮痛效果,可能與局部麻醉藥種類、劑量、術中用藥、麻醉醫生技術、術后多模式鎮痛等有關。
本研究存在的不足:(1)在對納入文獻數據提取的過程中,一些結局指標僅以圖片的形式體現,由于數據不完整,并沒有將這些文獻納入分析;(2)由于納入文獻中局部麻醉藥用量、術中鎮痛藥、術后PCIA方案各有差異,可能對患者術后鎮痛效果產生影響,本研究并未對鎮痛藥物進行亞組分析,使得結果可能存在偏倚;(3)術后鎮痛評分觀察時間點不一致的研究,采用了相近時間點的疼痛評分替代,如:DAS等[6]的研究中,術后1 h的疼痛評分以術后0 h的疼痛評分替代,這可能會加大結果的誤差;(4)對于研究結果以中位數和四分位間距表示的,如DAS等[6]和ZENGIN等[7]通過參考LUO等[22]構建的如何實現從樣本量、中位數、極值或四分位數到均數與標準差的轉換,數據標準差為0時,以0.001代替進行森林圖的繪制。數據的轉換可能會導致誤差增大,對兩種阻滯方式meta分析的結局指標產生一定的影響,因此還需更多高質量的研究驗證結果。
綜上所述,超聲引導下ESPB與SAPB對胸部手術患者術后鎮痛效果相當,但在術后4 h及術后24 h時ESPB鎮痛效果優于SAPB,并且ESPB能夠減少術后鎮痛泵有效按壓次數。因此,推薦可以優先選用ESPB作為胸部手術患者術后鎮痛的方案。

