疼痛干預對腹腔鏡下直腸癌切除術后患者疼痛及睡眠質量的影響
張舒萍

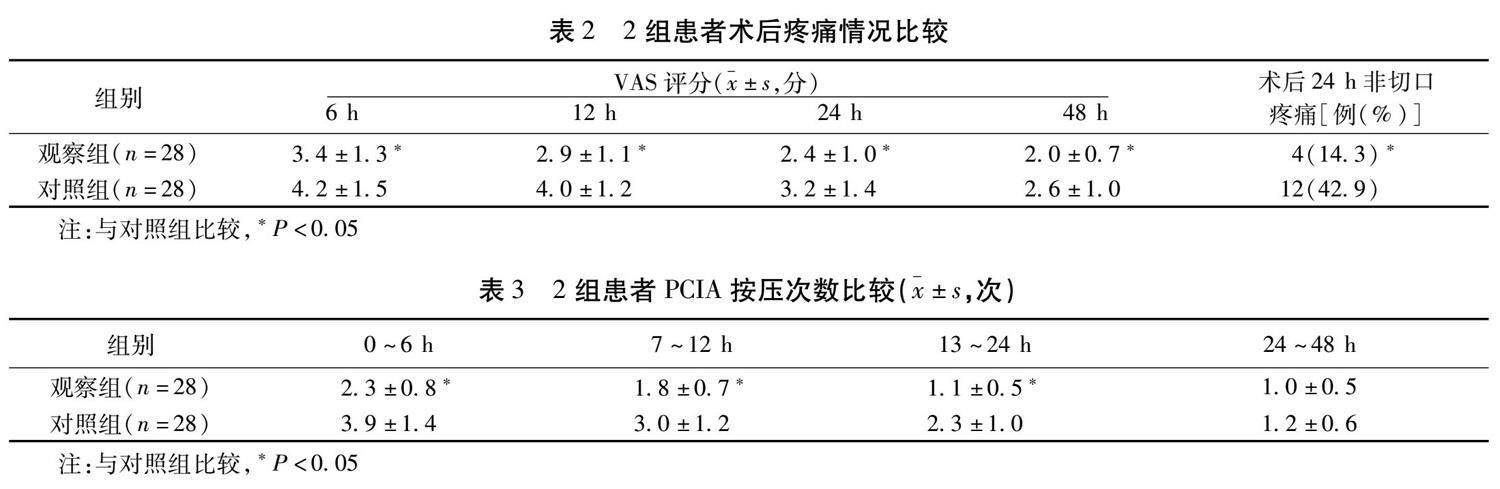

摘要 ?目的:分析疼痛干預在腹腔鏡下直腸癌切除術后患者的應用效果。方法:選取2021年9月至2023年6月泉州市第一醫院收治的直腸癌患者56例作為研究對象,隨機分為觀察組和對照組,每組28例。對照組術后采用患者自控靜脈鎮痛(PCIA),觀察組在PCIA的基礎上接受綜合疼痛干預。比較2組術后疼痛程度、非切口疼痛發生率、PCIA按壓次數、睡眠質量。結果:觀察組術后6 h、12 h、24 h及48 h疼痛視覺模擬評分(VAS)低于對照組( P <0.05),術后24 h非切口疼痛發生率較低( P <0.05),術后24 h內PCIA按壓次數較少。觀察組術后1 d睡眠效率指數高于對照組,覺醒指數較低( P <0.05)。觀察組術后匹茲堡睡眠質量指數顯著低于對照組( P <0.05)。結論:綜合疼痛干預可減少直腸癌患者腹腔鏡術后疼痛,減少睡眠障礙。
關鍵詞 ?直腸癌;腹腔鏡;疼痛干預;睡眠質量
The Effect of Pain Management on Pain and Sleep Quality in Patients after Laparoscopic Rectal Cancer Resection ?ZHANG Shuping
(Department of Gastrointestinal Surgery,Quanzhou First Hospital,Quanzhou 362000,China)
Abstract Objective: To analyze the effect of pain management in patients after laparoscopic rectal cancer resection. Methods: A total of 56 patients with rectal cancer were enrolled and randomly divided into a study group( n =28) and a control group( n =28).The control group received patient-controlled intravenous analgesia(PCIA) after surgery,while the study group received comprehensive pain management based on PCIA.The degree of postoperative pain,incidence of non-incision pain,number of PCIA compressions,and sleep quality were compared. Results: The VAS of the study group was significantly lower at 6 h,12 h,24 h,and 48 h after surgery( P <0.05),and the incidence of non-incision pain was lower at 24 h after surgery( P <0.05).And times of PCIA pressing within 24 hours significantly decreased.The sleep efficiency index of the study group was higher than that of control group 1 d after surgery,and the awakening index was lower( P <0.05).The study group′s postoperative Pittsburgh Sleep Quality Index score was significantly lower than that of the control group( P <0.05). Conclusion: Comprehensive pain management can reduce postoperative pain and sleep disorders in patients undergoing laparoscopic rectal cancer resection.
Keywords ?Rectal cancer; Laparoscopy; Pain management; Sleep quality
中圖分類號:R473.73 文獻標識碼:A ?doi: 10.3969/j.issn.2095-7130.2024.03.057
結直腸癌為全球第三大惡性腫瘤。國際癌癥研究機構發布的數據顯示,2020年直腸癌新發病例數與死亡數分別占全部惡性腫瘤的3.8%與3.4%[1]。對于病變超過黏膜下層的直腸癌,根治性手術為主要治療方案。近年腹腔鏡技術在直腸癌根治術得到了推廣,相對于開放性手術,腹腔鏡直腸癌根治術具備微創性,可減少術后并發癥,患者術后恢復較快[2]。但直腸癌根治術范圍大,造成的創傷重,患者應激反應強烈,在術后早期可出現嚴重疼痛。疼痛可引發焦慮、煩躁等負性情緒,限制早期活動的開展,也會引發睡眠障礙,對術后康復產生影響[3]。術后睡眠障礙也會降低患者疼痛耐受度,并對心血管、免疫、內分泌等多系統產生影響,嚴重時可誘發譫妄等并發癥[4-5]。因此,術后疼痛管理及睡眠干預具有重要意義。本院胃腸外科醫護組為行腹腔鏡手術的直腸癌患者提供了綜合疼痛干預,取得了較好的效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2021年9月至2023年6月泉州市第一醫院收治的直腸癌患者56例作為研究對象,隨機分為觀察組和對照組,每組28例。觀察組與對照組年齡、性別、TNM分期、手術時間、術中出血量差異無統計學意義( P >0.05)。見表1。本研究經我院醫學倫理委員會審批通過。
1.2 納入標準 1)符合直腸癌診斷標準,經組織學檢查確診;2)年齡30~79歲;3)擬行腹腔鏡直腸癌根治術;4)具備良好的理解與溝通能力;5)患者對治療方案知情同意。
1.3 排除標準 1)合并其他原發性惡性腫瘤;2)合并嚴重心、肺、肝、腎功能障礙;3)有胃腸道手術史;4)有乙醇依賴或藥物濫用史;5)術前即存在慢性睡眠障礙。
1.4 治療方法 2組患者均在氣管插管全身麻醉下行腹腔鏡直腸癌根治術(直腸低位前切除術),手術均由同一團隊完成。對照組術后接受常規干預方案,包括給予患者自控靜脈鎮痛(Patient Controlled Intravenous Analgesia,PCIA)、密切監測生命體征、低流量吸氧、做好管道管理、積極防治并發癥、個體化營養支持與飲食指導、循序漸進開展康復活動、睡眠干預等。PCIA藥物為舒芬太尼1.0 μg/kg+氟派利2.5 mg+右美托咪定1.0 μg/kg,加生理鹽水配置為100 mL藥液,背景劑量1.5 mL/h,單次按壓劑量2 mL,鎖定時間為20 min,手術結束時啟用。睡眠干預包括優化休息環境、輔助患者建立良好的作息習慣、指導患者開展放松訓練、穴位按摩助眠等。觀察組在常規干預方案的基礎上接受綜合疼痛干預,具體如下:腰方肌阻滯(Quadratus Lumborum Block,QLB):于麻醉前30 min行雙側QLB,采用外側入路法,操作均由同一位麻醉醫師完成,局麻藥物采用0.375%的羅哌卡因20 mL,在超聲引導下穿刺,針尖到達腰方肌前外側緣位置后邊回抽邊推注少量生理鹽水,確定位置后注射局麻藥物,超聲顯示藥物在腰方肌后表面呈低回聲影。術后假飼:麻醉復蘇后給予口香糖,每2 h 1粒,咀嚼20~30 min/次,直至恢復經口進食。音樂療法+冥想訓練:播放患者喜歡的輕音樂(如德彪西《月光》),指導患者跟隨音樂進行冥想,想象音樂中的意境,或回憶愉快的過往,30 min/次。肩頸按摩:給予肩頸、腰背部按摩,動作輕柔,10 min/次,2~3次/d。早期活動:麻醉復蘇后指導患者進行上下肢活動。術后8 h協助患者坐在床邊,上下肢下垂,進行前后、左右擺動與足伸屈運動,雙足放在地面或腳凳20 min;術后12 h指導患者進行床邊站立,可耐受者進行室內行走,該過程中給予必要的協助,走動15 min/次左右,每2 h走動1次(夜晚休息期間除外)。
1.5 觀察指標 術后疼痛程度:采用視覺模擬評分(Visual Analogue Scale,VAS)評價,總分0~10分,由患者依據自身感覺在10 cm線段劃出,評分越高提示疼痛越重。非切口疼痛發生情況,鎮痛藥物使用情況:記錄術后各時段PCIA按壓次數。睡眠情況:采用多導睡眠監測儀檢測睡眠參數,包括睡眠效率指數(Sleep Efficiency Index,SEI)、覺醒指數(Arousal Index,AI)、快動眼睡眠時間占總睡眠時間的百分比(REM)。出院前采用匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)評價術后住院期睡眠質量,該量表包括入睡時間、主觀睡眠質量、睡眠時間等7個因子,各因子采用4級評分(0~3分),總分0~21分,評分高提示睡眠質量越差。PSQI Cronbach′s α系數為0.84[6],≥7分認為存在睡眠障礙。
1.6 統計學方法 采用SPSS 24.0統計軟件進行數據分析,計量數據用均數±標準差( ?±s )表示,采用 t 檢驗;計數資料用百分率(%)表示,采用χ2檢驗,以 P <0.05為差異有統計學意義。
2 結果
2.1 2組患者術后疼痛情況比較 觀察組在術后6 h、12 h、24 h及48 h疼痛VAS顯著較對照組低,且觀察組術后24 h非切口疼痛發生率低于對照組,差異有統計學意義( P <0.05)。見表2。
2.2 2組患者PCIA按壓次數比較 觀察組術后0~6 h、7~12 h、13~24 h PCIA按壓次數均少于對照組,差異有統計學意義( P <0.05)。見表3。
2.3 2組患者睡眠情況比較 觀察組術后1 d SEI高于對照組,AI較低( P <0.05),2組REM差異無統計學意義( P >0.05)。觀察組術后PSQI顯著低于對照組( P <0.05)。見表4。
3 討論
疼痛是外科臨床術后管理的重要問題,是患者投訴的首位原因。疼痛是阻礙術后康復的重要因素,疼痛會降低患者早期開展康復活動的積極性,患者由于害怕誘發或加重疼痛會主動控制活動,嚴重者甚至會出現活動恐懼,導致康復活動意愿下降,康復活動延遲與完成度不足[7]。疼痛也會導致或加重患者負性情緒,降低舒適度,控制不佳會引發醫療糾紛。此外,急性疼痛如未得到及時、充分干預可能發展為慢性疼痛,影響患者遠期健康與生命質量。因此,積極控制疼痛對加快術后康復,減少手術對患者身心健康的影響具有重要意義,也可提升醫療質量,減少醫療糾紛。腹腔鏡手術一定程度減少了手術創傷,但在疼痛方面也帶來了新的問題。腹腔鏡直腸癌根治術后疼痛主要見于以下幾種:切口疼痛、術中牽拉所致及CO 2氣腹所致的內臟疼痛、術后殘留CO 2刺激導致的肩頸部疼痛。CO 2對膈神經產生刺激,支配膈神經與肩頸部皮膚的神經節位于C3與C4,因此患者術后可出現肩頸痛[8]。術中氣腹壓力越大、CO 2充入越多、手術時間越長,患者術后內臟與肩頸疼痛發生率越高,疼痛持續時間越長也越嚴重[9]。因此,對于行腹腔鏡手術的患者,術后疼痛管理需同時強調切口疼痛與非切口疼痛。
對直腸癌根治術等創傷重的大型手術,傳統疼痛管理以阿片類鎮痛藥物為主,其起效迅速,可高效控制急性、重度疼痛。但部分患者單用藥物鎮痛效果難以達到滿意水平,而大劑量應用阿片類鎮痛藥物不良反應發生率較高,會影響術后康復,延長住院時間[10]。多模式鎮痛理念近年在外科臨床得到了迅速推廣。該理念提倡通過聯合應用不同類型的鎮痛技術提升疼痛控制效果,減少藥物相關不良反應,為早期康復提供有利條件,是加速康復外科的重要主張[11]。本研究即采納了該主張,在PCIA的基礎上聯合應用QLB、注意力轉移法等鎮痛技術,取得了較好的效果。本研究顯示,觀察組在術后48 h內各時點疼痛VAS顯著低于對照組,非切口疼痛發生率明顯較低,且術后24 h內各時段PCIA按壓次數明顯減少,提示上述疼痛干預方案可有效減輕腹腔鏡直腸癌根治術后疼痛,減少阿片類藥物使用量。區域神經阻滯近年在圍術期疼痛管理的應用增加。QLB已在腹部、髖部等手術的術后鎮痛得到了廣泛應用,相對于腹橫肌平面阻滯,其具備阻滯范圍廣、鎮痛效果好、作用持久與安全性好等優點[12]。QLB不僅可有效減輕切口疼痛,局麻藥也可滲透至椎旁間隙阻滯部分交感神經,從而減少或減輕內臟疼痛。音樂療法等注意力轉移法等非藥物鎮痛技術也可在術后鎮痛中發揮重要作用,其可通過“感覺飽和”、注意力分散、刺激腦垂體分泌內啡肽等機制減少中樞對疼痛的感知,從而減少疼痛敏感,促進疼痛緩解[13]。術后早期假飼、早期開展活動則可促進殘留CO 2排出,從而減少其刺激膈肌導致的肩頸疼痛。
外科手術后早期患者睡眠障礙發生率高。研究顯示,90%的患者在術后第一個晚上會出現睡眠時間縮短或(和)睡眠結構紊亂[14]。睡眠障礙嚴重影響術后康復,也會增加并發癥發生風險。直腸癌根治術造成的創傷重、應激反應強,患者術后疼痛嚴重、持續時間長,睡眠問題顯著。直腸癌患者術后睡眠質量受多因素影響,主要包括疼痛、應激、心理因素等。減輕疼痛、應激是改善術后睡眠質量的重要措施。此外,QLB等區域神經阻滯技術不僅可減輕疼痛與應激反應,也可減輕炎癥反應,上述效應均可減少睡眠障礙[15]。本研究結果顯示,觀察組術后1 d SEI較高,AI較低,且術后PSQI評分較低,提示綜合疼痛干預可減少睡眠紊亂,改善睡眠質量。
綜上所述,疼痛干預可減少腹腔鏡直腸癌切除術患者術后疼痛,降低非切口疼痛發生率,減少睡眠障礙,有利于術后康復,在直腸癌術后管理中具備較高的應用價值。
利益沖突聲明 :無。
參考文獻
[1] SUNG H,FERLAY J,SIEGEL R L,et al.Global cancer statistics 2020:GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J].CA Cancer J Clin,2021,71(3):209-249.
[2]郭帆,韓斌,黃琳凱,等.腹腔鏡直腸癌保肛根治術后低位前切除綜合征的發生及影響因素分析[J].華中科技大學學報:醫學版,2021,50(2):194-200.
[3]熊偉昕,成玲,陳創奇,等.術前血膽固醇水平與結直腸癌加速康復外科術后疼痛的相關性研究[J].中華普通外科學文獻(連續型電子期刊),2019,13(4):269-273.
[4]韓白雪,李達,林家嘉,等.結直腸癌根治術后老年患者睡眠障礙的前饋控制[J].護理學雜志,2022,37(21):19-22.
[5]張燕,趙玲玲,李松雪,等.腹橫肌平面阻滯對腹腔鏡結直腸癌根治術后患者疼痛、康復指標及免疫功能的影響[J].中國醫師進修雜志,2023,46(4):373-376.
[6]路桃影,李艷,夏萍,等.匹茲堡睡眠質量指數的信度及效度分析[J].重慶醫學,2014,43(3):260-263.
[7]李婭,陸靜,朱紅梅,等.加速康復外科理念下日間腹腔鏡膽囊切除術患者術后早期活動方案可行性研究[J].臨床普外科(連續型電子期刊),2022,10(1):90-95.
[8]溫桂香,范彩連,黃素嫦.腹腔鏡操聯合體位療法緩解腹腔鏡術后非切口疼痛的療效觀察[J].國際醫藥衛生導報,2022,28(7):929-933.
[9]查善輝,劉杰,任潔,等.腹腔鏡手術治療老年子宮內膜癌療效及對患者應激、疼痛和術后恢復的影響[J].陜西醫學雜志,2023,52(5):536-540.
[10] 許文言,鄭曉春,魏曉霞,等.影響胃腸外科患者術后靜脈自控鎮痛效果的相關因素分析[J].中華疼痛學雜志,2020,16(6):497-502.
[11]BEVERLY A,KAYE A D,LJUNGQVIST O,et al.Essential elements of multimodal analgesia in enhanced recovery after surgery(ERAS) guidelines[J].Anesthesiol Clin,2017,35(2):e115-e143.
[12]蔡朦朦,葛建林,繆娟娟,等.腰方肌阻滯與腹橫肌平面阻滯在腹腔鏡結直腸癌根治術后鎮痛中的比較[J].國際麻醉學與復蘇雜志,2020,41(7):663-667.
[13]崔倩,路靖,盛善桂,等.轉移注意力法對牙源性頜骨囊腫手術患者焦慮和疼痛的影響[J].中國醫刊,2020,55(11):1267-1269.
[14]KRENK L,JENNUM P,KEHLET H.Sleep disturbances after fast-track hip and knee arthroplasty[J].Br J Anaesth,2012,109(5):769-75.
[15]吳燕紅.腰方肌阻滯對腹腔鏡結直腸癌根治術患者術后鎮痛效果及睡眠狀況的影響[D].沈陽:大連醫科大學,2021.

