孕激素輔助宮腔鏡下子宮內膜息肉切除術治療子宮內膜息肉的臨床療效及對子宮內膜厚度的影響

【摘要】 目的 探究在子宮內膜息肉治療中,孕激素輔助宮腔鏡下子宮內膜息肉切除術(transcervical resection of polyps,TCRP)的臨床效果及對患者子宮內膜厚度的影響。方法 選取2021年12月—2023年12月萍鄉市安源區婦幼保健院診治的
80例子宮內膜息肉患者為研究對象,依據治療方法的不同分為對照組和研究組,各40例。對照組采用TCRP術治療,研究組采用TCRP術治療輔助應用孕激素,比較2組治療效果、子宮內膜厚度、月經改善情況及疾病復發情況。結果 研究組治療總有效率(97.50%)高于對照組(80.00%)(P<0.05)。術前及術后3個月時研究組子宮內膜厚度分別為(11.94±1.68)mm、(5.14±0.73)mm,與對照組的(11.81±1.77)mm、(5.37±0.78)mm比較,差異無統計學意義(P>0.05);術后6個月、術后12個月時研究組的子宮內膜厚度分別為(5.33±0.89)mm、(5.84±0.97)mm,小于對照組的(6.49±1.17)mm、(7.59±1.34)mm(P<0.05)。治療后,研究組月經量、月經持續時間分別為(41.23±5.84)mL、(4.21±0.73)d,少于對照組的(55.74±7.05)mL、(5.05±0.89)d(P<0.05);治療后,研究組月經周期為(27.75±3.09)d,與對照組的(27.44±2.97)d比較,差異無統計學意義(P>0.05)。研究組疾病總復發率(12.50%)低于對照組(32.50%)(P<0.05)。結論 孕激素輔助TCRP術治療子宮內膜息肉可改善患者子宮內膜厚度與月經情況,療效理想,疾病復發率低,可推薦開展。
【關鍵詞】 孕激素;宮腔鏡下子宮內膜息肉切除術;子宮內膜息肉;子宮內膜厚度
文章編號:1672-1721(2024)34-0014-04 " " 文獻標志碼:A " " 中國圖書分類號:R711.74
子宮內膜息肉是指正常內膜組織在各種因素影響下異常增生并凸出到子宮內膜表面的良性結界,可引發如經期延長、經血過多等癥狀表現,嚴重情況下可導致不孕,降低患者生活質量[1]。子宮內膜息肉診療工作在內鏡設備不斷更新背景下變得越來越容易,尤其是宮腔鏡的出現,使疾病診療進入新階段。TCRP術是治療子宮內膜息肉的有效手段。臨床醫師可通過宮腔鏡了解息肉的具體情況,進而依據患者情況選擇合適的手術方式。TCRP術有手術范圍局限小、出血少等優點,是治療子宮內膜息肉的首選方式[2]。實踐表明,相當一部分子宮內膜息肉患者存在術后復發情況,可能與術中未完全切除息肉蒂部、術后雌激素水平過高或孕激素水平較低有關[3]。為減少術后復發情況,可適當使用孕激素來抑制子宮內膜的過度生長,獲得更好的治療效果。地屈孕酮是一種可治療內源性孕激素不足疾病的口服孕激素[4]。本研究選取80例子宮內膜息肉患者為研究對象,就地屈孕酮輔助TCRP術治療子宮內膜息肉的效果展開探究,為該疾病臨床治療提供參考,報告如下。
1 資料與方法
1.1 一般資料
選取2021年12月—2023年12月萍鄉市安源區婦幼保健院診治的80例子宮內膜息肉患者為研究對象,依據治療方法的不同分為對照組和研究組,各
40例。2組一般資料比較,差異無統計學意義(P>0.05),有可比性,見表1。
納入標準:符合子宮內膜息肉診斷標準[5];具有TCRP術治療指征;尚未絕經;無激素治療史;簽署知情同意書。
排除標準:合并其他婦科類疾病者;凝血功能異常或存在血液系統疾病者;對研究用藥存在過敏情況者;宮內放置節育器者;依從性較差或不按期復查者。
1.2 方法
所有患者均在術前開展相關檢查,確保患者可耐受手術。在經凈后3~7 d子宮內膜最薄時行TCRP術治療。指導患者取膀胱截石位,靜脈麻醉,對外陰周圍進行常規消毒,用窺陰器擴陰以充分暴露宮頸,用宮頸鉗對宮頸前唇進行鉗夾,做好固定。利用質量分數0.9%的氯化鈉注射液進行膨宮,流速、壓力分別
設定為200~300 L/min、70~110 mmHg(1 mmHg=
0.133 kPa),依據術中情況進行調整。置入宮腔鏡觀察目標部位具體情況,若發現內膜外觀異常,可先刮取病變部位內膜,送病理檢查。確定息肉位置與大小后,應用環形電極切除息肉,深度控制在子宮內膜下2 mm,避免損傷子宮肌層,將切下的全部組織送檢。術后做好常規抗感染治療,術后1周內有少量出血視為正常情況。向患者做好生活方面的宣教。
研究組在上述基礎上輔助應用地屈孕酮片(規格10 mg)治療,從術后第1天開始服用,10 mg/次,
2次/d,連用10 d。待月經來潮后第5天繼續服用,10 mg/次,1次/d,連用10 d。共用藥3個月經周期。
1.3 觀察指標
(1)治療效果。依據臨床癥狀將療效分為顯效、有效及無效。顯效為息肉病灶被完全切除,月經異常等癥狀消失,且在之后隨訪的1年內無復發情況;有效為患者息肉被完全切除,月經情況改善,在隨訪6個月內無復發情況;無效為月經情況未改善,息肉在
3個月內復發。治療總有效率=(顯效例數+有效例數)/總例數×100%。(2)子宮內膜厚度。分別在術
前、術后3個月、術后6個月、術后12個月時使用陰道超聲檢測患者子宮內膜厚度。(3)月經情況。統計
2組治療前(術前)和治療后(術后12個月)月經量、月經持續時間及月經周期情況。正常月經量、月經持續時間及月經周期分別為5~80 mL、3~7 d、(28±7)d。(4)疾病復發情況。分別在術后3個月、
術后6個月、術后12個月時檢查患者復發情況。先進行B超檢查,若提示宮腔內有異常回聲或內膜回聲不均勻,利用宮腔鏡獲取標本進行病理檢查。
1.4 統計學方法
采用SPSS 21.0統計學軟件處理數據,計數資料以百分比表示,行χ2檢驗,計量資料以x±s表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
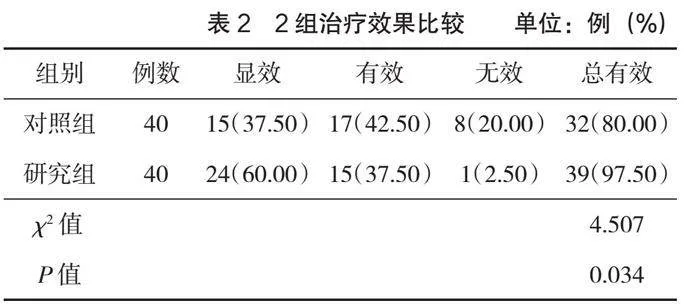
2.1 治療效果
研究組治療總有效率高于對照組,差異有統計學意義(P<0.05),見表2。
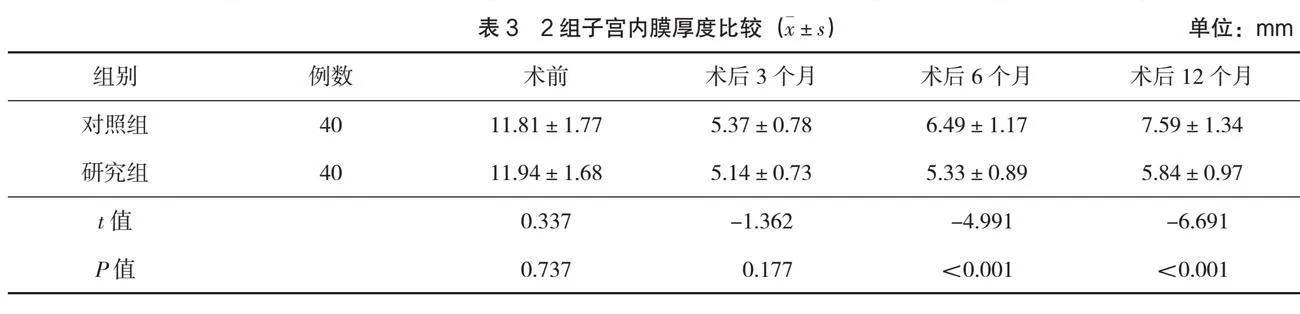
2.2 子宮內膜厚度
術前及術后3個月時,2組子宮內膜厚度比較,差異無統計學意義(P>0.05);術后6個月、術后
12個月時,研究組子宮內膜厚度小于對照組,差異有統計學意義(P<0.05),見表3。
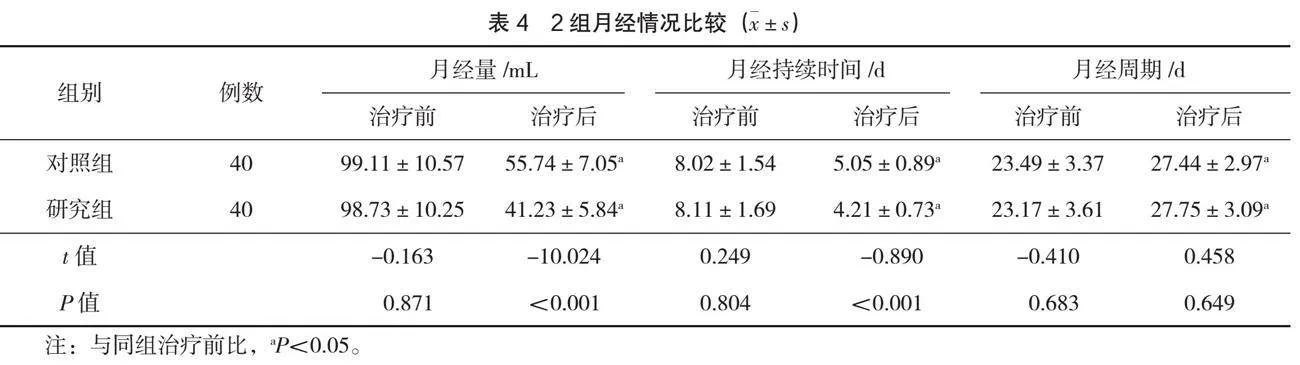
2.3 月經情況
治療前,2組月經量、月經持續時間及月經周期比較,差異無統計學意義(P>0.05);治療后,2組月經量、月經持續時間比治療前均減少,且研究組水平更低,差異有統計學意義(P<0.05);2組月經周期比較,差異無統計學意義(P>0.05),見表4。
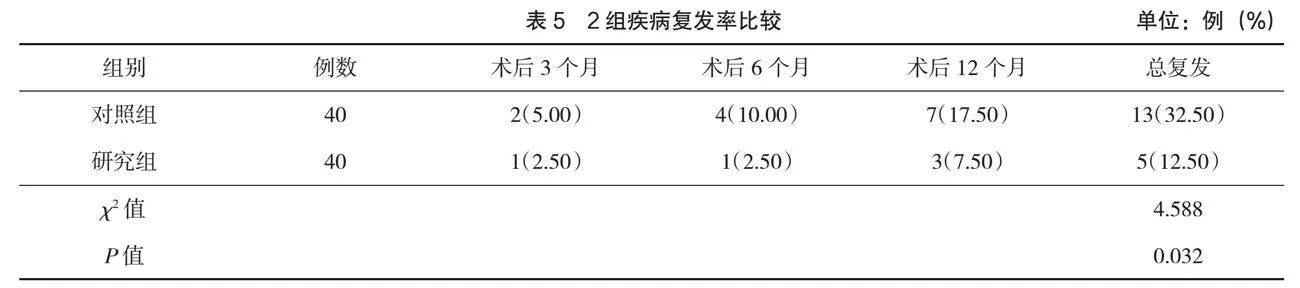
2.4 疾病復發率
研究組總復發率低于對照組,差異有統計學意義(P<0.05),見表5。
3 討論
子宮內膜息肉的發生可能與不良生活習慣、長期服用激素類保健品等多種因素有關,其發生率不斷攀升[6]。臨床診斷該疾病方法較多,經陰道超聲是常用方法之一,具有操作簡單、無創、可重復性強等多種優點。女性子宮內膜會隨著月經周期變化,一旦進入分泌期,正常子宮內膜的超聲表現與息肉相似,很容易出現誤診情況。隨著超聲技術發展,其分辨率不斷提高,但依舊容易漏診一些較小的息肉。宮腔鏡取代了傳統超聲技術,成為診斷婦科出血性疾病與宮內病變的首選方法。借助進入宮腔的鏡體,檢察人員可獲取關于子宮內膜息肉的大小、數量及位置等信息,從而得到準確診斷結果。考慮到子宮內膜息肉有惡性病變的風險,可通過宮腔鏡獲取病變組織,在送病理檢查后實現對疾病的定性診斷,這是其他檢查方法難以達到的。在治療子宮內膜息肉時,保守治療中的藥物與期待療法均適用于直徑較小的息肉,對直徑較大的息肉通常難以取得理想效果,此時臨床多采用手術來治療。TCRP術是治療子宮內膜息肉的一線方法,進一步凸顯了宮腔鏡的價值。通過宮腔鏡獲取到病灶相關信息后,操作者可在切除子宮內膜息肉的同時,盡可能降低對周圍正常組織的損傷程度,減少出血量,在保障療效的同時有較高安全性。雖然TCRP術中采用的電切方法不可避免引發熱損傷,但損傷度較小,術后隨著內膜周期變化,可自行恢復[7]。
大量研究表明,在采用TCRP術治療子宮內膜息肉后,相當一部分患者會出現復發情況,且隨著隨訪時間延長,子宮內膜息肉復發率升高。隨著醫療水平及人們健康觀念的提升,越來越多醫師開始重視子宮內膜息肉的術后干預與管理,以降低疾病復發率。該疾病復發可能與多種因素有關,如細胞因子異常表達、激素失調等。子宮內膜生長受到雌激素、孕激素調節。女性子宮肌層中廣泛分布著雌激素、孕激素受體。在雌激素長期刺激下,子宮內膜會出現雌激素受體高表達情況,導致該部位內膜增生速度要快于雌激素受體低表達內膜。息肉也是在這種增生不平衡情況下形成的。若孕激素作用過弱,會導致孕激素無法有效拮抗雌激素對內膜的作用。2種激素對內膜的作用失衡,可導致息肉再次形成。TCRP術能將子宮內膜息肉完全切除,但不能阻斷息肉血供。這是息肉復發的生理基礎。在術后繼續應用適量孕激素輔助治療,可有效抑制內膜生長。地屈孕酮主要用于治療先兆流產、月經紊亂等缺乏孕酮引起的各種疾病,能有效改善雌激素對子宮內膜造成的過強刺激,讓內膜進入到正常的分泌相,避免息肉再次生成。有研究指出,地屈孕酮還能對血管內皮功能產生影響[8]。服用地屈孕酮可抑制血管內皮生長因子,促進子宮內膜向分泌期轉化。在上述2種作用下,息肉復發風險大大降低。安全性方面,地屈孕酮不含雌激素、雄激素,不會對患者體內的脂質代謝產生影響,有較高安全性。
本研究結果顯示,研究組治療總有效率(97.50%)高于對照組(80.00%)(P<0.05);術后6個月、術后12個月時研究組的子宮內膜厚度分別為(5.33±0.89)mm、(5.84±0.97)mm,低于對照組的(6.49±1.17)mm、(7.59±1.34)mm(P<0.05);治療后,研究組月經量、月經持續時間分別為(41.23±5.84)mL、(4.21±0.73)d,低于對照組的(55.74±7.05)mL、(5.05±0.89)d(P<0.05);治療后,研究組月經周期為(27.75±3.09)d,與對照組的(27.44±2.97)d比較,差異無統計學意義(P>0.05);研究組疾病總復發率(12.50%)低于對照組(32.50%)(P<0.05)。綜合上述結果,可認為孕激素輔助TCRP術治療子宮內膜息肉是一種有效方案。李璐等[9]通過對124例子宮內膜息肉患者研究后發現,相比于單一TCRP術治療,地屈孕酮輔助TCRP術治療在臨床總有效率(95.45% vs 75.86%)、治療后3個月時的子宮內膜厚度[(4.65±1.33)mm vs (6.34±1.47)mm]方面均有更好的表現(P<0.05),與本研究結果一致,證實了本研究結論的可靠性。
綜上所述,孕激素輔助TCRP術治療子宮內膜息肉效果理想,可有效改善患者子宮內膜厚度與月經情況,降低疾病復發率,值得推廣。本次研究樣本數量較少且病例來源單一,后續需擴大樣本容量并展開多中心研究,使結論更加科學、可靠。
參考文獻
[1] 黃小玲,張青霞,江素娟,等.地屈孕酮輔助宮腔鏡下子宮內膜息肉切除術治療子宮內膜息肉的效果[J].臨床合理用藥,2024,17(6):40-43.
[2] 章璟,王佳佳.宮腔鏡下子宮內膜息肉切除術聯合孕激素治療子宮內膜息肉臨床療效觀察[J].實用婦科內分泌電子雜志,2023,10(33):41-43.
[3] 周穎,凡慶.左炔諾孕酮宮內緩釋系統輔助宮腔鏡子宮內膜息肉切除術治療子宮內膜息肉的臨床分析[J].實用婦科內分泌電子雜志,2023,10(19):60-62.
[4] 黃少青,莊少惠.宮腔鏡下子宮內膜息肉切除術聯合孕激素治療子宮內膜息肉的療效分析[J].中國現代藥物應用,2023,17(4):40-43.
[5] 陳正云,林俊,張信美.子宮內膜息肉的治療研究進展[J].國外醫學(婦產科學分冊),2004,31(3):170-173.
[6] 孫宇婷,馮力民.子宮內膜息肉的手術治療新思考[J].中國計劃生育和婦產科,2021,13(7):23-24,35.
[7] 黃超英,蒙彩金.宮腔鏡下子宮內膜息肉切除術聯合孕激素治療子宮內膜息肉的效果[J].實用婦科內分泌電子雜志,2022,9(6):22-25.
[8] 王虹.宮腔鏡下子宮內膜息肉切除術結合孕激素應用于子宮內膜息肉治療中的療效及復發率分析[J].中國社區醫師,2021,37(26):51-52.
[9] 李璐,朱世麗,紀芬.地屈孕酮輔助宮腔鏡子宮內膜息肉切除術治療對患者子宮內膜厚度、VEGF水平及復發率的影響[J].臨床誤診誤治,2023,36(8):76-79.
(編輯:徐亞麗)

