分層護理對宮腔鏡全身麻醉術后患者疼痛程度和并發癥的影響
【摘要】 目的 分析在宮腔鏡全身麻醉術后患者中應用分層護理后,患者的疼痛程度和并發癥發生情況。方法 選取2021年
3月—2024年3月于修水縣中醫院行宮腔鏡全身麻醉術的72例患者作為研究對象,根據術后護理方式的不同分為對照組
(35例)和觀察組(37例)。對照組在宮腔鏡全身麻醉術后采用常規護理,觀察組在宮腔鏡全身麻醉術后采取分層護理,比較2組患者干預后的疼痛程度、并發癥發生情況以及術后進食時間、肛門排氣時間、下地活動時間。結果 觀察組術后進食時間、肛門排氣時間、下地活動時間早于對照組(P<0.05);干預后,觀察組的VAS評分低于對照組(P<0.05);干預后,觀察組的并發癥發生率低于對照組,差異有統計學意義(P<0.05)。結論 分層護理應用于宮腔鏡全身麻醉術后患者中,可以降低患者的疼痛程度,加快術后的康復,減少并發癥的發生。
【關鍵詞】 全身麻醉術;宮腔鏡;分層護理
文章編號:1672-1721(2024)34-0113-03 " " 文獻標志碼:A " " 中國圖書分類號:R473.6
宮腔內病變是臨床常見的一種疾病,其發病原因較為復雜,良惡性判斷困難,且臨床發病率相對較高。關于宮腔內病變,約半數患者可能出現自身組織的病理變化。在治療和診斷過程中,盡早鑒別宮腔內病變的良惡性對于治療方法的針對性選擇、提高患者生存率和優化預后具有重要意義。宮腔鏡是一種微創手術技術,在婦科領域具有顯著優勢。該技術通過精細操作將細長的宮腔鏡儀器經由陰道置入子宮腔,利用特有的放大效應對觀察部位進行精準、細致的探查。這種檢查方法不但診斷準確、可靠,而且全面、直觀,有效減少了漏診情況的發生。尤為值得一提的是,宮腔鏡對子宮內膜癌的檢出率極高,有助于早期發現、早期治療,從而大大提高了患者的治愈率和生存率[1]。隨著醫療技術的日新月異,宮腔鏡技術亦在持續發展,其憑借卓越的性能,包括清晰的視野、微創傷和高效的手術時長等,已經在臨床治療領域獲得了廣泛的認可與應用。這種手術方法主要用于治療宮腔內病變,已逐漸取代子宮切除術和開腹手術,為診斷和治療宮腔疾病提供了有效途徑[2]。
由于宮腔鏡手術治療具有侵入性,手術行為會對宮頸產生不同程度的刺激,引起患者的疼痛,激發迷走神經,從而對手術進程產生干擾[3]。為此通常會選擇全身麻醉的手術方式,提高患者對刺激的耐受閾值,降低疼痛感,提升手術安全性。然而在宮腔鏡全身麻醉手術過程中,患者往往會出現惡心、嘔吐、咽喉不適以及胃腸道癥狀,甚至可能出現反流誤吸,造成氣管梗阻或吸入性肺炎,影響康復進程[4]。而在患者接受全身麻醉手術后,隨著麻醉藥物在體內代謝并排出,其鎮痛效果會逐漸減弱,導致患者出現一些疼痛癥狀。傳統的術后護理方法主要依賴于醫生的指示和臨床經驗,這種方法保障程度不一,針對性強弱各異,且護理人員的主觀能動性相對較差。因此,需要強化宮腔鏡全身麻醉術后的護理干預,以提高護理質量,減少并發癥的發生,減輕患者的家庭負擔。分層護理是根據患者的病情進行分級,并根據不同的級別制定針對性的護理方案,以便及時且有效地干預臨床護理問題,從而提升護理成效并降低相關風險。邱雁飛[5]研究顯示,腦出血手術患者應用分層護理后,可以改善患者的各項臨床指標,并提高患者的康復積極性,減少術后并發癥的發生。分層護理廣泛應用于臨床,具有良好的護理效果。基于此,本文主要研究在宮腔鏡全身麻醉術后患者中應用分層護理后,患者的疼痛程度和并發癥發生情況,報告如下。
1 資料與方法
1.1 一般資料
選取2021年3月—2024年3月接受宮腔鏡全身麻醉手術的72例患者作為本次研究的樣本群體,根據術后護理方式的不同分為對照組(35例)和觀察組(37例)。對照組在宮腔鏡全身麻醉術后采用常規護理,觀察組在宮腔鏡全身麻醉術后采取分層護理。對照組年齡30~65歲,平均年齡(45.31±5.22)歲;子宮內膜癌8例,子宮肌瘤13例,功能性子宮出血5例,子宮內膜息肉7例,診斷性刮宮2例。觀察組年齡32~69歲,平均年齡(47.62±5.41)歲;子宮內膜癌
6例,子宮肌瘤15例,功能性子宮出血4例,子宮內膜息肉13例,診斷性刮宮3例。2組患者的基線資料比較,差異無統計學意義(P>0.05),具可比性。本研究經醫院醫學倫理委員會審批,患者及其家屬知情并簽署知情同意書。
納入標準:預期進行宮腔鏡手術;在手術中接受全身麻醉;臨床資料無缺失。
排除標準:合并有其他臟器功能嚴重異常;對實驗麻醉藥物有過敏史;有精神類疾病,不能正常言語交流;對實驗配合度不佳;合并有嚴重惡性腫瘤。
1.2 方法
對照組在宮腔鏡全身麻醉術后采用常規護理干預,密切監測患者的生命體征,全面細致地記錄患者病情變化過程。嚴格執行基礎護理規程,協助患者完成床上翻身和叩背等動作,以有效預防各類并發癥的發生。進行飲食、康復鍛煉等指導,協助患者早日下床活動。在術后患者疼痛問題的處理中采用多模式鎮痛策略,包括播放輕柔音樂、進行深呼吸鍛煉和漸進性肌肉松弛等非藥物治療方法,以轉移患者注意力,減輕疼痛感。若疼痛仍持續存在,可在醫生指導下合理使用鎮痛藥物。同時,提醒患者保持切口部位清潔干燥,避免接觸水源,衣物和被褥要保持整潔衛生,降低感染的風險。
觀察組在術后采用分層護理的模式進行干預。(1)建立分層護理小組。組建護理團隊,成員包括護士長、責任護士、臨床醫師、麻醉醫生等,依據醫護人員的工作資歷、文化程度、臨床經驗等,將宮腔鏡全身麻醉術后護理人員分為3級。工作資歷2年以下、文化程度大專以下、臨床經驗不佳為N1護士,工作資歷2~5年、文化程度本科以下、臨床經驗尚可為N2護士,工作資歷超過5年、文化程度本科以上(不包括本科)、臨床經驗豐富為N3護士。(2)分層護理成員培訓。為分層護理成員培訓時,構建一套完整、系統且實用的培訓機制,以提升護理人員的專業素養和服務質量。在分層護理人員培訓的過程中,注重因材施教,根據護理人員的不同層級和職責設置不同層次的培訓課程。對于N1護士,重點培訓其基礎護理技能、護理知識和安全意識,以便能夠勝任日常護理工作。對于N2護士,加強其專科護理技能、護理管理和團隊協作能力的培養,以應對更為復雜和專業的護理任務。對于N3護士,需加強針對更為嚴重且處理起來更具挑戰性的并發癥護理培訓。在培訓時,采用線上與線下相結合的方式,通過視頻教程、案例分析、實踐操作等多種方式,讓護理人員能夠全面、深入地掌握所學知識。(3)共同搜集患者的臨床各項資料,對患者的術后嚴重程度進行分級,并分析宮腔鏡全身麻醉術后患者護理方面的相關不足及護理過程中遇到的問題,針對患者的分級和實際情況,針對性提升護理質量。N1護士主要在于術后對于級別低患者進行生命體征的監測,包括采取面罩吸氧措施以維持血氧飽和度,密切關注相關生命跡象的變化,并做好麻醉恢復室的保溫護理工作。N2護士關注患者安全管理,觀察切口是否異常滲血、引流管是否妥善連接和固定、是否有躁動情況,并根據觀察到的情況采取相應的護理措施。N3護士負責患者相關并發癥的護理,包括高熱、惡心、嘔吐、消化道癥狀等。
1.3 觀察指標
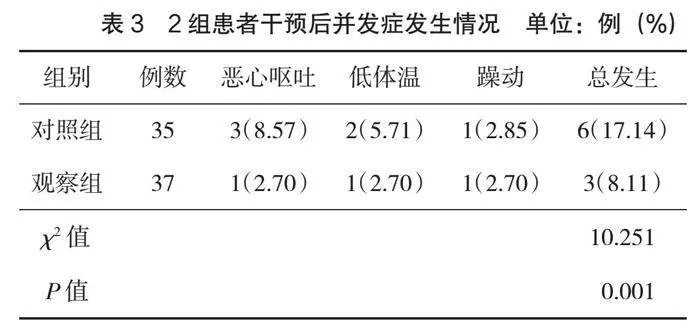
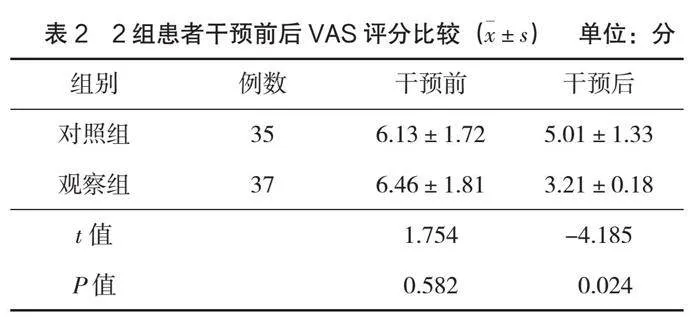
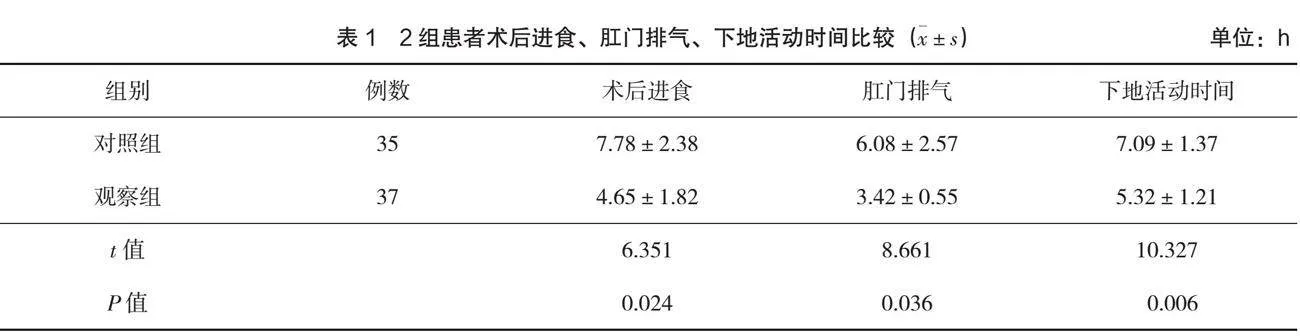
(1)觀察2組患者術后進食時間、肛門排氣時間、下地活動時間。(2)觀察2組患者干預后的疼痛程度,以視覺模擬疼痛評分(visual analogue scale,VAS)[6]進行評估,采用0~10共11個數字量化評估患者的疼痛程度,其中數字0象征著無痛狀態,而數字10則代表疼痛至極。患者根據自身的疼痛感受從這11個數字中挑選1個數字作為疼痛程度的表達,所選數字越大表示患者的疼痛感覺越為劇烈。(3)觀察2組患者的并發癥發生情況,并發癥主要包括惡心、嘔吐、咽喉不適和躁動。
1.4 統計學方法
采用SPSS 26.0統計學軟件進行數據分析,計數資料以百分比表示,行χ2檢驗,計量資料以x±s表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 術后進食、肛門排氣、下地活動時間
觀察組術后進食時間、肛門排氣時間、下地活動時間早于對照組,差異有統計學意義(P<0.05),見表1。
2.2 疼痛程度
干預后,觀察組的VAS評分為(3.21±0.18)分,低于對照組,差異有統計學意義(P<0.05),見表2。
2.3 并發癥發生情況
觀察組出現1例惡心嘔吐、1例低體溫、1例躁動,并發癥總發生率為8.11%,顯著低于對照組,差異有統計學意義(P<0.05),見表3。
3 討論
在宮腔鏡全身麻醉過程中,運用鎮痛藥物可能導致患者術后出現惡心嘔吐的癥狀,這是鎮痛藥物直接作用于人體化學感受區的μ受體及反射性興奮嘔吐中樞所致[7]。除了惡心嘔吐外,宮腔鏡全身麻醉術后還可能出現其他并發癥,影響患者的手術效果,降低其生活質量。而有效的護理模式可以對宮腔鏡全身麻醉術后并發癥發生有積極的影響,因此,在本次研究中,在宮腔鏡全身麻醉術后患者中采用分層護理,結果顯示,觀察組術后進食時間、肛門排氣時間、下地活動時間早于對照組(P<0.05)。術后進食時間、肛門排氣時間、下地活動時間均為宮腔鏡全身麻醉術后的重要康復指標,這些指標的降低說明分層護理具有顯著的護理效果。分層護理模式是將護理人員層級化,依據宮腔鏡全身麻醉護理的難度合理分配至不同級別的護理人員,進一步細化全身麻醉蘇醒期的護理內容,有助于促進患者身體機能的恢復,從而實現康復指標的優化[8]。本研究結果顯示,觀察組并發癥發生率低于對照組,且干預后的VAS評分低于對照組,差異有統計學意義(P<0.05)。在分層護理中,在N3級護理中會直接對患者的并發癥進行護理,針對惡心嘔吐的癥狀,采用檸檬、穴位壓豆或者按摩等方式直接護理,從而緩解患者的癥狀[9];對于低體溫患者,將復蘇室環境溫度設定為24~26 ℃,給予升溫毯保溫,并密切觀察患者的皮膚顏色和溫度變化[10];對于出現躁動癥狀的患者,密切觀察躁動的傾向并尋找發生躁動的原因,及時做好防范和約束護理,嚴重時配合麻醉醫生使用鎮靜藥物。在N2和N1級護理中,針對未出現并發癥的患者,會根據患者的實際護理狀況制定相應的護理方案,以最大程度預防并發癥的發生。而針對患者疼痛狀況,分層護理會實施不同的疼痛護理。然而,本研究存在一定局限性,比如樣本量偏少,護理人員分級不夠嚴謹。為進一步深入探討這一問題,有必要開展大樣本、科學護理分級的研究。
綜上所述,分層護理在宮腔鏡全身麻醉患者中的應用,有助于加速患者康復進程,有效降低術后不良反應的發生率,減輕患者的疼痛程度。
參考文獻
[1] CAPOZZI V A,ARMANO G,MAGLIETTA G,et al.Hysteroscopic endometrial tumor localization and sentinel lymph node mapping.An upgrade of the hysteroscopic role in endometrial cancer patients[J].Eur J Surg Oncol,2023,49(10):106952.
[2] 張美瓊,林秋蘭,陳俞儒.B超監視下宮腔鏡手術與腹腔鏡手術切除Ⅰ型和Ⅱ型粘膜下子宮肌瘤后患者妊娠結局的臨床研究[J].婦兒健康導刊,2024,3(3):18-21.
[3] MALU A,PATVEKAR M,KOLATE D,et al.Ambulatory hysteroscopy:evaluating pain and determining factors[J].J Obstet Gynaecol India,2023,73(5):434-439.
[4] 梁艷,楊惠敏,趙杰剛,等.圍術期患者麻醉前健康教育研究進展[J].護士進修雜志,2021,36(20):1888-1891.
[5] 邱雁飛.分層護理對腦出血手術患者術后康復及負面情緒的影響[J].現代中西醫結合雜志,2023,32(18):2606-2609,2613.
[6] 呂晨,鄒建玲,沈淑華,等.視覺模擬量表和語言評價量表用于術后疼痛評估的比較[J].全科醫學臨床與教育,2004,2(4):214-215,219.
[7] VAN DER MEULEN J F,BONGERS M Y,VAN DER ZEE L G,et al.Procedural sedation and analgesia versus general anesthesia for hysteroscopic myomectomy (PROSECCO trial):a multicenter randomized controlled trial[J].PLoS Med,2023,20(12):e1004323.
[8] 許雪瓊,黃妹妹,羅瑞君,等.風險分層生存護理在癌癥幸存者中的研究進展[J].重慶醫學,2023,52(10):1560-1564.
[9] 李慧芬,林成鳳,張昌攀,等.萸香散穴位貼敷防治全麻術后惡心嘔吐的效果觀察[J].醫學理論與實踐,2022,35(14):2485-2487.
[10] 唐應翠.充氣式保溫毯不同溫度對全麻術后患者復蘇質量的影響[D].蘭州:甘肅中醫藥大學,2023.
(編輯:許 琪)

