個性化體質量管理聯合藥護一體化健康宣教對痛風性關節炎合并糖尿病患者癥狀控制效果及自我管理能力的影響
【摘要】 目的 探究個性化體質量管理聯合藥護一體化健康宣教對痛風性關節炎合并糖尿病患者癥狀控制效果及自我管理能力的影響。方法 選取2022年2月—2023年2月于廈門大學附屬第一醫院就診的79例痛風性關節炎合并糖尿病患者作為研究對象,根據患者入院時間分組,將2022年2—7月入院的42例患者納入常規護理組(行常規護理),將2022年8月—2023年2月入院的37例患者納入聯合護理組(行個性化體質量管理聯合藥護一體化健康宣教),2組患者護理周期均為4周。對比2組患者干預前后空腹血糖、血尿酸水平,干預前后患者關節疼痛[視覺模擬疼痛評分(visual analogue scale,VAS)]及胰島素抵抗指數(homeostatic model assessment of insulin resistance,HOMA-IR)水平的變化,干預后患者自我管理能力(自我管理量表評分)。結果 干預后,聯合護理組的空腹血糖和血尿酸水平低于常規護理組(Plt;0.05);干預后,聯合護理組VAS與HOMA-IR水平均低于常規護理組(Plt;0.05);干預后,聯合護理組自我管理量表評分高于常規護理組(Plt;0.05)。結論 個性化體質量管理聯合藥護一體化健康宣教護理模式可以有效控制痛風性關節炎合并糖尿病患者的血糖及尿酸水平,緩解關節疼痛,降低胰島素抵抗性,提高患者的自我管理能力。
【關鍵詞】 個性化體質量管理;藥護一體化健康宣教;痛風性關節炎;糖尿病
文章編號:1672-1721(2024)27-0090-03" " "文獻標志碼:A" " "中國圖書分類號:R541.4
隨著人口老齡化和肥胖人口的增多,我國糖尿病患者數量逐年上升。部分患者由于肥胖、飲食不健康、缺少運動,引起體內胰島素分泌缺陷,導致患上糖尿病[1]。痛風性關節炎是人體尿酸鹽沉積在關節處,導致關節周圍腫脹、發紅,伴隨劇烈關節疼痛的炎癥性關節炎[2]。糖尿病和痛風性關節炎都是患者不健康飲食和過度肥胖引起,常相伴發生,對患者生命健康產生嚴重影響。個性化體質量管理能夠控制患者的體質量,避免體脂率上升對胰島素的抵抗性產生影響,從而起到控制血糖的作用。藥護一體化健康宣教由藥師與護士聯合對患者宣講疾病相關知識和藥物作用,不僅能避免藥師與護士給藥的不一致,還能提高患者服藥的自覺性,提高護理效果[3-4]。本研究探究個性化體質量管理聯合藥護一體化健康宣教對痛風性關節炎合并糖尿病患者癥狀控制效果及自我管理能力的影響,報告如下。
1 資料與方法
1.1 一般資料
選取2022年2月—2023年2月于廈門大學附屬第一醫院就診的79例痛風性關節炎合并糖尿病患者作為研究對象,根據患者入院時間分組,將2022年2—7月入院的37例患者納入聯合護理組(行個性化體質量管理聯合藥護一體化健康宣教),將2022年8月—2023年2月入院的42例患者納入常規護理組(行常規護理)。聯合護理組男性19例,女性18例;年齡45~70歲,平均(60.51±4.85)歲;受教育程度,本科8例,高中12例,初中10例,小學7例;高嘌呤飲食習慣35例,吸煙史30例,飲酒史34例。常規護理組男性22例,女性20例;年齡44~71歲,平均(61.42±4.13)歲;受教育程度,本科9例,高中12例,初中14例,小學7例;高嘌呤飲食習慣37例,吸煙史36例,飲酒史38例。2組患者一般資料比較,差異無統計學意義(Pgt;0.05),有可比性。本研究通過了醫院醫學倫理委員會批準,患者及其家屬知情并簽署知情同意書。
納入標準:根據《中國肥胖及2型糖尿病外科治療指南(2019版)》[5]確診為糖尿病,根據《痛風診療規范》[6]確診為痛風性關節炎,體質量指數(body mass index,BMI)≥25 kg/m2,VAS評分≥4分。
排除標準:合并風濕性關節炎,合并嚴重心腦血管疾病,合并高血壓、高脂血癥,合并高尿酸血癥。
1.2 方法
所有患者均連續使用原降糖藥和醋氯酚酸治療,治療期間多飲水、勤排尿,每日飲水量gt;2 000 mL。
常規護理組采用常規護理方案。(1)飲食干預。控制患者日常飲食,減少高嘌呤和高含糖量食物的攝入。(2)關節護理。注意關節保暖,在患者休息時蓋上毛毯進行保暖,囑托患者及其家屬注意保暖問題。(3)血糖監測。每日對患者進行血糖監測,監測時間選擇在患者晨起空腹、餐前、餐后2 h等時間。(4)用藥管理。護理人員督促患者遵醫囑按時用藥,觀察藥物不良反應。
聯合護理組采用個性化體質量管理聯合藥護一體化健康宣教護理方案。選取具有豐富臨床經驗的醫生、藥師、護士組成護理小組,對小組成員進行系統化培訓。針對不同患者,給予具有針對性的個性化干預。了解患者基本情況,根據患者職業、年齡、受教育程度為患者制定不同的體質量管理方案。(1)健康宣教。護理小組成員向每位患者發放健康手冊,使用通俗易懂的語言向患者講解痛風性關節炎和糖尿病相關的病理、治療知識和日常注意事項,講解期間語言溫和,及時解答患者的疑問。對于藥物治療的患者,向患者講解藥物的劑量、用法、用藥可能出現的不良反應。介紹飯前飯后降糖的不同方式,強調胰島素治療在飯前30 min注射,需要按時進餐,抽取胰島素劑量要準確。口服降糖藥或注射胰島素均應定期測血糖,根據血糖情況由醫生調整藥物劑量。健康手冊應圖文結合,保證患者能夠理解。定期開展痛風性關節炎聯合糖尿病健康講座,由行醫經驗豐富的醫師主持,講座內容主要是痛風性關節炎和糖尿病的相關知識,向患者講述控制體質量對于治療糖尿病和痛風性關節炎的重要性,1次/周。(2)飲食、運動干預。指導患者適當運動,調整飲食結構。督促患者多飲水、多排尿,減少高嘌呤、高糖食物的攝取,做到低鹽、低膽固醇、低脂肪飲食。向患者講解煙酒對病情的危害,督促患者戒煙戒酒。患者每日適當增加運動量。對于體力較充沛的患者,可以安排一些有氧運動,比如跑步、游泳、騎自行車等。對于年齡較大、體力較差的患者,可以安排一些較輕松的運動,比如打太極拳或步行。步行是最簡單、有效的運動方式。每次運動時間30~60 min,每周3~5次,宜在餐后1 h開始運動。護理人員每日監督,保證患者能堅持并養成每日運動的習慣。(3)用藥管理。藥師與護士對患者進行用藥知識講解,使患者知曉藥物的作用與用藥的必要性。藥師與護士一起參與查房,觀察患者用藥情況和用藥效果。對于用藥配合度低的患者,要耐心開導,同時對患者及其家屬進行用藥宣教,幫助患者培養用藥的自覺性。針對患者的用藥效果和不良反應及時調整用藥劑量,保證藥物治療效果。
2組患者干預時間均為14 d。
1.3 觀察指標
(1)干預前后在患者晨起空腹狀態下,取患者上肢靜脈血5 mL,常溫下靜置10 min,3 500 r/min離心10 min,分離血清。使用血糖檢測儀測量患者空腹血糖指數,使用全自動生化分析儀測量患者血尿酸指數,使用電化學發光法測量患者空腹胰島素指數,計算患者胰島素抵抗指數。胰島素抵抗指數(HOMA-IR)=空腹血糖指數×空腹胰島素指數/22.5。(2)使用VAS評分評價患者干預前后關節疼痛情況,分值0~10分,分數越高表示患者的痛感越強烈。(3)使用自我管理量表評定干預后患者的自我管理能力。該量表包括藥物管理、飲食管理、心理和社會適應、癥狀管理4個維度,每個維度5~20分,總分20~80分,得分越高說明患者的自我管理能力越強。
1.4 統計學方法
采用SPSS 20.0統計學軟件分析數據,計量資料以x±s表示,行t檢驗,Plt;0.05為差異有統計學意義。
2 結果
2.1 2組患者病情
聯合護理組均為2型糖尿病患者,糖尿病病程3~9年,平均(4.53±2.35)年;痛風性關節炎病程2~9年,平均(4.31±2.11)年。常規護理組均為2型糖尿病患者,糖尿病病程2.5~10年,平均(4.21±2.47)年;痛風性關節炎病程2~11年,平均(4.55±2.34)年。2組患者均存在輕度口干、皮膚瘙癢癥狀。2組患者均屬于慢性痛風性關節炎,未見顯著性關節變形和痛風石,平均發作次數2~3次/月。
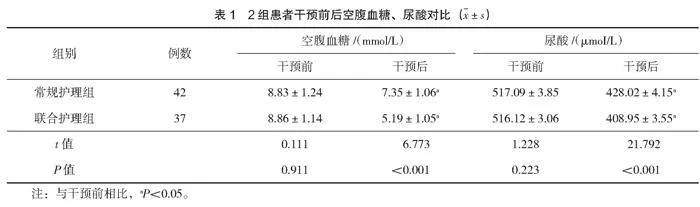
2.2 2組患者空腹血糖、尿酸水平對比
干預后,聯合護理組患者的空腹血糖、尿酸水平均低于常規護理組,差異有統計學意義(Plt;0.05),見表1。
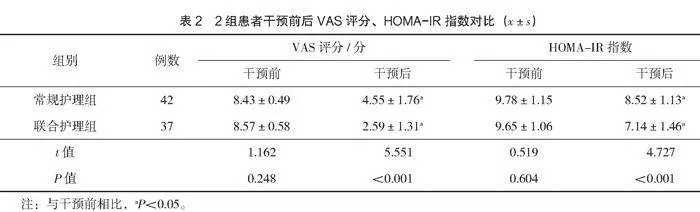
2.3 2組患者VAS、HOMA-IR指數對比
干預后,聯合護理組的VAS評分、HOMA-IR水平均低于常規護理組,差異有統計學意義(Plt;0.05),見表2。
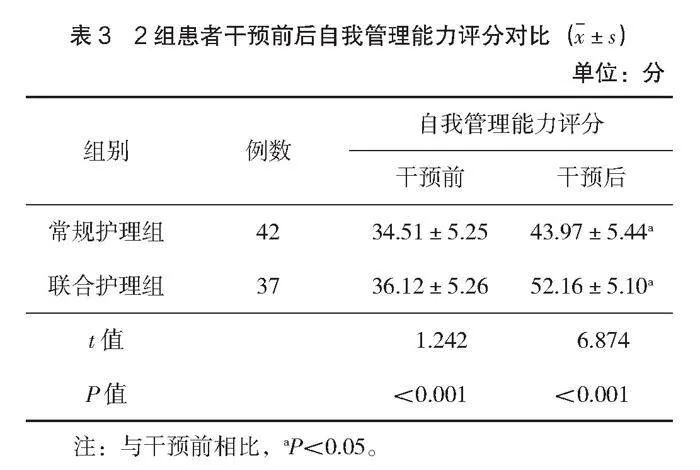
2.4 2組患者自我管理能力評分對比
干預后,聯合護理組的自我管理能力總分高于常規護理組,差異有統計學意義(Plt;0.05),見表3。
3 討論
痛風性關節炎與糖尿病都是臨床上較為常見的終生性疾病,需要長期藥物治療。兩者發病原因都與飲食有關,大多數患者是由于長期不健康飲食、作息不規律、缺乏運動、身體肥胖,導致糖尿病與痛風性關節炎相伴發生[7]。合理的飲食可以改善人體糖脂的代謝能力,有效控制糖尿病[8]。適當運動可以增加體內胰島素分泌,降低胰島素抵抗性,對痛風性關節炎與糖尿病有一定的治療效果[9]。針對痛風性關節炎與糖尿病患者,不僅需要藥物治療,還需要合理的飲食和運動干預,幫助患者培養健康的飲食習慣和運動習慣。
個性化體質量管理是根據患者自身情況,結合科學的營養依據,為患者制定的護理方案。藥護一體化能夠制定出最合適的藥物治療方案,根據患者情況及時做出調整。健康宣教能使患者知曉藥物的作用和按時用藥的重要性,有助于培養患者自覺用藥的習慣[10]。本研究使用個性化體質量管理聯合藥護一體化健康宣教對痛風性關節炎合并糖尿病患者進行護理干預,觀察患者干預前后空腹血糖、血尿酸指數、關節疼痛和體質量指數的變化及干預后患者自我管理能力。本研究結果顯示,干預后聯合護理組的空腹血糖、血尿酸指數均低于常規護理組,干預后聯合護理組的VAS評分、HOMA-IR指數均低于常規護理組,干預后聯合護理組的自我管理能力總分高于常規護理組。個性化體質量管理能夠改變患者的飲食習慣,增加患者日常活動量,改善患者體質量,降低患者BMI指數。有效運動加上合理飲食能夠增加患者體內胰島素分泌,控制患者的血糖與尿酸水平,起到控制痛風性關節炎與糖尿病癥狀的作用[11-12]。藥護一體化健康宣教能夠幫助患者認識病情的起因,知曉如何對病情實施有效的干預,培養患者自覺用藥的習慣。個性化體質量管理聯合藥護一體化健康宣教不僅可以對患者的飲食和運動起到干預作用,還可以提高患者的自我管理能力,使患者能夠長期堅持健康飲食,保持運動量,遵醫囑按時用藥。
綜上所述,個性化體質量管理聯合藥護一體化健康宣教護理模式可以有效控制痛風性關節炎合并糖尿病患者的血糖及尿酸水平,緩解關節疼痛,降低胰島素抵抗性,提高患者的自我管理能力。
參考文獻
[1] 連曉芬,盧東暉,林遠,等.膳食纖維補充劑對2型糖尿病患者的療效分析[J].中華糖尿病雜志,2021,13(12):1130-1134.
[2] 趙湘培,杜娜娜,李鳳珍,等.壯藥痛風立安膠囊對痛風性關節炎的抗炎作用及機制研究[J].中國藥房,2023,34(7):814-818.
[3] 李歡,羅云婷,鄧蓉,等.醫藥護一體化藥物監管模式在伏立康唑治療中的應用[J].護理學雜志,2019,34(17):98-100.
[4] 劉劍敏,黃鶴歸,林奕凱,等.醫藥護一體化監管模式對我院TDM全過程實施的影響[J].中國藥房,2021,32(5):619-623.
[5] 中華醫學會外科學分會甲狀腺及代謝外科學組,中國醫師協會外科醫師分會肥胖和糖尿病外科醫師委員會.中國肥胖及2型糖尿病外科治療指南(2019版)[J].中國實用外科雜志,2019,39(4):301-306.
[6] 徐東,朱小霞,曾學軍,等.痛風診療規范[J].中華內科雜志,2020,59(6):421-426.
[7] 王海霞.非布司他聯合塞來昔布治療痛風性關節炎的臨床療效觀察[J].中國藥物與臨床,2019,19(5):759-761.
[8] 莊靜,牛愛錦,趙芳,等.全程健康教育聯合膳食管理對2型糖尿病患者自我管理行為及糖脂代謝的影響[J].護理實踐與研究,2023,20(2):163-167.
[9] 劉林,闞吟詩,李翔寧,等.2型糖尿病患者運動自我效能潛類別與體力活動階段的關系[J].護理學雜志,2023,38(4):23-27.
[10] 張軍,王斌,黃瑩,等.醫護患一體化教育對老年2型糖尿病患者自我效能、健康知識及生活質量的影響[J].海南醫學,2020,31(6):808-812.
[11] 許麗穎,李明,鄭鑫,等.高膳食纖維低血糖生成指數的飲食指導對2型糖尿病患者血糖和BMI指數的影響[J].護理實踐與研究,2019,16(19):71-72.
[12] 何惠卿,陳敏珊,熊偉.降低體質量指數護理干預對男性痛風性關節炎的影響[J].山西醫藥雜志,2021,50(1):134-135.
(編輯:張興亞)
作者簡介:宋開雅(1992—),女,福建政和人,本科,主管護師,主要從事風濕免疫科護理方面的研究。
通信作者:黃麗紅(1989—),女,福建漳州人,本科,主管護師,主要從事風濕免疫科護理方面的研究。