呼吸機相關性肺炎病原菌分析及臨床治療對策
何文宗,周 詠,沙德高
(1.江蘇省江都市人民醫院重癥醫學科,江蘇江都,225200;2.江蘇省江都市人民醫院檢驗科,江蘇江都,225200)
近年來,隨著重癥醫學的快速發展,機械通氣已廣泛應用于各種危重病的搶救中,伴之呼吸機相關性肺炎(VAP)病例日益增多,且隨著人口老齡化,基礎病多,以及耐藥菌的出現,盡管采取各種預防措施,但VAP仍是重癥患者機械通氣常見的并發癥之一,治療難度很大,作者對本院3年來的VAP患者進行了回顧性分析,現報告如下。
1 資料與方法
1.1 一般資料
以2007年5月至2010年5月于本院診斷為56例VAP患者作為調查對象。VAP臨床診斷標準[1]:機械通氣48 h以上,且X線胸片出現新的或進展性浸潤性病灶,同時至少具備以下表現中兩項:①發熱,體溫>38℃或較基礎體溫升高1℃以上;②外周血白細胞≥10×109/L或≤4×109/L;③出現膿性分泌物或較前增多;④氣管內吸引物培養陽性(病原菌濃度 ≥105cfu/mL)。
1.2 方法
對56例患者行肺深部抽吸下呼吸道分泌物送細菌室培養,分離病原菌并進行藥敏試驗。標本常規培養、分離按《全國臨床檢驗操作規程》進行,用手控法做細菌鑒定,用K-B法做藥敏試驗,同時以標準大腸桿菌ATCC25922、銅綠假單胞菌ATCC27853、金黃色葡萄球菌ATCC25923、肺炎克雷伯菌ATCC700603作質量控制。
2 結 果
56例VAP患者共檢出79株細菌陽性標本,主要致病菌為革蘭氏陰性桿菌54株、真菌21株、革蘭氏陽性球菌4株。革蘭氏陰性桿菌中,鮑曼不動桿菌19/79占首位;大腸埃希菌12/79;肺炎克雷伯菌10/79;銅綠假單胞菌8/79,白色念珠菌15/79,曲霉菌2/79。革蘭氏陽性球菌以金黃色葡萄球菌為主3/79,見表1。藥敏實驗結果見表2。
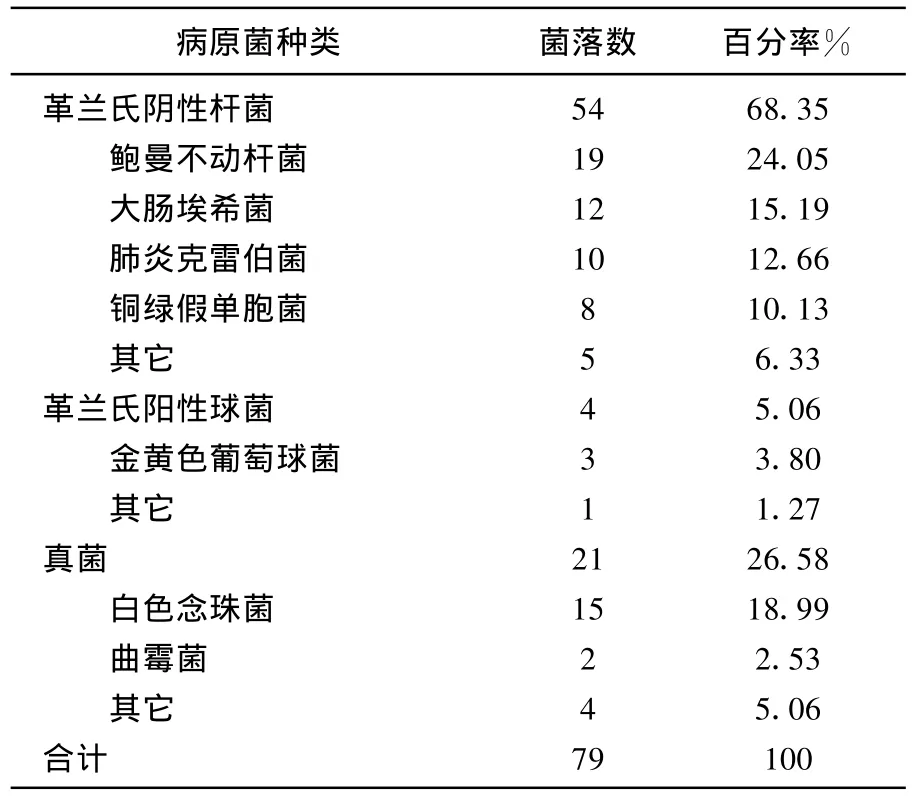
表1 呼吸機相關性肺炎病原菌分布
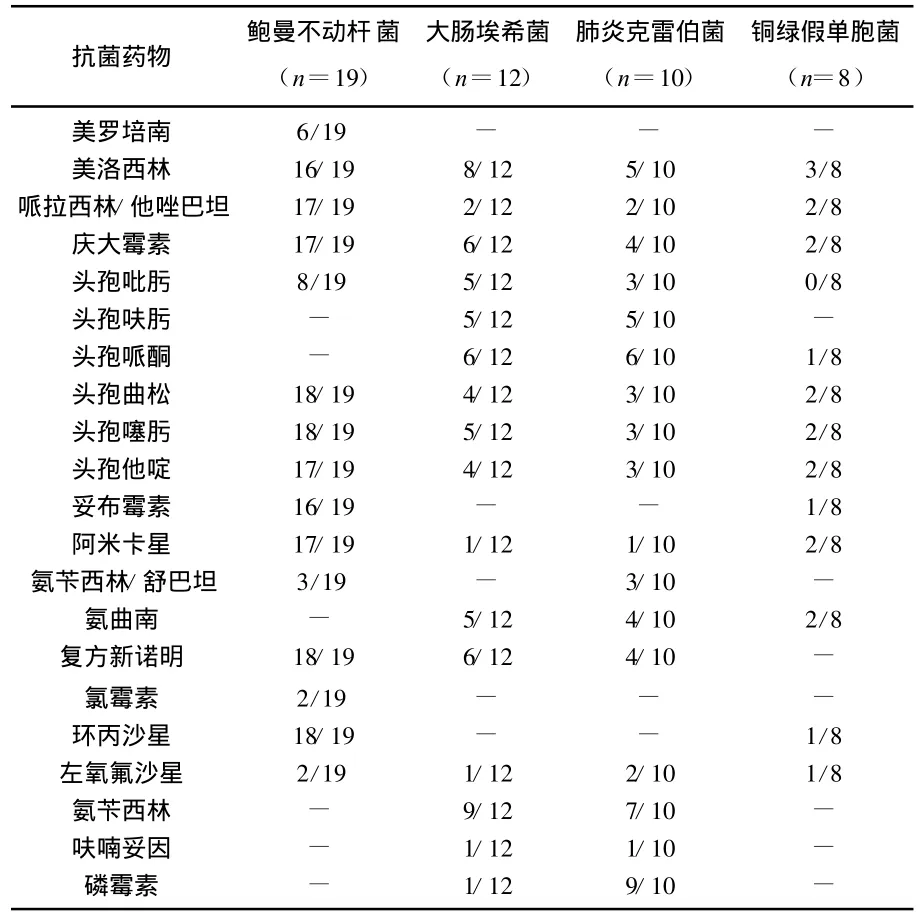
表2 主要革蘭氏陰性桿對常用抗菌藥物的耐藥
白色念珠菌Ⅰ型耐藥情況:白色念珠菌Ⅰ型(n=15),氟康唑(2/15);兩性霉素B(0);酮康唑(0);伊曲康唑(3/15);益康唑(0)。
3 討 論
VAP是患者接受機械通氣48 h后并發的肺部感染,是機械通氣過程中常見的嚴重并發癥之一[2-5]。選擇最佳抗生素治療方案,救治VAP患者是醫務工作者首先關注的重點。
研究結果顯示,本院VAP患者病原菌以G-桿菌為主(68.35%),鮑曼不動桿菌在其中占首位(24.05%),對頭孢曲松、頭孢噻肟、頭孢他啶、環丙沙星等耐藥,對美羅培南、左氧氟沙星、頭孢吡肟、氨芐西林/舒巴坦敏感性較高;大腸埃希菌(15.19%)對美洛西林、慶大霉素、頭孢哌酮、氨芐西林耐藥,對哌拉西林/他唑巴坦、阿米卡星、左氧氟沙星敏感性好;肺炎克雷伯菌(12.66%)對磷霉素,氨芐西林耐藥,對哌拉西林/他唑巴坦、阿米卡星、呋喃妥因敏感性高。真菌在本院VAP患者中占一定比例(26.58%),以白色念珠菌感染為主(18.99%),氟康唑、伊曲康唑敏感性不如兩性霉素B及益康唑。本院上述情況分析與Hartzell JD等報道類似[6],尤其鮑曼不動桿菌感染率在腦外科和重癥病房呈明顯增高趨勢。可能與上述病房大量使用廣譜抗生素治療后殺死敏感菌而耐藥菌不受影響有關[7]。大腸桿菌、肺炎克雷伯菌在本院也很常見,其中ESBL陽性菌株多見,細菌ESBL主要由質粒介導,通過接合作用在細菌間廣泛傳播導致多重耐藥。對上述G-菌的藥敏試驗顯示,針對上述G-菌感染VAP患者在使用降階梯治療等策略的同時,應加強針對多重耐藥菌的聯合用藥和抑酶治療。尤其對長時間機械通氣的病人(>7 d),它是我們關注的重點。一旦臨床癥狀改善,體溫、血象正常及時停藥,防止二重感染。
真菌培養陽性率在本院除G-桿菌,位居第2位,達26.58%,為繼發性二重感染,與患者較長時間應用廣譜抗菌藥物有關。本院在VAP治療過程中,初期基本不會實施預防性抗真菌藥物治療,主要考慮患者的醫療費用及藥物的副作用。真菌感染在本院有上升趨勢,因此,在對長時間機械通氣的廣譜抗菌藥物使用的病人有必要重點注意后期的真菌的繼發性二重感染存在。對于病情危重、廣譜覆蓋G-G+菌藥物治療效果不佳的病人,不論真菌培養結果如何,經驗性抗真菌用藥,可能對部分難治性VAP患者有利。
有研究表明,與VAP發病關系密切的危險因素有6項[8-10]:①非感染慢性肺部疾病;②機械通氣時間(>7 d);③留置胃管腸飼營養;④應用H2-受體拮抗劑或制酸劑;⑤抗生素聯合應用(>2種);⑥激素的應用[11-13]。因此,上述情況均應是VAP抗生素使用過程中考慮的問題。
總之及時動態了解本地區、本單位VAP的病原學構成,加強細菌耐藥性監測,及時調整治療策略,是治療VAP的關鍵所在。
[1]中華醫學會呼吸病學分會.醫院獲得性肺炎診斷和治療指南(草案)[J].中華結核和呼吸雜志,1999,22(4):201.
[2]Cook D.Ventilator-associated pneumonia:parspectives on the burden of illness[J].Intensive Care M ED,2002,26(1):31.
[3]程義局,聞心培.呼吸機相關性肺炎臨床危險因素分析[J].貴陽醫學院學報,2008,33(5):497.
[4]馬文,龍啟忠.呼吸機相關性肺炎常見致病菌及其耐藥性分析[J].貴陽醫學院學報,2009,34(2):164.
[5]楊燕.人工鼻代替濕化罐預防呼吸機相關性肺炎[J].實用臨床醫藥雜志,2008,12(8):85.
[6]American Thoracic Society,Infectious Diseases Society of America.Guidelines for the management of adults with hospital-acquired ventilator-associated and healtheareassociated pneumonia[J].Am J Respir Crit Care Med,2005,171(4):388.
[7]林志遠,麥惠簡.鮑曼不動桿菌院內感染的危險因素及耐藥性分析[J].黑龍江醫學,2009,33(3):171.
[8]李小珍,胡正路.重癥監護病房VAP危險因素分析[J].實用全科醫學,2007,5(6):503.
[9]廖映玲,李小珍,張代惠,等.神經內、外科呼吸機相關性肺炎預防控制的研究[J].海南醫學院學報,2008,14(4):336.
[10]孫四美.呼吸機相關性肺炎的護理干預[J].實用臨床醫藥雜志(護理版),2008,4(2):54.
[11]米玉紅,劉雙,陸艷輝,等.急診監護病房呼吸機相關性肺炎影響因素及其病原菌特點分析[J].國際呼吸雜志,2009,29(16):966.
[12]潘朝霞.循證護理在預防有創呼吸機相關肺炎中的應用[J].實用臨床醫藥雜志(護理版),2009,5(12):31.
[13]陳文杰,沈鋒,王迪芬,等.ICU醫院內感染主要致病菌分布及藥物敏感性分析[J].貴陽醫學院學報,2009,34(3):328.

