部分脾栓塞術治療脾功能亢進58例療效觀察
李 艷 王 巖
脾功能亢進可有多種病因所引起,其表現是一種或者多種血細胞減少,如果不及時治療,后果多嚴重。在以前常采用脾切除術,但是易導致嚴重的感染發生,另外對于肝功能水平要求較高。部分脾栓塞術是一種微創治療方法,有效緩解脾功能亢進,是外科脾切除術的一種替代方法。本文為采用部分脾栓塞術治療脾功能亢進58例,觀察其臨床療效,現報道如下。
1 資料和方法
1.1 一般資料
選擇遼寧省人民醫院2005年3月至2009年3月脾功能亢進患者58例,以上患者均有脾大、脾亢:①B超示脾臟腫大;②末梢血細胞:外周血中紅細胞、白細胞和血小板單一或同時減少;③增生性骨位象:以外周血中減少的血細胞過度增生為主,部分病例可同時出現成熟障礙。本組患者男37例,女21例,年齡27~63歲,平均年齡為(48.1±5.7)歲。其中肝硬化合并脾功能亢進患者48例,門脈高壓患者10例,以上病例對藥物治療均無明顯效果。
1.2 方法
患者仰臥于手術臺上,在操作過程中嚴格無菌操作,應用1%利多卡因對穿刺部位行局部麻醉。采用Seldinger技術經右側股動脈穿刺插管,在X線透視監視下選擇性插管于腹腔動脈造影,了解脾動脈主干解剖結構及走行,再超選擇性插管于脾動脈遠段造影,了解脾臟大小、脾門及脾內各級動脈分支解剖結構及走行。保持導管位置不變,將1mm×1mm×1mm大小的明膠海綿顆粒與造影劑及抗生素充分混合后,采用低壓流控技術注射于脾動脈及分支,栓塞部分脾動脈,栓塞范圍控制在60%~80%。術后常規靜脈滴注抗生素預防感染7d左右。
1.3 觀察指標
術前及術后實驗室檢測外周血白細胞、紅細胞及血小板計數、肝功能,彩色多普勒超聲檢測門靜脈、脾動脈血流動力學指標,超聲或CT檢測手術前后脾臟大小。
1.4 統計學處理
采用統計學軟件SPSS13.0對所得數據進行統計學分析,治療前后指標采用配對t檢驗,P<0.05,顯示差異有統計學意義。
2 結 果
2.1 脾臟大小的變化
本組所有病例在術后脾臟均有明顯縮小,患者腫大脾臟一般在術后1個月開始縮小,6個月后復查,脾臟進一步縮小。
2.2 外周血象改變
本組患者在術后白細胞計數以及血小板計數均有顯著升高,與術前相比,差異有統計學意義,P<0.05,見表1。
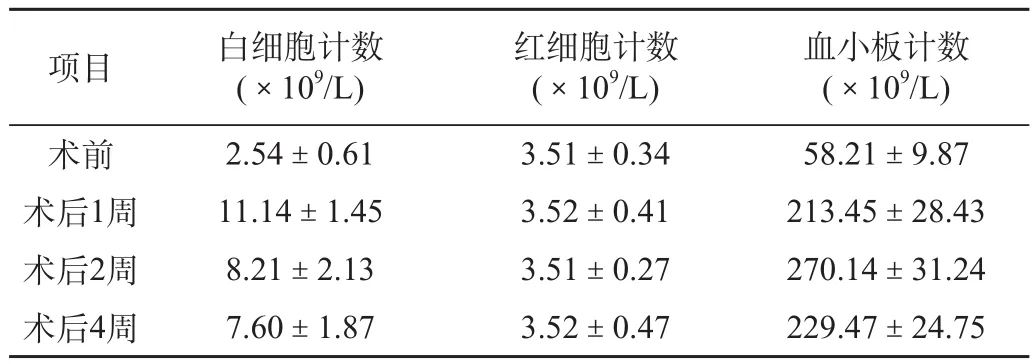
表1 本組患者治療前后外周血象變化結果
2.3 術后反應及并發癥
2.3.1 術后反應
①發熱:所有患者均于術后第2天出現發熱,體溫37.5~38.5℃,4例達39℃以上。發熱持續時間平均8d,體溫38.5℃以下者,如患者不能耐受即給予物理降溫。39.0℃以上患者應用抗生素后癥狀緩解、消失。②腹痛、惡心、嘔吐:58例患者均在術后1d出現左上腹疼痛,可耐受。部分病例疼痛難以忍受時給予肌注強痛定或度冷丁,疼痛緩解。持續疼痛時間平均4d。2例出現惡心,嘔吐,其余均未見惡心、嘔吐等反應。
2.3.2 并發癥
2例術后出現左側胸腔少量積液,3例術后出現中量以下腹水。
3 討 論
脾功能亢進治療上傳統常采用脾切除術,而且實踐證明手術效果明顯,血象回升滿意。但是脾臟是機體最大的免疫器宮,傳統的外科脾切除可能會使患者對感染的易感性增加。而對于部分脾栓塞術來說,既能抑制脾臟功能亢進,又能避免脾臟過多損傷,從而保留了脾臟的部分功能[1]。這樣可有利于患者術后保留免疫力和預防術后感染。這就是部分脾栓塞術與脾切除術的最大區別之一。
對于部分脾栓塞術來說,可適用于各種原因導致的脾功能亢進,也就是適用于有切除脾臟外科手術指征的患者。但是對于患者有嚴重感染,出現膿毒血癥,此類患者為部分脾栓塞術的絕對禁忌證,頑固性腹水伴原發性腹膜炎者、白蛋白低下和凝血酶原時間明顯延長、肝功能代償功能極差者,為肝硬化脾栓塞的禁忌證,巨大脾、嚴重黃疸、大量腹水為相對禁忌證[2]。
部分脾栓塞術優點雖多,但是要注意其術后反應和并發癥。一般來說術后第2天很可能出現發熱,主要與脾梗死有關系,而對于輕度發熱和左上腹痛,一般不處理,如果高熱可采用物理降溫或者服用退熱藥等,一般在1周后體溫即恢復正常。在術后并發癥中可能發生胸腔少量積液,這可能與脾栓塞后梗死引起左胸膜反應有關系。有研究認為,通過控制性栓塞脾臟下極可以有效地減少胸肺并發癥的發生[3]。
在本組病例中,通過部分脾栓塞術治療脾功能亢進,治療效果顯著,體現了部分脾栓塞術的優點,但是在術后要注意其術后反應以及并發癥。
[1]陳輝,李有倉,張新力.脾部分栓塞術治療脾功能亢進[J].醫藥論壇雜志,2005,26(14):20-22.
[2]接貴濤.部分脾栓塞術治療脾功能亢進30例報告[J].臨床血液學雜志,2000,13(4):178-179.
[3]胡哲,金詩湘.部分脾栓塞術治療脾功能亢進[J].溫州醫學院學報,2002,32(1):47-49.

